Original Editor – Wendy Walker.
Top Contributors – Wendy Walker, Redisha Jakibanjar, Kim Jackson, Muhammad Umar e Vidya Acharya
One Page Owner – Wendy Walker come parte del One Page Project
- Introduzione
- Anatomia clinicamente rilevante
- Cause della Paralisi Facciale Periferica
- Fattori di rischio
- Presentazione clinica
- Apparenza e gamma di movimento:
- Effetti funzionali:
- Effetti Sintomatici:
- Fenomeno di Bell
- Diagnosi differenziale
- Neurone motore superiore contro neurone motore inferiore
- Procedimenti diagnostici
- Misure di risultato
- Gestione / Interventi
- Gestione medica
- Gestione chirurgica
- Fisioterapia
- Evidenza dei trattamenti fisioterapici
- Complicazioni/Sequelae
- Effetti sulla qualità della vita
- Risorse
Introduzione
La paralisi facciale è dovuta al danno nel nervo facciale che fornisce i muscoli del viso. Può essere suddivisa in due categorie in base alla localizzazione della patologia casuale:
- Paralisi facciale centrale – dovuta a danni sopra il nucleo facciale
- Paralisi facciale periferica – dovuta a danni al o sotto il nucleo facciale
Anatomia clinicamente rilevante
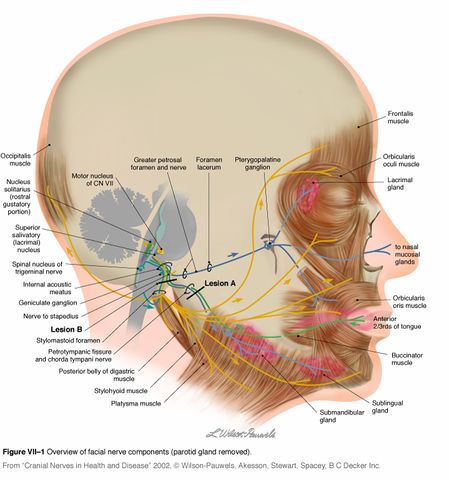
Per maggiori dettagli sull’anatomia del nervo facciale, vedere la pagina del nervo facciale.
Il VII nervo cranico ha il suo nucleo nel ponte e prende un percorso piuttosto tortuoso prima di uscire dal cranio attraverso il forame stilomastoideo. Passa poi attraverso la ghiandola parotide, dividendosi in 5 rami: Temporale, zigomatico, buccale, mandibolare e cervicale.
Vedi Video dei Muscoli Facciali :muscoli facciali
Cause della Paralisi Facciale Periferica
Ci sono diverse cause di Paralisi Facciale:
- Paralisi Idiopatica o di Bell – Causa non conosciuta ma probabilmente legata all’infezione da Herpes Simplex. Questa è la causa più comune di paralisi facciale.
- Tumore – Un tumore che comprime il nervo facciale può provocare una paralisi facciale, ma più comunemente il nervo facciale è danneggiato durante la rimozione chirurgica di un tumore. Il tumore più comune che provoca paralisi facciale durante la rimozione chirurgica è il Neuroma Acustico (AKA Vestibular Schwannoma). Meno comunemente, il colesteatoma, l’emangioma, lo Schwannoma Facciale o i tumori della ghiandola parotidea (o l’intervento chirurgico per rimuoverli) sono la causa.
- Infezione
- Sindrome di Ramsay Hunt – Causata dall’infezione da Herpes Zoster = una manifestazione sindromica di paralisi facciale, eruzioni vescicolari erpetiformi, e disfunzione vestibolococleare. I pazienti che presentano la sindrome di Ramsay Hunt hanno generalmente un rischio maggiore di perdita dell’udito rispetto ai pazienti con paralisi di Bell, e il decorso della malattia è più doloroso. Inoltre, un tasso di recupero inferiore è osservato in questi pazienti.
- Malattia di Lyme – L’infezione da Borrelia burgdorferi attraverso i morsi di zecca è un’altra causa di paralisi facciale. Dei pazienti affetti da malattia di Lyme, 10% sviluppare paralisi facciale, con 25% di questi pazienti che presentano paralisi facciale bilaterale.
- Danno iatrogeno del nervo facciale – danno iatrogeno del nervo facciale si verifica più comunemente in sostituzione dell’articolazione temporomandibolare, mastoidectomia, e parotidectomia.
- Congenito
- Cause rare – Queste includono:
- Neurosarcoidosi, Otite media, Sclerosi multipla, Sindrome di Moebius, Sindrome di Melkersson-Rosenthal, Sindrome di Guillain-Barre, Sindrome di Millard-Gubler AKA Ventral Pontine Syndrome (paralisi facciale omolaterale con emiplegia controlaterale causata dal coinvolgimento del tratto corticospinale insieme alla paralisi del retto laterale sul lato omolaterale dovuta al coinvolgimento del nervo abducente), Sindrome di Foville AKA Inferior Medial Pontine Syndrome (paralisi facciale omolaterale, emiplegia controlaterale con effetti di sguardo coniugato omolaterale), Sindrome dell’otto e mezzo (paralisi facciale con oftalmoplegia internucleare e paralisi dello sguardo orizzontale)
- Trauma, specialmente fratture dell’osso temporale e mastoideo
Fattori di rischio
- Diabete
- Gravidanza – potrebbe essere dovuto a ipercoagulabilità, pressione sanguigna elevata, aumento del carico di liquidi, infezioni virali e immunità soppressa
- Infezione dell’orecchio
- Infezione delle vie respiratorie superiori
- Obesità
Presentazione clinica
La paralisi dei muscoli forniti dal nervo facciale si presenta sul lato interessato del viso come segue:
Apparenza e gamma di movimento:
- Incapacità di chiudere l’occhio
- Incapacità di muovere le labbra ad es. in un sorriso, in una smorfia
- A riposo, il lato interessato della faccia può “cadere” anche se se la persona è in sincinesi, il lato interessato della bocca può stare più in alto dell’altro lato
- La palpebra inferiore può cadere e girare verso l’esterno – “ectropion”
Effetti funzionali:
- Difficoltà a mangiare e bere perché la mancanza di tenuta delle labbra rende difficile mantenere i fluidi e il cibo nella cavità orale
- Ridotta chiarezza del discorso perché i “consonanti labiali” (es. b, p, m, v, f) richiedono tutte la tenuta delle labbra
- Secchezza dell’occhio colpito – vedi la pagina Occhio Secco per maggiori dettagli
Effetti Sintomatici:
Il nervo facciale fornisce le ghiandole lacrimali dell’occhio, le ghiandole della saliva, e al muscolo dell’osso della staffa nell’orecchio medio (la staffa). Trasmette anche il gusto dai 2/3 anteriori della lingua.
La paralisi facciale spesso coinvolge:
- Mancata produzione di lacrime nell’occhio colpito, causando un occhio secco, con rischio di ulcerazione corneale.
- Nella paralisi del nervo facciale ci sono 2 problemi che contribuiscono a rendere l’occhio secco:
- Il nervo petroso maggiore, derivato dal nervo facciale, fornisce la componente parasimpatica autonoma della ghiandola lacrimale. – controllando la produzione di umidità/strappo negli occhi.
- Il ramo zigomatico del nervo facciale rifornisce l’Orbicularis Oculi, e la paralisi risultante causa l’incapacità (o la ridotta capacità) di chiudere l’occhio o sbattere le palpebre, quindi le lacrime (o la lubrificazione artificiale sotto forma di gocce, gel o pomata) non vengono diffuse correttamente sulla cornea.
- Iperacusia = sensibilità ai rumori forti e improvvisi
- Alterata sensazione del gusto.
Fenomeno di Bell
Diagnosi differenziale
Neurone motore superiore contro neurone motore inferiore
Se la fronte non è interessata (cioè il paziente è in grado di sollevare completamente il sopracciglio sul lato interessato) allora la paralisi facciale è probabilmente il risultato di una lesione del neurone motore superiore (UMN). La paralisi che include la fronte, tale che il paziente non è in grado di sollevare il sopracciglio interessato, è una lesione del neurone motore inferiore (LMN).
Tuttavia, si consiglia cautela nell’usare la conservazione della funzione della fronte per diagnosticare una lesione centrale. I pazienti possono avere la conservazione della funzione della fronte con lesioni nel nucleo del nervo facciale pontino, con lesioni selettive nell’osso temporale, o con una lesione del nervo nella sua distribuzione nel viso. Vale la pena ricordare che una lesione corticale che produce una paralisi/paresi facciale inferiore è di solito associata a un deficit motorio della lingua e alla debolezza del pollice, delle dita o della mano sul lato omolaterale.
Procedimenti diagnostici
- Le indagini di laboratorio includono un audiogramma, studi di conduzione nervosa (ENoG), tomografia computerizzata (CT) o risonanza magnetica (MRI), elettromiografia (EMG).
- Secondo una linea guida clinica, pubblicata nel 2013, i medici “non dovrebbero ottenere test di laboratorio e di imaging di routine in pazienti con paralisi di Bell di nuova insorgenza”.
Misure di risultato
- Sunnybrook Facial Grading System
- House-Brackmann facial nerve grading scale
- Synkinesis Assessment Questionnaire
- Linear Measurement Index
- Facial Disability Index
- Lip-lunghezza delle labbra (LL) e del muso (S)
- Scala a cinque punti
Gestione / Interventi
La gestione medica e chirurgica dipende dalla causa della paralisi facciale.
Gestione medica
La paralisi di Bell e la sindrome di Ramsay Hunt sono trattate con corticosteroidi (prednisone), dati entro 72 ore dall’inizio, e questo può essere accompagnato da farmaci antivirali; si prega di vedere le pagine collegate per maggiori dettagli sulla gestione medica in queste 2 condizioni.
Gestione chirurgica
Tumori come neuromi acustici e schwannomi facciali sono spesso resecati chirurgicamente. Vedere le pagine Neuroma acustico e Schwannoma facciale per maggiori dettagli su questi tumori e la loro gestione chirurgica.
I pazienti ad alto rischio di ulcera corneale possono essere sottoposti a chirurgia oculoplastica per proteggere l’occhio.
Per i pazienti con paralisi facciale densa e senza funzione nervosa, possono essere utilizzati diversi interventi chirurgici. Questi rientrano nelle seguenti categorie:
- Interventi di rianimazione facciale che comportano l’innesto o l’anastomosi dei nervi
- Interventi di rianimazione facciale che comportano la trasposizione dei muscoli
- Interventi statici, cioè chirurgia plastica per migliorare la simmetria a riposo ma nessun miglioramento nel movimento
Fisioterapia
Nelle prime fasi della paralisi facciale, la cosa più importante da fare è controllare che il paziente si prenda cura dell’occhio colpito in modo adeguato. Poiché il nervo facciale è responsabile della produzione di lubrificazione della cornea, è molto probabile che il paziente soffra di occhio secco nelle prime settimane e mesi di paralisi facciale, il che lo mette a rischio di sviluppare un’ulcera corneale, che può portare a danni alla vista in quell’occhio.
Il terapista dovrebbe educare il paziente nella gestione di un occhio secco, se questo non è stato fatto da altro personale medico. Se l’occhio appare arrossato o il paziente riferisce frequenti episodi di arrossamento, è necessario un riferimento urgente all’oftalmologia (o consigliare al paziente di recarsi al Pronto Soccorso di un ospedale oculistico). Si prega di consultare la pagina sull’occhio secco per informazioni più dettagliate, compresa la presentazione dell’occhio secco, i rischi di ulcera corneale e la gestione, compreso il taping e l’uso di lubrificazione artificiale.
- Reducazione neuromuscolare (NMR) – per i dettagli di questo concetto si prega di consultare la pagina sulla Rieducazione neuromuscolare nella paralisi facciale.
- Elettromiografia (EMG) e biofeedback a specchio
- Stimolazione elettrica trofica (TES)
- Tecniche di facilitazione neuro muscolare propedeutiche
- Tecnica del bagno
- Mimaterapia
Evidenza dei trattamenti fisioterapici
- Secondo le linee guida di pratica clinica, la fisioterapia è raccomandata (“raccomandazione debole”) nella paralisi di Bell, e le tecniche di ritrattamento neuromuscolare sono efficaci per aumentare la gamma di movimento del viso e la simmetria, così come per ridurre/minimizzare la sincinesia.
- La terapia mimica può migliorare la funzionalità dei pazienti con paralisi facciale. La terapia consiste in esercizi con specchi.
- L’effetto della stimolazione elettrica è controverso.
- Uno studio ha trovato che la tecnica PNF è più efficace degli esercizi convenzionali.
- Uno studio ha trovato che la tecnica PNF/Kabat è più efficace di nessun esercizio.
Complicazioni/Sequelae
La sincinesia (AKA rigenerazione aberrante) si verifica dopo una lesione del nervo facciale. Per maggiori informazioni su questo, vedi la pagina dedicata alla sincinesia.
La sincinesia si sviluppa nei casi di danno assonotmico al nervo facciale, ed è quindi una normale conseguenza del danno al nervo facciale.
La fisioterapia è estremamente utile nella gestione della sincinesia, e le tecniche di riqualificazione neuromuscolare e gli esercizi di mirror feedback in particolare sono efficaci nel ridurre i problemi di sincinesia.
Effetti sulla qualità della vita
Un grande studio retrospettivo pubblicato a settembre 2018 ha esaminato la correlazione tra la gravità della paralisi facciale e la qualità della vita; ha concluso “Una correlazione tra la gravità della paralisi facciale e la qualità della vita è stata trovata in una vasta coorte di pazienti comprendente varie eziologie. Inoltre, sono stati rivelati nuovi fattori che predicono la qualità della vita nella paralisi facciale”.
Risorse
Charity for Facial Palsy from any cause
Bell’s Palsy Association, Charity
Sito web informativo sulla paralisi di Bell
Ecco un link al gruppo Facebook per Facialpalsy.org
Questo link è per un video introduttivo sugli effetti della paralisi facciale
- 1.0 1.1 1.2 1.3 1.4 Zhao Y, Feng G, Gao Z. Advances in diagnosis and non-surgical treatment of Paralisi di Bell. Giornale di otologia. 2015 Mar 1;10(1):7-12.
- Peiterson,E. Paralisi di Bell; il corso spontaneo di 2.500 paralisi del nervo facciale periferico di diverse eziologie. Acta Oto-Laryngologica. Supplementum 2002;549:4-30
- Holland NJ, Weiner GM. Sviluppi recenti nella paralisi di Bell. BMJ 2004; 329 (7465): 553-7
- Clark JR, Carlson RD, Sasaki CT, et al. paralisi facciale nella malattia di Lyme. Laringoscopio. Nov 1985;95(11):1341-5.
- Hohman MH, Bhama PK, Hadlock TA. Epidemiologia di lesioni iatrogene del nervo facciale: un decennio di esperienza. Laringoscopio. 2014 Jan;124(1):260-5.
- 6.0 6.1 6.2 Gopalakrishnan, RAJALAXMI & Gmoorthy, Tharani & Gopinath, Yuvarani. (2018). COMPARAZIONE DI PNF RISPETTO AGLI ESERCIZI CONVENZIONALI PER LA SIMMETRIA FACCIALE E LA FUNZIONE FACCIALE NELLA PARALISI DI BELL. International Journal of Current Advanced Research. 7. 10.24327/ijcar.2018.9350.1542. disponibile da: https://www.researchgate.net/publication/323254591_COMPARISION_OF_PNF_VERSUS_CONVENTIONAL_EXERCISES_FOR_FACIAL_SYMMETRY_AND_FACIAL_FUNCTION_IN_BELL’S_PALSY
- 7.0 7.1 7.2 Baugh RF, Basura GJ, Ishii LE, Schwartz SR, Drumheller CM, Burkholder R, Deckard NA, Dawson C, Driscoll C, Gillespie MB, Gurgel RK. Linea guida di pratica clinica: Bell’s palsy. Otolaryngology-Head and Neck Surgery. 2013 Nov;149(3_suppl):S1-27.
- Jenny AB, Saper CB. Organizzazione del nucleo facciale e proiezione corticofacciale nella scimmia: una riconsiderazione della paralisi facciale del motoneurone superiore. Neurologia. Jun 1987;37(6):930-9. .
- MedEdPRO Paralisi facciale Lesioni del motoneurone superiore e inferiore – Dr MDM Disponibile da https://www.youtube.com/watch?v=5T4G27xkckE
- Kumar A, Mafee MF, Mason T. Valore di imaging nei disturbi del nervo facciale. Top Magn Reson Imaging. Feb 2000;11(1):38-51. .
- 11.0 11.1 Pereira LM, Obara K, Dias JM, Menacho MO, Lavado EL, Cardoso JR. Terapia di esercizio facciale per la paralisi facciale: revisione sistematica e meta-analisi. Riabilitazione clinica. 2011 Jul;25(7):649-58.
- ^ Gronseth, GS; Paduga, R (2012 Nov 7). “Aggiornamento della linea guida basata sull’evidenza: steroidi e antivirali per la paralisi di Bell: Relazione del sottocomitato di sviluppo delle linee guida dell’Accademia Americana di Neurologia”. Neurologia 79 (22): 2209-13.
- Daniel P Butler e Adriaan O Grobbelaar. Paralisi facciale: cosa può fare il team multidisciplinare? J Multidiscip Healthc. 2017; 10: 377-381. Published online 2017 Sep 25. doi: 10.2147/JMDH.S125574
- De Almeida JR, Al Khabori M, Guyatt GH, Witterick IJ, Lin VY, Nedzelski JM, Chen JM. Trattamento combinato corticosteroide e antivirale per la paralisi di Bell: una revisione sistematica e meta-analisi. Jama. 2009 Sep 2;302(9):985-93.
- Salinas RA, Alvarez G, Daly F, Ferreira J. Corticosteroidi per la paralisi di Bell (paralisi facciale idiopatica). Cochrane Database of Systematic Reviews. 2010(3).
- 16.0 16.1 Manikandan N. Effetto della rieducazione neuromuscolare facciale sulla simmetria facciale in pazienti con paralisi di Bell: uno studio controllato randomizzato. Clin Rehabil. 2007 Apr;21(4):338-43.fckLR*Electromyography (EMG) Biofeedback <ref>Bossi D, Buonocore M et al. Utilità del BFB/EMG nella riabilitazione della paralisi facciale. Disabilitazione Riabilitazione. 2005 Jul 22;27(14):809-15.
- VanSwearingen JM, Brach JS. Cambiamenti nel movimento facciale e nella sincinesi con la rieducazione neuromuscolare facciale. Plast Reconstr Surg 2003;111:2370-2375
- Bossi D, Buonocore M et al. Utilità del BFB/EMG nella riabilitazione della paralisi facciale. Disabil Rehabil. 2005 Jul 22;27(14):809-15
- Targan R S, Alon G, Kay SL. Effetto della stimolazione elettrica a lungo termine sul recupero motorio e sul miglioramento dei residui clinici in pazienti con paralisi del nervo facciale non risolta Otolaryngol Head Neck Surgery febbraio 2000 vol. 122 no. 2 246-252
- 20.0 20.1 Monini S, Iacolucci CM, Di Traglia M, Lazzarino AI, Barbara M. Ruolo della riabilitazione Kabat nella paralisi del nervo facciale: uno studio randomizzato su casi gravi di paralisi di Bell. Acta Otorhinolaryngologica Italica. 2016 Aug;36(4):282.
- 21.0 21.1 Beurskens CH, Heymans PG. La terapia mimica migliora la simmetria facciale in persone con paresi del nervo facciale a lungo termine: uno studio controllato randomizzato. Australian Journal of Physiotherapy. 2006 Jan 1;52(3):177-83.
- de Almeida JR, Guyatt GH, Sud S, Dorion J, Hill MD, Kolber MR, Lea J, Reg SL, Somogyi BK, Westerberg BD, White C. Management of Bell palsy: clinical practice guideline. Cmaj. 2014 Sep 2;186(12):917-22.
- Brach JS, Van Swearingen JM. Terapia fisica per la paralisi facciale: un approccio di trattamento su misura. Phys Ther 1999;79: 397-404
- Teixeira LJ, Valbuza JS, Prado GF. Terapia fisica per la paralisi di Bell (paralisi facciale idiopatica). Database Cochrane di revisioni sistematiche. 2011(12).
- Tavares-Brito J, van Veen MM, Dusseldorp JR, Bahmad F Jr, Hadlock TAFacial Palsy-Specific Quality of Life in 920 pazienti: Correlazione con la gravità valutata dal medico e fattori predittivi.Laryngoscope. 2018 Sep 12. doi: 10.1002/lary.27481.