Gestione Medica
Grazie ai progressi in molte aree della medicina, come la cardiologia e la pneumologia, le persone con distrofia muscolare di Duchenne (DMD) nel 21° secolo vivono più a lungo che nei decenni precedenti, spesso anche in età adulta. Il trattamento della DMD richiede un’assistenza multidisciplinare per coordinare le molteplici valutazioni specialistiche e gli interventi necessari per massimizzare la funzionalità e la qualità della vita dei pazienti.
L’uso dei trattamenti disponibili può aiutare a mantenere il comfort e la funzionalità e prolungare la vita. I medici dell’MDA Care Center possono aiutare a creare piani di cura individualizzati riguardanti tutti gli aspetti medici e di assistenza di cui i pazienti DMD hanno bisogno.
Anestesia
Le persone con DMD possono avere reazioni avverse impreviste a certi tipi di anestesia. È importante che il team chirurgico sappia della DMD del paziente in modo che le complicazioni possano essere evitate o trattate rapidamente. Inoltre, i pazienti con DMD (così come i pazienti con diagnosi di BMD) dovrebbero essere sottoposti a valutazioni preoperatorie da parte di specialisti in pneumologia, anestesia e cardiologia prima di qualsiasi intervento chirurgico.1,2
Bretelle, supporti per la posizione eretta e sedie a rotelle
Le bretelle, chiamate anche ortesi, sostengono la caviglia e il piede o possono estendersi fino al ginocchio. Le ortesi caviglia-piede (AFO) sono a volte prescritte per essere indossate di notte per evitare che il piede sia rivolto verso il basso e per mantenere il tendine d’Achille teso mentre il bambino dorme.
Stare in piedi per alcune ore ogni giorno, anche con un peso minimo, promuove una migliore circolazione, ossa più sane e una spina dorsale dritta. Un deambulatore in piedi o un telaio in piedi possono aiutare le persone con DMD a stare in piedi. Alcune sedie a rotelle sollevano l’utente in una posizione eretta.
Prima o poi, una sedia a rotelle è necessaria nella DMD, in genere verso i 12 anni. A meno che non ci sia una lesione, come una gamba rotta, l’uso della sedia a rotelle di solito è graduale. Molti all’inizio usano la sedia a rotelle per lunghe distanze, come a scuola o al centro commerciale, e continuano a camminare a casa.
Anche se il bambino e i genitori possono temere la sedia a rotelle come simbolo di disabilità, la maggior parte delle persone scopre che quando inizia a usarne una, è effettivamente più mobile, energica e indipendente di quando cerca di camminare senza assistenza.
Altri aiuti per la mobilità e il posizionamento possono aiutare genitori e assistenti. Tra gli aiuti più semplici c’è una tavola di trasferimento per aiutare a spostare una persona a salire e scendere da una sedia a rotelle. Anche i sollevatori meccanici, le sedie da doccia e i letti elettronici possono essere utili.
Vedi anche:
- Mettere il tuo piede migliore in avanti
- Alzati e vai con i supporti mobili e le sedie a rotelle in piedi
Cura cardiaca
L’American Academy of Pediatrics raccomanda che le persone con DMD abbiano una valutazione cardiaca completa (compreso un elettrocardiogramma e una diagnostica per immagini non invasiva) da uno specialista a partire dalla prima infanzia e di nuovo almeno ogni due anni fino ai 10 anni. Dopo di che, le valutazioni dovrebbero essere fatte ogni anno o alla comparsa di sintomi di debolezza cardiaca, come la ritenzione di liquidi o la mancanza di respiro.1
Le portatrici di DMD sono a rischio più alto della media di sviluppare una cardiomiopatia. Si raccomanda che le donne portatrici si sottopongano a una valutazione cardiaca completa nella tarda adolescenza o nella prima età adulta, o prima se compaiono dei sintomi. La valutazione dovrebbe includere la risonanza magnetica cardiaca e dovrebbe essere ripetuta almeno ogni cinque anni.
Il trattamento con inibitori dell’enzima di conversione dell’angiotensina (ACE), bloccanti del recettore dell’angiotensina (ARB) e beta-bloccanti può rallentare il corso del deterioramento del muscolo cardiaco nella DMD se i farmaci sono iniziati non appena appaiono anomalie su un ecocardiogramma (immagini ad ultrasuoni del cuore) ma prima che i sintomi si manifestino. Alcuni dati suggeriscono che i corticosteroidi ritardano l’insorgenza della cardiomiopatia. L’antagonista del recettore dei mineralocorticoidi eplerenone ha alcune prove di essere efficace per attenuare il declino della funzione cardiaca, ma sono necessari ulteriori studi per confermare questi risultati.3
Vedi anche:
- Doctors Talk Heart to Heart (cardiologi pediatrici e altri esperti in un incontro sponsorizzato dalla MDA hanno scambiato informazioni e pianificato studi riguardanti il cuore nella DMD e nella distrofia muscolare di Becker)
- Revising Cardiac Care in Muscular Dystrophies
Contractures
L’impatto della DMD può essere minimizzato significativamente mantenendo il corpo il più flessibile, verticale e mobile possibile. Ci sono diversi modi per farlo.
Come i muscoli si deteriorano, una persona con distrofia muscolare spesso sviluppa fissazioni delle articolazioni, note come contratture. Se non trattate, queste diventeranno gravi, causando disagio e limitando la mobilità e la flessibilità. Le contratture possono colpire le ginocchia, le anche, i piedi, i gomiti, i polsi e le dita.
Tuttavia, ci sono molti modi per minimizzare e posticipare le contratture. Gli esercizi di range-of-motion, eseguiti regolarmente, aiutano a ritardare le contratture impedendo ai tendini di accorciarsi prematuramente. È importante che un fisioterapista vi mostri come fare correttamente gli esercizi di range-of-motion.
Anche i tutori sulla parte inferiore delle gambe possono aiutare a mantenere gli arti allungati e flessibili, ritardando l’insorgenza delle contratture.
Quando le contratture sono avanzate, può essere eseguita una chirurgia per alleviarle. Una procedura di rilascio del tendine, chiamata anche chirurgia del cavo del tallone, è spesso fatta per trattare la caviglia e altre contratture mentre il bambino sta ancora camminando. Di solito il ragazzo avrà bisogno di indossare tutori per la parte inferiore della gamba dopo questo intervento.
Dieta e nutrizione
Nessuna speciale restrizione o aggiunta dietetica è nota per aiutare nella DMD. La maggior parte dei medici raccomanda una dieta simile a quella di qualsiasi ragazzo in crescita, ma con alcune modifiche. Tuttavia, alcuni suggeriscono l’assunzione di calcio dietetico e vitamina D sotto forma di latticini, altri alimenti ricchi di calcio, un’integrazione e l’esposizione al sole. A seconda delle circostanze e della via di trattamento (come i glucocorticoidi), i pazienti sono a rischio di malnutrizione e squilibrio di peso. Pertanto, si raccomanda che i pazienti vedano un nutrizionista/dietista ad ogni visita clinica.4
Per i ragazzi che usano sedie a rotelle, prendono il prednisone, o non sono molto attivi, un eccessivo aumento di peso può diventare un problema. Per questi ragazzi, l’apporto calorico dovrebbe probabilmente essere un po’ limitato per mantenere il peso basso. L’obesità mette maggiore stress sui muscoli scheletrici già indeboliti e sul cuore. I medici hanno scoperto che una dieta ipocalorica non ha alcun effetto dannoso sui muscoli.
La combinazione di immobilità e debolezza dei muscoli addominali può portare a una grave stitichezza, quindi la dieta dovrebbe essere ricca di liquidi e fibre, con frutta e verdura fresca dominanti. I pazienti con DMD possono anche sviluppare disfagia (difficoltà di deglutizione). Quando si sospetta una disfagia, il paziente dovrebbe essere indirizzato a un logopedista per la valutazione della deglutizione.
Nel caso in cui un paziente sperimenti perdita di peso, disidratazione, malnutrizione, aspirazione e disfagia moderata o grave, il paziente potrebbe aver bisogno di un tubo gastrostomico (un tubo di alimentazione inserito direttamente nello stomaco). Gli individui che assumono prednisone e quelli con problemi cardiaci possono aver bisogno di una dieta a basso contenuto di sodio.
Vedi anche:
- Considerazioni nutrizionali durante l’assunzione di corticosteroidi (include guide alla pianificazione dei pasti e opzioni alimentari suggerite)
Esercizio fisico
L’esercizio fisico può aiutare a costruire i muscoli scheletrici, mantenere sano il sistema cardiovascolare e contribuire a sentirsi meglio. Ma nella distrofia muscolare, troppo esercizio potrebbe danneggiare il muscolo. Consultate il vostro medico su quanto esercizio è meglio. Una persona con DMD può esercitare moderatamente, ma non dovrebbe arrivare al punto di esaurimento.
Molti esperti raccomandano il nuoto e gli esercizi in acqua (terapia acquatica) come un buon modo per mantenere i muscoli il più tonici possibile senza causare stress eccessivo. La galleggiabilità dell’acqua aiuta a proteggere da alcuni tipi di sforzi e lesioni muscolari.
Prima di intraprendere qualsiasi programma di esercizio, assicuratevi di avere una valutazione cardiaca.
Disordini cognitivi e comportamentali
I bambini con DMD che si sospetta abbiano una disabilità di apprendimento possono essere valutati da un neuropsicologo dello sviluppo o pediatrico, sia attraverso il dipartimento di educazione speciale del loro sistema scolastico o in un centro medico con un rinvio dal MDA Care Center. La DMD è associata ad un aumento dei tassi di disturbi dello spettro autistico, disturbo da deficit di attenzione e iperattività, ansia e depressione, che possono anche richiedere una gestione medica adeguata.
Vedi anche:
- Quando la malattia neuromuscolare colpisce il cervello
- Il cervello nella distrofia muscolare di Duchenne: Le difficoltà di apprendimento fanno parte del quadro?
- Una guida per l’insegnante alla malattia neuromuscolare
Medicinali
I farmaci che diminuiscono il carico di lavoro sul cuore sono a volte prescritti per la DMD (vedi “Assistenza cardiaca” sopra).
I farmaci appartenenti ad un gruppo noto come corticosteroidi sono il pilastro del trattamento farmacologico in quanto sono stati trovati efficaci nel rallentare il corso della DMD. I bambini dovrebbero essere iniziati a questi farmaci prima del declino fisico sostanziale.4
I corticosteroidi prednisone e deflazacort sono benefici nel trattamento della DMD. La FDA il 9 febbraio 2017 ha approvato il deflazacort (nome commerciale Emflaza), un derivato ossazolico del prednisone, per trattare la DMD. La potenza di 1 mg di prednisone è approssimativamente equivalente a 1,3 mg di deflazacort. Per ulteriori informazioni, vedere FDA approva Emflaza per il trattamento della distrofia muscolare di Duchenne.
Diversi studi di tutti questi farmaci nella DMD hanno mostrato un aumento significativo della forza (11% con prednisone vs. placebo). Questo aumento di forza ha raggiunto il massimo dopo tre mesi di trattamento ed è stato mantenuto per 18 mesi; inoltre, ci sono state prove di miglioramento nella funzione muscolare cronometrata (come il tempo necessario per salire 4 scale, 43% più veloce con prednisone vs. placebo) e nella funzione polmonare. I corticosteroidi riducono anche il rischio di scoliosi e ritardano la perdita della deambulazione. Tre studi hanno trovato che il trattamento con glucocorticosteroidi era associato a una migliore sopravvivenza. Tuttavia, un quarto studio non ha mostrato una chiara associazione con l’aumento della sopravvivenza.5,6,7,8
La funzione polmonare ha anche dimostrato di migliorare con il trattamento con prednisone rispetto al placebo. La capacità vitale forzata (FVC) è migliorata significativamente (11%) dopo sei mesi di trattamento quotidiano con prednisone.9
I glucocorticoidi possono ritardare lo sviluppo della scoliosi e ridurre la necessità di un intervento chirurgico per correggere la scoliosi nei pazienti con DMD. Il rischio di sviluppare la scoliosi può essere significativamente inferiore per i pazienti che ricevono un trattamento quotidiano con deflazacort rispetto al placebo, e anche la necessità di un intervento chirurgico alla colonna vertebrale è significativamente diminuita per i pazienti trattati con deflazacort. La prevalenza delle fratture è simile tra i pazienti trattati con glucocorticoidi e quelli che non lo sono.10 Ci sono alcune prove che il trattamento con glucocorticoidi per la DMD migliora la sopravvivenza,8,11 tuttavia altre prove non mostrano alcuna relazione tra sopravvivenza e trattamento con glucocorticoidi.12
L’uso cronico di corticosteroidi fa parte dello standard di cura per la DMD, ma tale trattamento può portare a effetti collaterali come aumento di peso, bassa statura, acne, cambiamenti comportamentali, osteoporosi e fratture da compressione delle ossa lunghe e vertebrali. È opportuno monitorare i pazienti in terapia con corticosteroidi con immagini periodiche della colonna vertebrale in quanto possono essere asintomatici. I bambini che sviluppano fratture vertebrali o delle ossa lunghe devono essere indirizzati a un endocrinologo pediatrico o a uno specialista delle ossa.
La rapida sospensione dei corticosteroidi può portare a complicazioni pericolose per la vita. Il protocollo steroideo di PJ Nicholoff guida l’astinenza dai corticosteroidi dopo un trattamento a lungo termine.
Nel settembre 2016, la Food and Drug Administration (FDA) statunitense ha concesso l’approvazione accelerata di Eteplirsen, un farmaco che salta l’esone che ha dimostrato di aumentare la distrofina nei pazienti con una mutazione del gene della distrofina suscettibile di saltare l’esone 51.
Ataluren (noto anche come PTC124) è un farmaco somministrato per via orale in fase di sviluppo per il trattamento di difetti genetici causati da mutazioni nonsense, consentendo il bypass della mutazione nonsense e la continuazione del processo di traduzione per la produzione di una proteina funzionante, che è stato dimostrato in diversi studi. Questo approccio potrebbe beneficiare il 10%-15% dei pazienti con DMD/BMD che ospitano mutazioni nonsense (stop). Ataluren è autorizzato nell’Unione Europea e nel Regno Unito per il trattamento di pazienti dai 2 anni in su con DMD causata da mutazioni senza senso.
L’effetto avverso più comune di ataluren è il vomito. Altri includono diminuzione dell’appetito, perdita di peso, mal di testa, ipertensione, tosse, sangue dal naso, nausea, dolore addominale superiore, flatulenza, disagio addominale, costipazione, rash, dolore agli arti, dolore muscoloscheletrico al petto, sangue nelle urine, minzione involontaria e febbre.
Nel dicembre 2019, Vyondys 53, un farmaco “exon skipping” che ha come obiettivo una sezione di DNA chiamata esone 53 è stato approvato dalla FDA per il trattamento di individui che hanno una mutazione confermata del gene DMD che è suscettibile di una strategia terapeutica chiamata exon 53 skipping e può aiutare fino all’8% degli individui con DMD. Per ulteriori informazioni, vedere https://www.mda.org/press-releases/mda-celebrates-fda-approval-vyondys-53-treatment-dmd-amenable-exon-53-skipping.
Nell’agosto 2020, Viltepso, un farmaco “exon skipping” che mira a una sezione del DNA chiamata esone 53. è stato approvato dalla FDA per il trattamento di individui che hanno una mutazione confermata del gene DMD che è suscettibile di una strategia terapeutica chiamata exon 53 skipping e può aiutare fino a 8% degli individui con DMD. Per saperne di più, vedi https://strongly.mda.org/fda-approves-ns-pharmas-viltepso-for-treatment-of-dmd-amenable-to-exon-53-skipping
Immunizzazioni
I bambini con DMD dovrebbero ricevere tutte le vaccinazioni raccomandate dai Centri statunitensi per il controllo e la prevenzione delle malattie. Alcuni vaccini dovrebbero essere dati prima dell’inizio del trattamento con glucocorticoidi, in quanto alcuni sono controindicati nei pazienti con DMD che ricevono corticosteroidi ad alte dosi giornaliere. Chiedete al vostro medico per maggiori informazioni.
Terapia fisica e occupazionale
Un programma di terapia fisica è solitamente parte del trattamento per la DMD. Il vostro medico dell’MDA Care Center vi indirizzerà a un fisioterapista per una valutazione approfondita e raccomandazioni. Gli obiettivi principali della terapia fisica sono quelli di permettere un maggiore movimento delle articolazioni e di prevenire contratture e scoliosi.
Mentre la terapia fisica sottolinea la mobilità e, dove possibile, il rafforzamento di grandi gruppi muscolari, la terapia occupazionale si concentra su attività e funzioni specifiche. La terapia occupazionale può aiutare con compiti per il lavoro, la ricreazione o la vita quotidiana, come vestirsi o usare un computer.
Cura respiratoria
Quando i muscoli che assistono la respirazione si indeboliscono, il sistema bronchiale deve essere mantenuto libero da secrezioni, sia utilizzando un dispositivo di assistenza alla tosse o con la tosse manuale assistita con l’aiuto di un assistente. Un terapista respiratorio o uno pneumologo possono essere consultati per le informazioni necessarie. Ad un certo punto, la ventilazione assistita può essere necessaria per aiutare a fornire un sufficiente flusso d’aria dentro e fuori i polmoni.
Il primo passo nell’uso della ventilazione assistita è di solito un dispositivo non invasivo, cioè uno che non richiede alcuna procedura chirurgica. La persona riceve aria sotto pressione attraverso una maschera, un naso o un boccaglio. La ventilazione non invasiva di solito è richiesta solo in parte, spesso solo durante il sonno.
Se diventa necessario un supporto ventilatorio 24 ore su 24, è possibile utilizzare la ventilazione non invasiva a tempo pieno, sotto la cura di un medico esperto in questa pratica. Alcuni giovani uomini scelgono di passare a un sistema invasivo, il che significa che viene eseguita un’apertura chirurgica chiamata tracheostomia, che permette all’aria di essere erogata direttamente nella trachea (trachea).
Per ulteriori informazioni, vedere:
- Ottenere una tracheostomia: My Story (un medico con miopatia mitocondriale descrive come subire e prendersi cura della sua tracheostomia)
- The Great Trach Escape: Is it for You? (attrezzature portatili ma potenti e una guida esperta rendono la ventilazione non invasiva un’opzione per molti)
Curvature spinali
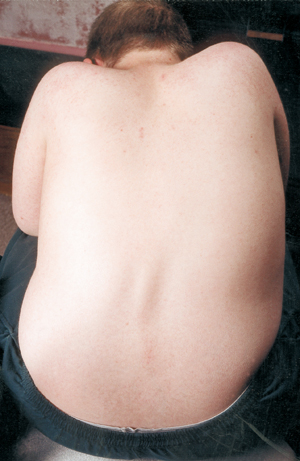 Nei giovani uomini con DMD, la spina dorsale può essere gradualmente tirata in una forma curva. La spina dorsale può curvare da un lato all’altro (scoliosi) o in avanti in una forma “gobba” (cifosi).
Nei giovani uomini con DMD, la spina dorsale può essere gradualmente tirata in una forma curva. La spina dorsale può curvare da un lato all’altro (scoliosi) o in avanti in una forma “gobba” (cifosi).
La scoliosi di solito appare dopo che un ragazzo ha iniziato ad usare la sedia a rotelle a tempo pieno. La curvatura “swayback” che a volte si vede in coloro che stanno ancora camminando è chiamata lordosi.
La scoliosi grave può interferire con la seduta, il sonno e persino la respirazione, quindi si dovrebbero prendere misure per cercare di prevenirla.
Esercizi per mantenere la schiena il più dritta possibile e consigli sulle posizioni di seduta e sonno possono essere ottenuti da un fisioterapista.
L’intervento chirurgico di raddrizzamento della colonna vertebrale comporta l’inserimento di aste metalliche con ganci nella colonna vertebrale.
L’intervento chirurgico per i giovani con DMD viene solitamente eseguito nell’adolescenza.
Standard di cura
Nel 2018 sono stati pubblicati gli aggiornamenti alle considerazioni di cura del 2010 dei Centers for Disease Control (CDC) per la distrofia muscolare di Duchenne.
- Diagnosi e gestione della distrofia muscolare di Duchenne, parte 1: diagnosi e gestione neuromuscolare, riabilitativa, endocrina e gastrointestinale e nutrizionale
- Diagnosi e gestione della distrofia muscolare di Duchenne, parte 2: gestione respiratoria, cardiaca,
salute ossea e ortopedica - Diagnosi e gestione della distrofia muscolare di Duchenne, parte 3: assistenza primaria,
gestione delle emergenze, assistenza psicosociale e transizioni di cura nel corso della vita
Nel 2016 sono stati pubblicati aggiornamenti alla linea guida del 2005 dell’American Academy of Neurology (AAN) sul trattamento corticosteroideo della DMD.
Le raccomandazioni generali per l’assistenza medica nella DMD sono state pubblicate nel 2010 dal DMD Care Considerations Working Group, sotto gli auspici del CDC degli Stati Uniti. Queste includono:
- DMD: diagnosi, e gestione farmacologica e psicosociale
- DMD: implementazione delle cure multidisciplinari
Una versione per famiglie delle linee guida è disponibile per gentile concessione di TREAT-NMD. MDA ha contribuito allo sviluppo della guida completa.
Le linee guida per la cura delle persone con DMD che ricevono anestesia o sedazione sono state pubblicate dall’American College of Chest Physicians nel 2007.
Le raccomandazioni per la supervisione della salute cardiovascolare nei portatori di BMD e DMD sono state pubblicate nel 2005 dall’American Academy of Pediatrics.
Le linee guida per l’assistenza respiratoria nella DMD sono state pubblicate dall’American Thoracic Society nel 2004.
- Birnkrant, D. J. et al. Diagnosi e gestione della distrofia muscolare di Duchenne, parte 2: gestione respiratoria, cardiaca, salute ossea e ortopedica. Lancet. Neurol. (2018). doi:10.1016/S1474-4422(18)30025-5
- Birnkrant, D. J. et al. American College of Chest Physicians consensus statement on the respiratory and related management of patients with Duchenne muscular dystrophy undergoing anesthesia or sedation. in Chest (2007). doi:10.1378/chest.07-0458
- Raman, S. V et al. Eplerenone per cardiomiopatia precoce nella distrofia muscolare di Duchenne: uno studio randomizzato, in doppio cieco, controllato con placebo. Lancet. Neurol. (2015). doi:10.1016/S1474-4422(14)70318-7
- Birnkrant, D. J. et al. Diagnosi e gestione della distrofia muscolare di Duchenne, parte 1: diagnosi e gestione neuromuscolare, riabilitativa, endocrina, gastrointestinale e nutrizionale. Lancet. Neurol. (2018). doi:10.1016/S1474-4422(18)30024-3
- McDonald, C. M. et al. Effetti a lungo termine dei glucocorticoidi sulla funzione, la qualità della vita e la sopravvivenza nei pazienti con distrofia muscolare di Duchenne: uno studio prospettico di coorte. Lancet (2018). doi:10.1016/S0140-6736(17)32160-8
- Biggar, W. D. et al. Deflazacort nella distrofia muscolare di Duchenne: Un confronto tra due diversi protocolli. Neuromuscul. Disordine. (2004). doi:10.1016/j.nmd.2004.05.001
- Angelini, C. et al. Deflazacort nella distrofia di Duchenne: Studio dell’effetto a lungo termine. Muscle Nerve (1994). doi:10.1002/mus.880170405
- Biggar, W. D., Harris, V. A., Eliasoph, L. & Alman, B. Long-term benefits of deflazacort treatment for boys with Duchenne muscular dystrophy in their second decade. Neuromuscul. Disordine. (2006). doi:10.1016/j.nmd.2006.01.010
- JR, M. et al. Randomized, double-blind six-month trial of prednisone in Duchenne’s muscular dystrophy. in New England journal of medicine (1989). doi:10.1056/NEJM198906153202405
- Henricson, E. K. et al. The cooperative international neuromuscular research group Duchenne natural history study: Trattamento con glucocorticoidi preserva clinicamente significative pietre miliari funzionali e riduce il tasso di progressione della malattia come misurato da test muscolare manuale e othe. Muscle and Nerve (2013). doi:10.1002/mus.23808
- Schram, G. et al. Mortalità per tutte le cause ed esiti cardiovascolari con la terapia steroidea profilattica nella distrofia muscolare di Duchenne. J. Am. Coll. Cardiol. (2013). doi:10.1016/j.jacc.2012.12.008
- Bach, J. R., Martinez, D. & Saulat, B. Distrofia muscolare di Duchenne: L’effetto dei glucocorticoidi sull’uso del ventilatore e la deambulazione. Am. J. Phys. Med. Rehabil. (2010). doi:10.1097/PHM.0b013e3181e72207