 Agonisant, intolérable, misérable, atroce, poignardé avec un couteau, pire qu’un accouchement.
Agonisant, intolérable, misérable, atroce, poignardé avec un couteau, pire qu’un accouchement.
En tant qu’urologue spécialisé dans le traitement des patients souffrant de calculs rénaux, j’ai appris un nouveau lexique exclusif aux personnes atteintes de calculs décrivant des accès de colique néphrétique.
La douleur, symptôme caractéristique de la maladie des calculs, est à l’origine de plus d’un million de visites aux urgences par ces patients aux États-Unis chaque année.
Au cours des dernières décennies, des progrès considérables ont été réalisés pour mieux comprendre la physiologie de la colique néphrétique et optimiser les méthodes pour la traiter. Cependant, malgré l’amélioration des explications scientifiques, nous, cliniciens, n’avons toujours pas une compréhension parfaite des raisons de son apparition.
- La douleur due au passage de pierres
- Comment la douleur commence
- Ce qui se passe plus tard
- Trois phases de la douleur en plus de détails
- La physiologie
- Les symptômes
- LE CONUNDRUM – Douleur sans obstruction
- Opinions des urologues en général
- Ce qui arrive aux patients
- Un exemple spécifique
- Ce que l’on sait à ce jour
- Ce que je pense
- D’autres choses que vous pourriez aimer
- Ce que sont les calculs rénaux
- Types de calculs rénaux
- Avons-nous besoin d’analyser tous ces calculs ?
- Comment se forment les calculs rénaux
- Lorsque des cristaux bouchent les reins
- Reins éponges médullaires
La douleur due au passage de pierres
Les patients souffrent de coliques néphrétiques secondaires à la maladie des pierres depuis plus de deux mille ans. En fait, il est remarquable que sa présentation clinique ait peu changé au cours de cette période. En 400 avant J.-C., Hippocrate la qualifiait de première maladie des reins. Il fut l’un des premiers observateurs à comprendre l’association entre l’obstruction urinaire et la douleur, écrivant :
Une douleur aiguë est ressentie dans le rein, les reins, le flanc et le testicule du côté affecté ; le patient urine fréquemment ; progressivement, l’urine est supprimée. Avec l’urine, du sable est évacué ; en passant le long de l’urètre, le sable provoque une douleur aiguë qui est soulagée lorsqu’il est expulsé ; puis les mêmes souffrances recommencent.
Nous avons depuis apprécié la base physiologique complexe de cette relation à un niveau beaucoup plus profond.
Comment la douleur commence
 La première étape de ce processus est une obstruction aiguë, le plus souvent due à un calcul. Mais chez les personnes qui forment des calculs, des masses de cristaux peuvent créer une obstruction, tout comme des caillots sanguins si le saignement est particulièrement vif.
La première étape de ce processus est une obstruction aiguë, le plus souvent due à un calcul. Mais chez les personnes qui forment des calculs, des masses de cristaux peuvent créer une obstruction, tout comme des caillots sanguins si le saignement est particulièrement vif.
L’urine du rein ne peut plus passer dans la vessie et, par conséquent, s’accumule et étire l’uretère proximal – le plus proche du rein – et le système collecteur rénal. Cet étirement active les fibres nerveuses nociceptives – fibres qui perçoivent les blessures – au sein de tout un réseau neuronal situé en sous-muqueux dans le bassinet rénal, les calices, la capsule et l’uretère.
Figure 1 (gauche) – Exemple de calcul urétéral proximal obstruant avec dilatation et étirement du système collecteur au-dessus du niveau d’obstruction.
Ces fibres transmettent ensuite des signaux afférents à la moelle épinière T11 – L1 que le corps interprète comme une douleur au niveau correspondant d’activation neuronale. Lorsque le calcul migre du rein vers l’uretère et la vessie, la douleur se déplace généralement vers le bas. Elle est communément ressentie aussi haut que le haut du flanc lorsque le calcul est logé dans l’uretère proximal et aussi bas que les lèvres/testicules lorsqu’il descend près de la jonction urétéro-vésicale à l’entrée de la vessie.
Les patients ayant des calculs peuvent ressentir d’autres symptômes en plus de la douleur. De nombreux nerfs impliqués dans le processus d’obstruction sont intimement liés à l’innervation des organes adjacents, par exemple le tractus gastro-intestinal. L’activation croisée de ces fibres nerveuses associées a été proposée pour expliquer les nausées et les vomissements qui surviennent si souvent dans le cadre d’un épisode aigu de colique néphrétique.
Dans de rares cas, les patients peuvent même présenter des symptômes alternatifs sans aucune douleur. Dans certains cas, notamment lorsque le calcul se situe à la jonction urétéro-vésicale, les symptômes urinaires prédominent et les seuls symptômes appréciables sont la fréquence urinaire, l’urgence et la gêne lors de la miction. Ces symptômes imitent une infection urinaire et entraînent souvent un mauvais traitement temporaire par antibiotiques jusqu’à ce que le bon diagnostic soit posé.
Ce qui se passe plus tard
L’augmentation de la pression du bassinet rénal due à une obstruction persistante entraîne une libération de prostaglandine E2. Ce médiateur chimique de la réponse aux blessures produit une tempête parfaite.
Il provoque un hyperpéristaltisme urétéral (augmentation de l’intensité des vagues de contractions urétérales coordonnées qui font normalement descendre l’urine vers la vessie) et éventuellement même un spasme urétéral. Elle entraîne également une dilatation des artérioles afférentes – ces minuscules vaisseaux de résistance qui contrôlent le flux sanguin dans les capillaires des reins.
La dilatation artériolaire augmente le flux sanguin vers le rein et favorise une diurèse temporaire tout comme l’hyperpéristaltisme musculaire lisse urétéral et finalement le spasme resserrent l’uretère autour du calcul et aggravent l’obstruction. Le spasme entraîne une accumulation d’acide lactique, comme cela se produit lorsque n’importe quel muscle est trop sollicité, et déclenche une cascade inflammatoire qui peut elle-même aggraver la douleur.
Avec le temps, le flux sanguin vers le rein affecté diminue, même si les artérioles qui laissent passer le sang dans les capillaires rénaux restent dilatées. Il diminue parce que les artérioles efférentes, qui laissent sortir le sang des capillaires où se produit la filtration, commencent à se contracter et augmentent la filtration par les glomérules rénaux. L’augmentation de la filtration maintient et peut même augmenter les pressions.
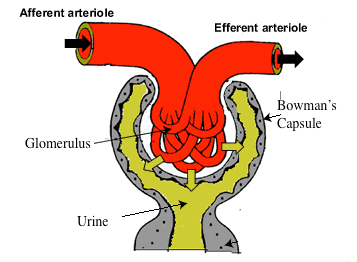
Figure 2 – Schéma du flux sanguin vers le néphron. Le sang entre par l’artériole afférente et est ensuite filtré dans le glomérule, produisant ainsi de l’urine. Le sang sort par l’artériole efférente. L’artériole afférente et l’artériole efférente sont toutes deux capables de se dilater et de se contracter afin de réguler la pression et finalement la filtration via la production d’urine.
À bien des égards, ce système complexe est analogue aux tuyaux d’arrosage que beaucoup de gens utilisent pour arroser leur pelouse. Les artérioles afférentes sont le robinet auquel le tuyau est connecté et les artérioles efférentes sont l’ouverture à l’extrémité du tuyau qui peut être fermée ou laissée ouverte dans un arroseur.
La filtration est les nombreux petits flux d’eau tout au long du tuyau qui permettent à l’herbe de pousser.
Lorsqu’ils fonctionnent correctement, le robinet et l’extrémité sont tous deux ouverts et l’eau (urine) est produite à un rythme lent et constant (figure 4 – gauche). En présence d’un calcul obstruant, le robinet – pour ainsi dire – est ouvert davantage et l’extrémité est plus serrée, de sorte qu’une plus grande quantité de fluide – l’eau – est filtrée à haute pression sur toute la longueur du tuyau (Figure 4 – droite). Dans le rein, cette filtration se fait dans les néphrons et augmente la pression. Lorsque le collier de serrage est serré, la quantité totale de flux à travers le tuyau peut diminuer tout comme la quantité d’eau filtrée le long du tuyau augmente.
Figure 4 – Analogie du tuyau d’arrosage au flux sanguin et à la filtration rénale. A gauche, il y a peu de pression dans le système et l’eau (urine) s’écoule lentement sur toute sa longueur. A droite, le débit entrant est beaucoup plus élevé que le débit sortant et l’eau (urine) jaillit du long du tuyau à une pression excessivement élevée.

Trois phases de la douleur en plus de détails
La physiologie
Aucune discussion concernant l’obstruction urétérale ne serait complète sans le travail de E. Darracott Vaughan, qui a caractérisé la physiologie de l’obstruction urinaire dans les années 1970.
En supposant deux reins fonctionnels, les effets physiologiques d’une obstruction urétérale unilat érale aiguë peuvent être marqués par trois phases distinctes.
érale aiguë peuvent être marqués par trois phases distinctes.
Dans la première phase, les effets de la cascade inflammatoire décrite ci-dessus provoquent une augmentation progressive du débit sanguin rénal et de la pression du bassinet rénal et de l’uretère. Cette phase dure environ une heure à une heure et demie. C’est la partie où l’artériole afférente – le robinet – est ouverte au maximum.
La phase deux est marquée par une vasoconstriction artériolaire efférente qui entraîne une diminution du débit sanguin rénal global mais une augmentation de la pression urétérale pendant une durée pouvant atteindre cinq heures. Le robinet est ouvert et le clamp d’extrémité est serré.
La phase trois est marquée par une nouvelle diminution du débit sanguin rénal dans le rein affecté et finalement une diminution de la pression urétérale. Le clamp d’extrémité est progressivement serré de sorte que le flux sanguin vers le rein est suffisamment réduit pour que la filtration et la production d’urine commencent à diminuer, et la pression avec.
Mesures de la pression urétérale (rouge) et du flux sanguin rénal (bleu) après le début d’une obstruction urétérale unilatérale aiguë. (Avec l’aimable autorisation de Campbell-Walsh Urology, Tenth Edition, Elsevier Inc.)
La chute du débit sanguin n’est pas préjudiciable lors d’une crise aiguë, mais avec le temps, elle peut l’être. Cela signifie que le soulagement d’un calcul obstruant est une question importante. En général, les calculs passent d’eux-mêmes. Mais les crises de calculs nécessitent une attention médicale car si le calcul continue à obstruer, il doit être retiré.
Les symptômes
Il est facile de conjecturer comment ces trois phases distinctes sont corrélées cliniquement aux symptômes ressentis lors d’un épisode aigu de colique.
L’apparition de la douleur est classiquement corrélée à la phase un et à l’événement obstructif incitatif. C’est à ce moment que le patient cherche généralement à se faire soigner aux urgences ou au cabinet du médecin.
La douleur persiste classiquement à un niveau sévère pendant plusieurs heures (phase deux) mais finit par s’atténuer, au moins partiellement (phase trois).
Dans de nombreux cas, la douleur arrive par vagues, ce qui peut être le signe d’une obstruction intermittente activant la voie ci-dessus chaque fois que le flux urinaire est obstrué. Cela se produit par une combinaison du déplacement du calcul et des tensions de l’uretère avec des augmentations ou des diminutions du spasme musculaire.
LE CONUNDRUM – Douleur sans obstruction
Opinions des urologues en général
Bien que la base physiologique de la douleur dans le cadre d’une obstruction soit claire, elle ne fournit pas d’explication pour l’une des énigmes les plus fréquemment rencontrées dans la maladie des calculs – le calcul symptomatique non obstructif. Il peut s’agir de calculs libres réels qui ne sont pas passés, de calculs attachés à une plaque, ou de véritables bouchons dans les tubules rénaux qui sont suffisamment massés pour apparaître sur un scanner comme des « calculs » bien qu’il s’agisse en fait de calcifications tissulaires.
Il y a peut-être autant de variations dans l’opinion clinique dans de tels cas que dans tout autre scénario clinique dans le domaine.
Si l’on demandait à un groupe d’urologues s’ils croient que de petits calculs non obstructifs peuvent causer des coliques néphrétiques, les opinions varieraient de la certitude absolue au rejet total du concept.
Ce qui arrive aux patients
En conséquence, il n’y a pas de norme de soins concernant la façon de gérer de façon optimale de tels patients. Dans tous les cas, il est d’abord impératif d’exclure d’autres sources potentielles de douleur ; cependant, ces bilans se terminent souvent par le même résultat – un patient présentant une douleur gênante au flanc et des preuves d’un ou plusieurs calculs non obstructifs à l’imagerie.
En l’absence d’une explication physiologique pour expliquer leurs symptômes, les patients présentant une douleur et des calculs non obstructifs sont souvent envoyés pour des bilans détaillés, des consultations secondaires et tertiaires et une orientation vers des spécialistes de la douleur et même des psychiatres. Cependant, à une époque où l’urétéroscopie flexible peut être réalisée de manière tout à fait sûre et en ambulatoire, on doit se demander si ces patients sont traités de manière appropriée.
Un exemple spécifique
À titre d’exemple, j’ai récemment rencontré une patiente qui avait été envoyée de plusieurs heures de distance pour demander un quatrième avis concernant sa douleur chronique au flanc. Depuis des mois, elle souffrait d’une douleur intense au niveau du flanc gauche qui limitait sa capacité à travailler et à mener une vie normale.
Elle avait attribué la douleur à un calcul rénal non obstruant de 7 mm du pôle inférieur de ce côté, découvert sur un scanner lors de sa présentation initiale à une salle d’urgence extérieure (figure 3). Cependant, aucun des médecins qu’elle avait consultés n’était d’accord avec son auto-diagnostic.
lors de sa présentation initiale à une salle d’urgence extérieure (figure 3). Cependant, aucun des médecins qu’elle avait consultés n’était d’accord avec son auto-diagnostic.
Figure 3 – Image CT du calcul non obstruant du pôle inférieur gauche (flèche rouge). Il n’y a aucun signe d’obstruction ou d’inflammation autour du rein.
A l’urgence, on lui a donné des analgésiques narcotiques et on l’a renvoyée chez elle pour un suivi avec un urologue.
Le premier urologue qu’elle a vu lui a dit que bien que le calcul soit visible, son emplacement dans le rein signifiait qu’il ne pouvait pas être la cause de sa douleur. Il a renouvelé son ordonnance d’analgésiques et l’a envoyée consulter un spécialiste de la douleur.
Le spécialiste de la douleur a essayé une thérapie physique pour ce qu’il pensait être une source musculo-squelettique, mais finalement cela ne s’est pas avéré efficace et elle a reçu davantage d’analgésiques.
Elle a ensuite consulté un deuxième urologue qui lui a également dit que le calcul ne pouvait absolument pas causer sa douleur en l’absence d’obstruction. Cette fois, cependant, elle a été accusée d’avoir une idée derrière la tête et d’avoir cherché à se faire soigner dans le but précis d’obtenir des analgésiques. Des visites similaires dans diverses salles d’urgence ont donné lieu à d’autres tomodensitométries ainsi qu’à des accusations de recherche d’analgésiques. Chaque résultat de tomodensitométrie était cependant le même, tous démontrant un calcul du pôle inférieur gauche non obstruant de 7 mm.
Dans un cas, un praticien traitant l’a même admonestée, disant que les calculs non obstruants ne causent pas de douleur et qu’il devrait le savoir puisqu’il avait lui aussi été diagnostiqué avec de tels calculs de manière fortuite sur un tomodensitogramme.
En fin de compte, elle s’est rendue à la clinique pour une consultation à laquelle on lui a proposé une urétéroscopie et l’enlèvement du calcul. L’intervention s’est bien déroulée et elle est sortie de l’hôpital avec un stent pour une semaine. La dernière fois qu’on l’a vue, 5 semaines après l’intervention, elle a signalé une disparition complète de sa douleur. Elle ne prenait plus aucun médicament contre la douleur, quel qu’il soit, et il n’y avait aucun signe de calcul ou d’hydronéphrose sur l’imagerie de suivi.
Ce que l’on sait à ce jour
De tels patients sont fréquemment rencontrés. Malgré le manque d’explication physiologique quant à la raison pour laquelle ces calculs non obstructifs peuvent causer de la douleur, il existe des preuves émergentes qu’ils le font et donc que leur retrait peut la guérir.
En 2006, Taub et al. ont décrit les résultats de vingt patients de ce type qui avaient une douleur chronique au flanc ainsi que des calcifications radiographiquement évidentes dans leurs papilles sans calculs évidents du système collecteur. Une urétéroscopie avec papillotomie au laser pour dégager et retirer tous les calculs évidents a été réalisée sur vingt-sept reins. Une amélioration de la douleur a été constatée dans 85% des cas avec une amélioration durable pendant plus d’un an dans près de 60% des cas.
Cette étude a ensuite été répétée au niveau multi-institutionnel avec 65 patients subissant des procédures similaires sur une période de dix ans. Dans l’ensemble, 176 procédures ont été réalisées dans cette cohorte, les patients rapportant une diminution de la douleur après la procédure dans 85 % des cas. La durée moyenne de la réponse était de 26 mois, 60 % des patients présentant des améliorations durables de leur niveau de douleur pendant plus d’un an.
Enfin, ce scénario clinique est observé assez fréquemment pour qu’il ait récolté son propre surnom au Massachusetts General Hospital où il a été décrit comme le « syndrome des petits calculs ». Dans une revue rétrospective des patients qui y ont été traités par ablation urétéroscopique de petits calculs non obstructifs (<4mm) pour des raisons liées à des douleurs chroniques, 11/13 patients ont déclaré ne plus ressentir de douleur après l’intervention, les deux autres notant une réponse partielle.
Ce que je pense
Nous ne comprenons toujours pas complètement l’explication physiologique de la douleur chez ces patients. Cependant, un peu comme Hippocrate il y a plus de deux mille ans, l’observation clinique précède souvent la compréhension scientifique. A cet égard, il est injuste de rejeter l’idée que de petits calculs non obstructifs peuvent provoquer des coliques néphrétiques légitimes.
Les percées physiologiques dans la compréhension de la signalisation de la douleur et de l’inflammation se produisent actuellement à un rythme rapide et il est probable qu’avec le temps nous pourrons mieux déchiffrer quels calculs non obstructifs sont vraiment responsables des symptômes. Cependant, d’ici là, de tels scénarios continueront d’être une complexité clinique couramment rencontrée par les urologues.
Pour l’instant, je préconiserais toujours d’envisager d’autres causes de douleur dans de telles situations, y compris l’infection urinaire, l’obstruction et la malignité. Une anamnèse minutieuse est essentielle pour écarter les sources nonurologiques telles que les pathologies des systèmes musculo-squelettique, pulmonaire, gynécologique et gastro-intestinal. Un autre élément important de l’anamnèse est de savoir si le patient a déjà évacué un calcul et si les symptômes actuels sont similaires à cette expérience.
Une fois que les autres explications ont été écartées, proposer l’extraction du calcul est tout à fait raisonnable. Cela a non seulement le potentiel d’améliorer la douleur, mais peut également diminuer le risque de croissance future du calcul ou de passage spontané à une date ultérieure. Dans de tels cas, je préfère l’urétéroscopie flexible avec extraction du calcul à la lithotritie par ondes de choc. Premièrement, l’urétéroscopie maximise la probabilité que tous les calculs soient identifiés et retirés, ce qui est particulièrement important si la douleur persiste après l’intervention. Deuxièmement, avec l’urétéroscopie, on peut inspecter l’intérieur du rein en haute définition, ce qui a le potentiel d’offrir des informations qui ne sont pas facilement disponibles sur les radiographies et les tomodensitométries, telles que les calculs enfouis, les calcifications tissulaires et d’autres pathologies (figure 4).

Figure 4 – Images haute définition obtenues lors d’une endoscopie rénale démontrant un bouchon tubulaire (calculs enfouis dans le rein) (Courtoisie : AE Evan, IMCD et BD plugs : Ont-ils un rôle dans la formation des calculs).
Enfin, il est essentiel d’établir des attentes réalistes avant la chirurgie en ce qui concerne le contrôle de la douleur. Notre compréhension de ce concept est en évolution et la littérature publiée suggérant une réponse au traitement est limitée à relativement peu de patients. Cependant, comme la science et l’histoire nous l’ont montré, ce n’est pas parce que nous ne comprenons pas complètement le lien qu’il n’existe pas.
D’autres choses que vous pourriez aimer
Ce que sont les calculs rénaux
Types de calculs rénaux
Avons-nous besoin d’analyser tous ces calculs ?
Comment se forment les calculs rénaux
Lorsque des cristaux bouchent les reins
Reins éponges médullaires
.