Seuraava EKG lähetettiin minulle hiljattain. Se on hieno tapaus ja tilanne, jonka me kaikki voimme kohdata. Kysymys kuuluu: Onko kyseessä VT vai SVT Aberrancyn kanssa? Lisäkysymys on: Mitä teet, kun hoitosi ei tehoa?
80-vuotias mies saapuu paikalle huonovointisena ja hänellä on sydämentykytyksiä. Hän kertoo, että hänellä on ollut aiemmin samanlainen kohtaus, ja hänellä todettiin SVT. Vaikka kaikki anamneesi ei olekaan valmis. Potilaan GCS on 14, verenpaine 118/62 ja saturaatio 95 % huoneilmassa. Hänen EKG:nsä näkyy alla:
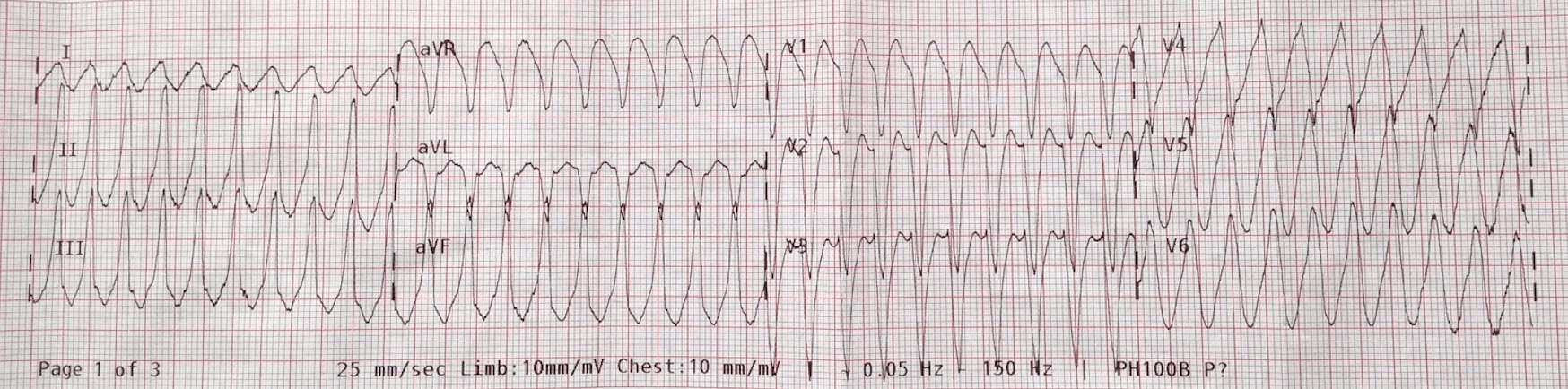
Potilaalle annettiin nousevia annoksia adenosiinia 6,12 ja myöhemmin 18 mg ilman vaikutusta. Hänet rauhoitettiin ja hänelle tehtiin kardioversio 100/200/200J:n teholla, eikä ratkaisua saatu aikaan.
Mitä tekisit seuraavaksi?
Jotkut sanoivat, että ”herättäkää potilas ja katsokaa, mitä tapahtuu, kunhan hän on vakaa”. Hyvä vaihtoehto.
Vähemmistö sanoi ”ota yhteyttä kardiologiin”. Jotkut sanoivat lignokaiinia ja jotkut sanoivat, että aloitetaan amiodaroni-infuusio.
Amiodaroni-infuusio todellakin aloitettiin. Pian tämän jälkeen potilaan rytmi heikkeni kammiovärinäksi ja sitten asystoliaksi. Elvytys aloitettiin ja adrenaliinia annettiin. Syntyi ROSC ja potilas palasi tajuihinsa.
Onko tämä VT vai EI? – Vastauksesi
Kysymyksessä kysyttiin EKG:n mahdollisista vaihtoehtoisista diagnooseista. Ei hoidosta- jonka tulisi olla rauhoittaminen ja kardiovertti välittömästi(tästä lisää myöhemmin).
Tässä on kaavio niiden henkilöiden prosentuaalisesta osuudesta, jotka ajattelivat, että kyseessä oli jokin viidestä diagnoosista.

Näemme, että suurin osa ihmisistä ajatteli, että kyseessä oli VT:n, mutta huomattava osa kuitenkin ajatteli, että kyse oli SVT:stä, johon liittyi WPW:n akkommodaarinen reitti.
Katsotaanpa kolmea vaihtoehtoa.
Poistetaan HyperK ja Na-kanavan blokki, koska kyseessä ei ollut kumpikaan näistä.
SVT with Aberrancy
Tämä tarkoittaa yleensä SVT:tä, johon liittyy nippuhaaralohko. Huomaat, että morfologia on aivan erilainen kuin yllä olevassa EKG:ssä. Alla olevassa EKG:ssä on LBBB-morfologia ja nopea syketaajuus. QRS ei kuitenkaan ole lainkaan leveä. Tämä on SVT, jossa on LBBB.

Lähde LITFL
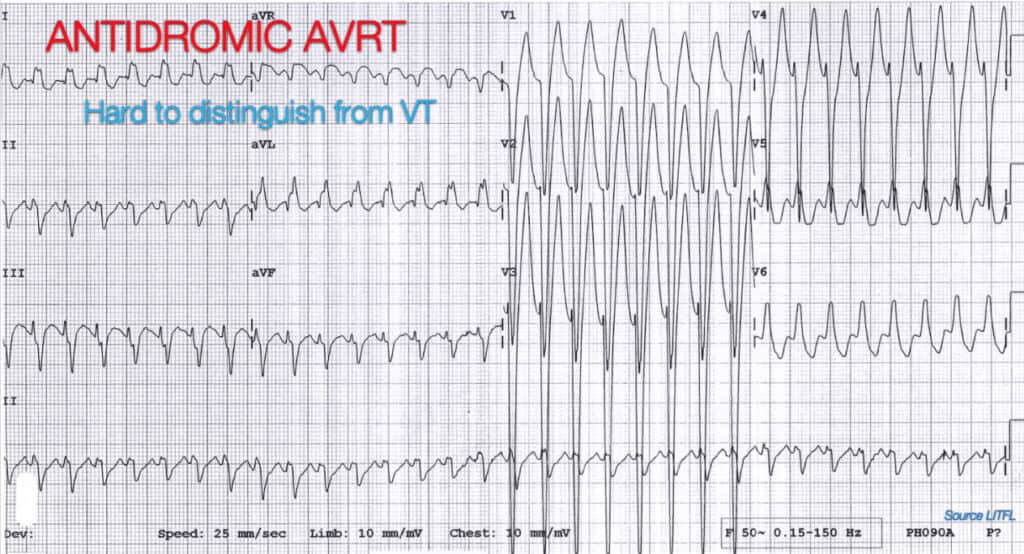
SVT with Antidromic Conduction via Accessory Pathway
Merkittävä osa ihmisistä ajatteli, että kyseessä on SVT, jossa on antidrominen johtuminenWPW:n kaltaisen akkommodaarisen radan kautta. Tämä johtui lähinnä itse nopeudesta. Joissakin tapauksissa se oli hyvin nopea, lähes 250 lyöntiä minuutissa. Tämä on itse asiassa melko nopeaa, ja olen samaa mieltä siitä, että jos syketaajuus on suurempi kuin 250, ajatellaan liitännäisväylää. Rytmiä, kuten AV-nodaalista re-entry-takykardiaa, on lähes mahdotonta erottaa VT:stä. Se voi kulkea hyvin nopealla tahdilla.
Onko tämä VT?
Me tiedämme, että noin 80 % kaikista laaja-alaisista kompleksisista takykardioista on VT:tä. Tämän potilaan iässä todennäköisyys on yli 90 %. Kuten luennoillani VT:n diagnoosin 2 vaihetta eli:
- VAIHE 1: Onko syketaajuus yli 120bpm JA
- VAIHE 2: Onko QRS > 120ms
Jos kyllä molempiin on kyse VT:stä.
Vertaile tätä akateemisempaan lähestymistapaan diagnoosin tekemisessä. Akateemisempi lähestymistapa VT:n päättämiseen edellyttää tiettyjä kriteerejä.
VT:n kriteerit
1. Mikä on potilaan ikä?- Mitä vanhempi potilas, sitä todennäköisempi on VT-diagnoosi
2. Ovatko kompleksit todella laajoja eli >4 pientä neliötä (>160ms)
3. Onko p-aaltoja ja onko todellinen AV-dissosiaatio?
4. Onko kaappaus- tai fuusiolyöntejä?
5. Onko akseli äärimmäinen?
6. Onko V1-6:ssa konkordanssia (+ve tai -ve)
7. Onko RSr-kuviota?
8. Onko jotain merkkejä?
-Brugadan- QRS:stä S-aaltoon >100ms
-Josephsonin- lovi S-aallossa
Tässä EKG:ssä näkyy ensinnäkin AV-dissosiaatio ja toiseksi Josephsonin merkki. Nopeudesta riippumatta kyseessä on VT.

Katsotaanpa hoitoa
Adenosiinia on turvallista käyttää laajoissa kompleksisissa säännöllisissä rytmeissä(varo AF:tä WPW:n kanssa), samoin amiodaronia. Luulen, että tässä tapauksessa kyseessä oli mitä todennäköisimmin sepelvaltimotautiin liittyvä VT, joka vain jatkui liian kauan, joten potilaan tila heikkeni VF:ksi
Keskustelin asiasta kardiologin kanssa ja kardiologi oli samaa mieltä siitä, että kyseessä oli VT, ja oli samaa mieltä siitä, että VT:n kesto saattoi olla liian pitkä tälle potilaalle
Kysymys siitä, mitä tehdä, jos kardioversio ei tehoa näillä potilailla, on ratkaistava. Vaihtoehtoja ei ole paljon. Voimme herättää potilaan, jos hän on hemodynaamisesti vakaa, ja sitten ryhmittyä uudelleen kardiologian kanssa. Voimme antaa amiodaronia ja yrittää sitten kardioversiota. Vaihtoehtona on yrittää käyttää kahta defibrillaattoria. Tämä on OK, kunhan voitte antaa virran parin sekunnin sisällä toisistaan. Toinen vaihtoehto on käyttää ylitahdistusta. Käyttäisitkö sinä jotain muuta?
Viesti on, että meidän on tehtävä se itsellemme yksinkertaisemmaksi. Tarvitsemme vikasietoisia lähestymistapoja, joita voimme käyttää resu-kabinetin vuodeosastolla. Puhun vikasietoisista lähestymistavoista, tai kuten joku toinen niitä kutsui: ”Aamukahdelta aamulla, kun aivoni eivät toimi”, vaikeimpiin kardiologisiin ongelmiin Cardiac Bootcampissa, ja olen iloinen kuullessani tarinoita, joissa ihmiset ovat joutuneet käyttämään niitä.
”Tietämyksellä, jonka otamme mukaan työvuoroon, on väliä”
Peter Kas