Iäkkäillä potilailla ja potilailla, joilla on liitännäissairauksia, kuten verenpainetauti, diabetes ja sydänsairaus, on riski sairastua COVID-19-tautiin.1 Anti-glomerulaarinen tyvikalvotauti (anti-glomerular basement membrane, anti-GBM-tauti) on autoimmuunitauti, jossa on piirteitä, joilla on nopeasti etenevää glomerulonefriittiä ja keuhkoperäistä verenvuotoa.2 Se vaatii aggressiivista immunosuppressiivista hoitoa.
Kontrastiton rintakehän TT paljasti alveolaarisen verenvuodon ja epäilyn keuhkokuumeesta. Nasofaryngeaalinen pyyhkäisy hengitystiepatogeeneille ja PCR COVID-19:lle lähetettiin, mutta se ei ollut positiivinen. ANA, ANCA olivat negatiivisia, C3- ja C4-arvot olivat normaalit. Anti-GBM-vasta-aineen testaus ilmoitettiin kuitenkin positiiviseksi.
Renaalibiopsia paljasti fokaalisen nekrotisoivan ekstra-kapillaarisen proliferatiivisen glomerulonefriitin ja akuutin tubulointerstitiaalisen nefriitin. Immunofluoresenssimikroskopia osoitti lineaarisen IgG:n läsnäolon glomerulaarista tyvikalvoa pitkin. Diagnoosiksi asetettiin anti-GBM-tauti, johon liittyi huomautus valvottavasta mahdollisesta lääkeainereaktiosta (kuva 1).
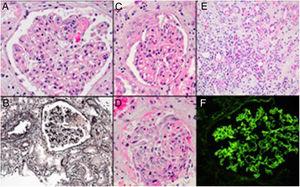
Glomerulus, jossa on fokaalinen fibrinoidinen nekroosi (A, hematoksyliini-eosiini), toinen glomerulus, jossa on fibrinoidinen nekroosi, joka näkyy hopeavärjäyksessä vaaleanpunaisena argyrofobisena alueena (B, Jonesin metenamiinihopea). Glomerulus, jossa on osittainen solunsirpin muodostuminen (C, hematoksyliini-eosiinivärjäys), toinen glomerulus, jossa on Bowmanin tilan täyttävää laajaa ekstrakapillaarista proliferaatiota ja osa punasolujen täyttämästä tubuluksesta (D, hematoksyliini-eosiinivärjäys). Mukana interstitiaalinen tulehdus, jossa on runsaasti eosinofiilejä (E, hematoksyliini-eosiinivärjäys). Immunofluoresenssimikroskopiassa näkyy lineer IgG glomerulaarista tyvikalvoa pitkin (F).
Aloitettiin 500 mg laskimonsisäisesti annosteltua metyyliprednisolonia (mps) kolmen vuorokauden ajaksi ja 500 mg:n kerran viikossa annosteltua syklofosfamidihoitoa. Hänet kotiutettiin suun kautta otettavalla mps-hoidolla, koska kontrolli-CT-kuvauksessa ei ollut kuumetta eikä infiltraatioiden etenemistä.
Kolme päivää kotiutuksen jälkeen potilas tuli päivystyspoliklinikalle, koska hänellä oli takypnea ja hemoptyysi. Hänet otettiin teho-osastolle. Rintakehän kontrolli-CT:ssä todettiin samankaltaiset löydökset kuin edellisessä (kuva 2).
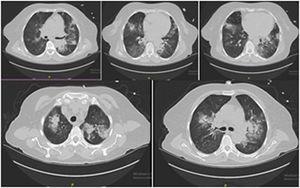
Rintakehän tietokonetomografiassa todettiin anti-GBM-tauti, mutta siihen liittyvää infektiota ei voitu sulkea pois.
Huomioon ottaen hänen sairaalahoitohistoriansa COVID-19:n puhkeamisvaiheessa ja tietokonetomografiassa todetut löydökset lähetettiin kontrolli-PCR:ää COVID-19:n varalta, joka raportoitiin positiivisena tuloksena. Hänellä oli leukosytoosi, johon liittyi lymfopenia ja korkea akuutin faasin reaktanttien taso.
Hydroksiklorokiinin ja atsitromysiinin yhdistelmähoito aloitettiin. Viidentenä hoitopäivänä hänet jouduttiin intuboimaan ja vasopressorihoito aloitettiin. Favipraviiri ja suonensisäinen immunoglobuliini lisättiin resistentin COVID-19-infektion vuoksi. Potilaalle annettiin jatkuvaa munuaisten korvaushoitoa vakavan oligurisen akuutin munuaisvaurion vuoksi, ja hän menehtyi 14. sairaalahoitopäivänä.
Tässä tapausselostuksessa esitellään potilas, jolla oli anti-GBM-tauti ja joka menehtyi lyhyessä ajassa sen jälkeen, kun hän oli saanut COVID-19-infektion immunosuppressiivisen hoidon aikana. Vaikka immunosuppressiivinen hoito voi teoriassa vaikeuttaa infektiosairauden kulkua,3 ei ole varmaa näyttöä siitä, että COVID-19-infektioiden komplikaatioiden määrä olisi lisääntynyt immunosuppressiivista hoitoa saavilla potilailla.4-6 On kuitenkin mahdotonta täysin sulkea pois tiettyjen sairauksien, kuten GBM:n vastaisen taudin, immunosuppressiivisen hoidon haitallisia vaikutuksia COVID-19-infektioon. Tämän potilaan epäsuotuisa kliininen kulku voi liittyä joko immunosuppressioon tai keuhkoihin vaikuttavaan primaaritautiin, sillä tiedetään hyvin, että keuhkosairauksia sairastavilla potilailla riski on suurentunut.
COVID-19:n PCR-testi ei ole läheskään täydellinen, sillä noin 30 %:lla potilaista on alun perin väärä-negatiivinen tulos.7 Tästä aiheutuu lääkäreille pulma, kun he kohtaavat potilaan, joka sairastaa potilaan, joka on saanut tai jolla saattaa olla vaihtoehtoinen diagnoosi, joka edellyttää immunosuppressiota, mutta jolla on myös COVID-19-infektioon viittaavia ominaisuuksia. Tässä nimenomaisessa potilaassa, koska COVID-19:n alkuperäinen PCR-analyysi oli negatiivinen, havaittiin nopea vaste antibakteeriseen hoitoon eikä kontrolli-CT-kuvauksessa havaittu etenemistä, suljimme COVID-19:n pois alkuperäisen sairaalahoidon aikana. Kun potilaan tila kuitenkin muuttui vakavammaksi toisella sairaalahoitojaksolla, ja kun otettiin huomioon hänen aiempi sairaalahistoriansa samalla osastolla, jossa oli ollut COVID-19-positiivisia potilaita, sekä hänen vakava lymfopeniansa, tilattiin toistuva PCR-testi COVID-19:n varalta, ja se todettiin positiiviseksi. Potilaalla katsottiin näin ollen olevan uusi COVID-19-infektio, ja hänelle annettiin immunosuppressiivista hoitoa.
Toinen seikka, joka olisi kuitenkin otettava huomioon, on COVID-19-infektion mahdollinen suora patogeneettinen vaikutus munuaisiin. Anti-GBM-taudin tiedetään liittyvän infektion laukaiseviin tekijöihin ja esiintyvän miniepidemioina samanaikaisesti influenssaepidemioiden kanssa.8-9 Kun otetaan huomioon raportit potilaiden väärästä negatiivisuudesta alkuperäisessä PCR-testauksessa, on siis mahdollista, että COVID-19 voi olla anti-GBM-taudin aiheuttaja. Kiinalaisessa tutkimuksessa, jossa tutkittiin kuolemanjälkeisiä munuaisbiopsialöydöksiä 26:ssa COVID-19-infektiotapauksessa, ei kuitenkaan mainittu yhtään tapausta, jossa olisi esiintynyt nekrotisoivaa ekstrakapillaarista proliferatiivista glomerulonefriittiä, mikä voisi viitata mahdollisuuteen, että kyseessä olisi GBM-vastainen munuaissairaus10. Näin ollen tähän mennessä ei ole tiedossa yhtään anti-GBM-glomerulonefriittitapausta covid19-potilaalla.
Eettinen hyväksyntä
Artikkeli ei sisällä tutkimuksia, joissa joku kirjoittajista on tehnyt tutkimuksia ihmisillä tai eläimillä.
Tietoon perustuva suostumus
Sen jälkeen, kun tapauskertomuksessa kuvattu potilas oli kuollut, hänen tyttärensä on antanut suostumuksen julkaisemiseen
Rahoitus
Tälle tutkimukselle ei ole myönnetty erityistä avustusta julkisilta, kaupallisilta tai voittoa tavoittelemattomilta rahoittajilta.
Esintressien ristiriita
Tekijät ilmoittavat, ettei heillä ole eturistiriitoja.
Tekijät ilmoittavat, ettei heillä ole eturistiriitoja.