 Sietämätöntä, sietämätöntä, kurjaa, sietämätöntä, sietämätöntä, puukolla puukotettua, pahempaa kuin synnytys.
Sietämätöntä, sietämätöntä, kurjaa, sietämätöntä, sietämätöntä, puukolla puukotettua, pahempaa kuin synnytys.
Munuaiskivipotilaiden hoitoon erikoistuneena urologina olen oppinut uuden sanaston, joka on yksinomaan kivien muodostajien omaisuutta ja jossa kuvataan munuaiskoliikkikohtauksia.
Särky, kivitaudin tunnusomainen oire, aiheuttaa Yhdysvalloissa vuosittain yli miljoona päivystyskäyntiä tällaisten potilaiden toimesta.
Viime vuosikymmeninä on saavutettu huomattavaa edistystä munuaiskoliikin fysiologian ymmärtämisessä ja sen hoitomenetelmien optimoinnissa. Parantuneista tieteellisistä selityksistä huolimatta meillä kliinikoilla ei kuitenkaan ole vieläkään täydellistä ymmärrystä siitä, miksi sitä esiintyy.
- KIVIKOLIKSIINI
- Miten kipu alkaa
- Mitä tapahtuu myöhemmin
- Kivun kolme vaihetta yksityiskohtaisemmin
- Fysiologia
- Oireet
- KIPU – Kipu ilman tukkeutumista
- Urologien yleiset mielipiteet
- Mitä potilaille tapahtuu
- Kerrottu esimerkki
- Mitä tähän mennessä tiedetään
- Mitä ajattelen
- Muuta, mistä saattaisit pitää
- Mitä munuaiskivet ovat
- Munuaiskivien tyypit
- Tarvitseeko meidän analysoida kaikki nuo kivet?
- Miten munuaiskivet muodostuvat
- Kun kristallit tukkivat munuaiset
- Medullaariset sienimunuaiset
KIVIKOLIKSIINI
Potilaat ovat kärsineet munuaiskoliikista, joka on seurausta kivitaudista, yli kahden tuhannen vuoden ajan. Itse asiassa on huomattavaa, miten vähän sen kliininen esitys on muuttunut tänä aikana. Vuonna 400 eKr. Hippokrates kutsui sitä ensimmäiseksi munuaistaudiksi. Hän oli yksi ensimmäisistä havaitsijoista, jotka ymmärsivät virtsatietukoksen ja kivun välisen yhteyden, ja kirjoitti:
Akuutti kipu tuntuu munuaisessa, kupeessa, kyljessä ja kiveksissä sairastuneella puolella; potilas erittää virtsaa usein; vähitellen virtsaneritys estyy. Virtsan mukana kulkeutuu hiekkaa; hiekan kulkiessa virtsaputkea pitkin se aiheuttaa voimakasta kipua, joka lievittyy, kun se poistuu; sitten samat kärsimykset alkavat uudelleen.
Sittemmin olemme oppineet ymmärtämään tämän suhteen monimutkaisen fysiologisen perustan paljon syvemmällä tasolla.
Miten kipu alkaa
 Tässä prosessissa ensimmäisenä askeleena on akuutti tukkeutuminen, useimmiten kiven aiheuttama. Mutta kivenmuodostajilla kiteiden massat voivat aiheuttaa tukoksen, samoin kuin verihyytymät, jos verenvuoto on erityisen vilkasta.
Tässä prosessissa ensimmäisenä askeleena on akuutti tukkeutuminen, useimmiten kiven aiheuttama. Mutta kivenmuodostajilla kiteiden massat voivat aiheuttaa tukoksen, samoin kuin verihyytymät, jos verenvuoto on erityisen vilkasta.
Munuaisesta tuleva virtsa ei enää pääse kulkeutumaan virtsarakkoon, minkä seurauksena se kerääntyy ja venyttää proksimaalista – lähimpänä munuaista olevaa – virtsanjohdinta ja munuaisten keräysjärjestelmää. Tämä venytys aktivoi nociceptiiviset hermosäikeet – kuidut, jotka aistivat vammoja – koko hermoverkossa, joka sijaitsee submucosaalisesti munuaisaltaassa, munuaislaskimoissa, kapselissa ja virtsanjohtimessa.
Kuva 1 (vasen) – Esimerkki tukkeutuvasta proksimaalisesta virtsanjohtimen kivestä, johon liittyy keräysjärjestelmän laajeneminen ja venytys tukkeutumistason yläpuolella.
Näistä kuiduista välittyy sitten afferentteja signaaleja T11 – L1-selkäytimeen, jotka elimistö tulkitsee kivuksi vastaavalla hermosolujen aktivaatiotasolla. Kun kivi siirtyy munuaisesta virtsajohdinta pitkin alaspäin ja kohti virtsarakkoa, kipu siirtyy yleensä myös alaspäin. Se aistitaan yleensä niinkin korkealla kuin ylempänä kyljessä, kun kivi on juuttunut proksimaaliseen virtsajohtimeen, ja niinkin alhaalla kuin häpyhuulissa/kivespussissa, kun se on alhaalla lähellä virtsajohtimen ja laskimoiden yhtymäkohtaa virtsarakon sisäänkäynnin kohdalla.
Potilaat, jotka kuljettavat kiveä, voivat kokea kivun lisäksi myös muita oireita. Monet tukkeutumisprosessiin osallistuvat hermot liittyvät läheisesti viereisten elinten, esimerkiksi ruoansulatuskanavan, innervaatioon. Näiden toisiinsa liittyvien hermosäikeiden ristiinaktivoitumista on ehdotettu selitykseksi pahoinvoinnille ja oksentelulle, joita esiintyy niin usein akuutin munuaiskoliikkikohtauksen yhteydessä.
Harvinaisissa tapauksissa potilailla voi olla jopa vaihtoehtoisia oireita ilman kipua lainkaan. Joissakin tapauksissa, erityisesti kun kivi on virtsanjohtimen ja laskimon liitoskohdassa, virtsaamisoireet ovat hallitsevia ja ainoat tuntuvat oireet ovat virtsaamistiheys, kiire ja epämukavuus tyhjennyksen aikana. Nämä oireet jäljittelevät virtsatietulehdusta ja johtavat usein tilapäiseen virheelliseen antibioottihoitoon, kunnes oikea diagnoosi on tehty.
Mitä tapahtuu myöhemmin
Jatkuvan tukoksen aiheuttama munuaisaltaan paineen nousu aiheuttaa prostaglandiini E2:n vapautumisen. Tämä vammareaktion kemiallinen välittäjäaine tuottaa täydellisen myrskyn.
Se aiheuttaa virtsanjohtimen hyperperistaltiikkaa (virtsanjohtimen koordinoitujen supistusten aaltojen voimistumista, jotka normaalisti ohjaavat virtsan alas virtsarakkoon) ja lopulta jopa virtsanjohtimen kouristusta. Se johtaa myös afferenttien arteriolien – niiden pienten vastussuonten, jotka ohjaavat veren virtausta munuaisten kapillaareihin – laajenemiseen.
Arteriolien laajeneminen lisää verenkiertoa munuaisiin ja edistää väliaikaista diureesia aivan kuten virtsanjohtimen sileän lihaksen hyperperistaltiikka ja lopulta kouristukset kiristävät virtsanjohdinta kiven ympärillä ja pahentavat tukosta. Kouristukset johtavat maitohapon kertymiseen, kuten minkä tahansa lihaksen liiallisessa rasituksessa, ja käynnistävät tulehduskaskadin, joka itsessään voi pahentaa kipua.
Ajan myötä verenkierto vaurioituneeseen munuaiseen vähenee, vaikka arteriolit, jotka päästävät verta munuaiskapillaareihin, pysyvät laajentuneina. Se laskee, koska efferentit arteriolit, jotka päästävät veren ulos kapillaareista, joissa suodatus tapahtuu, alkavat supistua ja nostavat suodatusta munuaisglomeruloissa. Lisääntynyt suodatus ylläpitää ja voi jopa nostaa painetta.
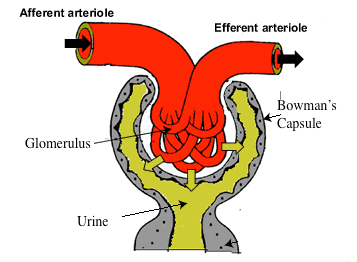
Kuva 2 – Kaavio veren virtauksesta nefroniin. Veri kulkeutuu afferentin valtimon kautta ja suodattuu glomeruluksessa, jolloin syntyy virtsaa. Veri poistuu efferentin valtimolaskimon kautta. Sekä afferentti että efferentti arteriole pystyvät laajentumaan ja supistumaan säätääkseen painetta ja viime kädessä suodattumista virtsan tuottamisen kautta.
Tämä monimutkainen järjestelmä on monella tapaa analoginen monien ihmisten nurmikoidensa kasteluun käyttämille kasteluletkuille. Afferentit arteriolit ovat hana, johon letku on liitetty, ja efferentit arteriolit ovat letkun päässä oleva aukko, joka voidaan sulkea tai jättää auki sprinkleriksi.
Suodatus on monia pieniä vesivirtauksia pitkin letkua, jotka pitävät ruohon kasvussa.
Toimittaessaan asianmukaisesti sekä hana että pää ovat auki, ja vettä (virtsaa) tuotetaan hitaasti ja tasaisella vauhdilla (kuvio 4 – vasemmalla). Tukkivalla kivellä hana – niin sanotusti – avataan enemmän ja pää puristetaan enemmän, jolloin enemmän nestettä – vettä – suodattuu ulos letkun pituutta pitkin korkealla paineella (kuva 4 – oikea). Munuaisissa tämä suodatus tapahtuu nefroniin ja nostaa painetta. Kun puristin kiristetään, letkun läpi kulkevan kokonaisvirtauksen määrä voi laskea aivan kuten letkua pitkin suodatetun veden määrä nousee.
Kuva 4 – Soaker-letkun analogia munuaisten verenkierron ja suodatuksen kannalta. Vasemmalla järjestelmässä on vähän painetta, ja vesi (virtsa) tihkuu hitaasti ulos sen pituudelta. Oikealla puolella sisäänvirtaus on paljon suurempi kuin ulosvirtaus, ja vesi (virtsa) ampuu ulos letkua pitkin erittäin suurella paineella.

Kivun kolme vaihetta yksityiskohtaisemmin
Fysiologia
Kään virtsanjohtimen tukkeutumista koskeva keskustelu ei olisi täydellinen ilman E. Darracott Vaughania, joka luonnehti virtsateiden tukkeutumisen fysiologiaa 1970-luvulla.
Edellyttäen, että on kaksi toimintakykyistä munuaista, akuutin unilataalisen eralisen virtsateiden tukkeutumisen fysiologisia vaikutuksia voidaan luonnehtia kolmella erillisellä vaiheella.
eralisen virtsateiden tukkeutumisen fysiologisia vaikutuksia voidaan luonnehtia kolmella erillisellä vaiheella.
Vaiheessa yksi edellä kuvatun tulehduskaskadin vaikutukset aiheuttavat asteittaisen nousun munuaisverenkierrossa sekä munuaisaltaan ja virtsanjohtimen paineessa. Tämä vaihe kestää noin yhdestä puoleentoista tuntiin. Tämä on se osuus, jossa afferentti arterioli – hana – on maksimaalisesti auki.
Vaiheessa kaksi esiintyy efferentti arteriolien vasokonstriktio, joka aiheuttaa munuaisten kokonaisverenkierron vähenemisen mutta virtsanjohtimen paineen nousun jopa viiden tunnin ajan. Hana avataan ja päätepuristin kiristetään.
Vaiheelle kolme on ominaista munuaisverenkierron väheneminen edelleen vaurioituneeseen munuaiseen ja lopulta virtsanjohdinpaineen lasku. Päätypuristinta kiristetään asteittain niin, että munuaisen verenkierto vähenee niin paljon, että suodatus ja virtsaneritys alkavat laskea ja paine sen mukana.
Mittaukset virtsanjohdinpaineesta (punainen) ja munuaisverenkierrosta (sininen) akuutin yksipuolisen virtsanjohtimen tukkeutumisen alkamisen jälkeen. (Courtesy Campbell-Walsh Urology, Tenth Edition, Elsevier Inc.)
Verenkierron lasku ei ole vahingollista akuutin kohtauksen aikana, mutta ajan myötä se voi olla. Tämä tarkoittaa, että tukkivan kiven poistaminen on tärkeä asia. Tavallisesti kivet menevät itsestään ohi. Kivikohtaukset vaativat kuitenkin lääkärin hoitoa, koska jos kivi jatkaa tukkeutumista, se on poistettava.
Oireet
On helppo arvailla, miten nämä kolme erillistä vaihetta korreloivat kliinisesti akuutin koliikkikohtauksen aikana koettuihin oireisiin.
Kivun puhkeaminen korreloi klassisesti vaiheeseen yksi ja sitä aiheuttavaan tukkeutumistapahtumaan. Tässä vaiheessa potilas hakeutuu yleensä päivystykseen tai lääkärin vastaanotolle.
Kipu jatkuu klassisesti voimakkaana useita tunteja (vaihe kaksi), mutta loppujen lopuksi se laantuu ainakin osittain (vaihe kolme).
Monissa tapauksissa kipu tulee aaltomaisesti, mikä voi olla merkki ajoittaisesta tukoksesta, joka aktivoi edellä mainitun reitin joka kerta, kun virtsan virtaus on estynyt. Tämä tapahtuu yhdistelmänä, jossa kivi liikkuu ja virtsanjohdin jännittyy lihasspasmin lisääntyessä tai vähentyessä.
KIPU – Kipu ilman tukkeutumista
Urologien yleiset mielipiteet
Vaikka kivun fysiologinen perusta tukkeutumisen yhteydessä on selvä, se ei tarjoa selitystä eräälle yleisimmin esiintyvälle kivitaudissa esiintyvälle pulmalle, eli oireilevalle, ei-obstruktiiviselle kivelle. Nämä voivat olla todellisia vapaita kiviä, jotka eivät ole menneet ohi, plakkiin kiinnittyneitä kiviä tai munuaistiehyissä olevia todellisia tulppia, jotka ovat kasautuneet yhteen niin paljon, että ne näkyvät tietokonetomografiassa ”kivinä”, vaikka ne ovat todellisuudessa kudoskalkkeumia.
Kliiniset mielipiteet vaihtelevat tällaisissa tapauksissa ehkä yhtä paljon kuin missä tahansa muussa alan kliinisessä tilanteessa.
Jos kysyttäisiin joukolta urologeja, uskovatko he, että pienet, ei-tukkeutuvat kivet voivat aiheuttaa munuaiskoliikkia, mielipiteet vaihtelisivat täydellisestä varmuudesta käsitteen täydelliseen hylkäämiseen kokonaan.
Mitä potilaille tapahtuu
Sen vuoksi ei ole olemassa hoitostandardia siitä, miten tällaisia potilaita hoidetaan optimaalisesti. Kaikissa tapauksissa on ensin ehdottomasti suljettava pois muut mahdolliset kivun lähteet; tällaiset tutkimukset päättyvät kuitenkin usein samaan lopputulokseen – potilaaseen, jolla on häiritsevää kylkikipua ja todisteet yhdestä tai useammasta kivestä, jotka eivät ole tukkeutuvia kuvantamisessa.
Ei ole fysiologista selitystä oireidensa selittämiseksi, kipupotilaat, joilla on kipua ja jotka eivät ole tukkeutuvia kiviä, lähetetään usein yksityiskohtaisiin tutkimuksiin, toissijaisiin ja kolmiasteisiin konsultaatioihin sekä kipulääkäreiden ja jopa mielisairaaloiden luo. Aikana, jolloin joustava virtsaputken tähystys voidaan tehdä melko turvallisesti ja avohoidossa, on kuitenkin pohdittava, hoidetaanko tällaisia potilaita asianmukaisesti.
Kerrottu esimerkki
Tapaamani potilas oli hiljattain saanut lähetteen useiden tuntien päästä ja etsi neljännen mielipiteen kroonisesta kylkikivusta. Hän oli kuukausien ajan kärsinyt kovasta kivusta vasemmassa kyljessä, joka oli rajoittanut hänen kykyään työskennellä ja elää normaalia elämää.
Hän oli selittänyt kivun 7 mm:n suuruisella alemman paalun tukkeutumattomalla munuaiskivellä kyseisellä kyljellä, joka löydettiin CT -kuvauksessa hänen ensimmäisellä vastaanotollaan ulkopuolisessa ensiapupoliklinikassa (kuva 3). Kukaan niistä lääkäreistä, joilla hän oli käynyt, ei kuitenkaan ollut samaa mieltä hänen itsediagnoosistaan.
-kuvauksessa hänen ensimmäisellä vastaanotollaan ulkopuolisessa ensiapupoliklinikassa (kuva 3). Kukaan niistä lääkäreistä, joilla hän oli käynyt, ei kuitenkaan ollut samaa mieltä hänen itsediagnoosistaan.
Kuva 3 – CT-kuva vasemmanpuoleisesta alemman navan tukkeutumattomasta kivestä (punainen nuoli). Munuaisen ympärillä ei ole viitteitä tukoksesta tai tulehduksesta.
Päivystyksessä hänelle annettiin narkoottista kipulääkitystä ja hänet lähetettiin kotiin urologin vastaanotolle.
Ensimmäinen urologi, jonka hän tapasi, kertoi hänelle, että vaikka kivi näkyi, sen sijainti munuaisessa tarkoitti sitä, että se ei mitenkään voinut aiheuttaa hänen kipuaan. Hän kirjoitti hänelle uudelleen kipulääkereseptin ja lähetti hänet kipulääkärin vastaanotolle.
Kipulääkäri kokeili fysioterapiaa, jonka hän arveli voivan johtua tuki- ja liikuntaelimistöstä, mutta lopulta se ei osoittautunut tehokkaaksi, ja hänelle annettiin lisää kipulääkettä.
Myöhemmin hän hakeutui toisen urologin vastaanotolle, joka myös kertoi, että kivi ei voinut mitenkään olla kivun aiheuttaja, koska tukosta ei ollut. Tällä kertaa häntä kuitenkin syytettiin siitä, että hänellä oli tarkoitus ja että hän hakeutui hoitoon nimenomaan saadakseen kipulääkitystä. Samanlaiset käynnit useissa päivystyspoliklinikoissa saivat aikaan lisää tietokonetomografiatutkimuksia ja syytöksiä kipulääkkeiden hakemisesta. Jokainen CT-tulos oli kuitenkin sama, kaikissa todettiin 7 mm:n suuruinen tukkeutumaton kivi vasemmassa alatolpassa.
Yksi kerralla hoitava lääkäri jopa nuhteli häntä sanomalla, että tukkeutumattomat kivet eivät aiheuta kipua, ja hänen pitäisi tietää se, koska hänelläkin oli todettu tällainen kivi satunnaisesti tietokonetomografiakuvassa.
Viimein hän pääsi klinikalle konsultaatioon, jossa hänelle tarjottiin virtsanjohtimen tähystysleikkausta (ureteroskopiaa) ja kiven poistoa. Toimenpide sujui hyvin, ja hänet kotiutettiin yhden viikon stentin kanssa. Hänet nähtiin viimeksi 5 viikkoa toimenpiteen jälkeen, ja hän kertoi kipujensa hävinneen täysin. Hän ei käyttänyt enää minkäänlaista kipulääkitystä, eikä seurantakuvissa ollut merkkejä kivestä tai hydronefroosista.
Mitä tähän mennessä tiedetään
Tällaisia potilaita tavataan usein. Huolimatta siitä, että fysiologinen selitys puuttuu siitä, miksi nämä ei-tukkeutuvat kivet voivat aiheuttaa kipua, on nousemassa näyttöä siitä, että ne aiheuttavat kipua ja että sen poistaminen voi näin ollen parantaa sen.
Taub ym. kuvasivat vuonna 2006 kahdenkymmenen tällaisen potilaan tuloksia, joilla oli kroonista kylkikipua sekä röntgenkuvallisesti ilmeisiä kalkkeutumia papillaeissa ilman ilmeisiä keräysjärjestelmän kiviä. Kahdellekymmenelle seitsemälle munuaiselle tehtiin ureteroskopia, johon liittyi laserpapillotomia kaikkien ilmeisten kivien irrottamiseksi ja poistamiseksi. Kipu parani 85 prosentissa tapauksista, ja lähes 60 prosentissa tapauksista kipu parani pysyvästi yli vuoden ajan.
Tämä tutkimus toistettiin sitten usean laitoksen tasolla, ja siihen osallistui 65 potilasta, joille tehtiin samanlaiset toimenpiteet kymmenen vuoden aikana. Kaiken kaikkiaan tässä kohortissa tehtiin 176 toimenpidettä, ja potilaat ilmoittivat 85 prosentissa tapauksista kivun vähentyneen toimenpiteen jälkeen. Vasteen keskimääräinen kesto oli 26 kuukautta, ja 60 prosentilla potilaista kivun taso parani pysyvästi yli vuoden ajan.
Tämä kliininen skenaario on lopulta niin yleinen, että se on saanut oman lempinimensä Massachusettsin yleissairaalassa, jossa sitä on kuvattu nimellä ”pienen kiven oireyhtymä”. Retrospektiivisessä katsauksessa potilaista, joita siellä hoidettiin krooniseen kipuun liittyvien syiden vuoksi pienten, ei-obstruktiivisten kivien (<4mm) ureteroskooppisella poistolla, 11/13 potilasta ilmoitti olevansa kivuttomia toimenpiteen jälkeen, ja kahdella muulla todettiin osittainen vaste.
Mitä ajattelen
Me emme edelleenkään täysin ymmärrä fysiologista selitystä näillä potilailla esiintyvälle kivulle. Kuitenkin, aivan kuten Hippokrates yli kaksituhatta vuotta sitten, kliininen havainnointi edeltää usein tieteellistä ymmärrystä. Tältä osin on epäreilua hylätä ajatus, että pienet, ei-tukkeutuvat kivet voivat aiheuttaa oikeutetun munuaiskoliikin.
Fysiologiset läpimurrot kipusignaalien ja tulehduksen ymmärtämisessä tapahtuvat tällä hetkellä nopeaa vauhtia, ja on todennäköistä, että ajan mittaan voimme ehkä paremmin tulkita, mitkä ei-tukkeutuvat kivet todella aiheuttavat oireita. Siihen asti tällaiset skenaariot ovat kuitenkin edelleen urologien yleisesti kohtaamia kliinisiä vaikeuksia.
Toistaiseksi suosittelen edelleen harkitsemaan vaihtoehtoisia kivun syitä tällaisissa tilanteissa, kuten virtsainfektiota, tukkeutumista ja pahanlaatuisuutta. Huolellinen anamneesi on ratkaisevan tärkeä, jotta voidaan sulkea pois muut kuin urologiset lähteet, kuten tuki- ja liikuntaelinten, keuhkojen, gynekologisen ja ruoansulatuskanavan patologia. Toinen tärkeä tekijä anamneesissa on se, onko potilas aiemmin menettänyt kiven ja ovatko nykyiset oireet samankaltaisia kuin tuolloin.
Kun muut selitykset on suljettu pois, kiven poiston tarjoaminen on täysin järkevää. Tämä ei ainoastaan paranna kipua, vaan saattaa myös vähentää riskiä, että kivi kasvaa tulevaisuudessa tai kulkeutuu spontaanisti myöhemmin. Tällaisissa tapauksissa suosin mieluummin joustavaa virtsaputken tähystystä ja kiven poistoa kuin iskuaaltoliitotripsiaa. Ensinnäkin ureteroskopia maksimoi todennäköisyyden, että kaikki kivet voidaan tunnistaa ja poistaa, mikä on erityisen tärkeää, jos kipu jatkuu toimenpiteen jälkeen. Toiseksi ureteroskopian avulla voidaan tarkastaa munuaisen sisäpuoli teräväpiirtona, mikä voi tarjota tietoa, jota ei ole helposti saatavilla röntgen- ja tietokonetomografiakuvista, kuten upotetuista kivistä, kudoskalkkiutumista ja muusta patologiasta (kuva 4).

Kuva 4 – Munuaisendoskopian aikana saadut teräväpiirtokuvat, joissa nähdään tubulaarinen tulppaantuneisuus (munuaisen sisään upotetut kivet) (Kohteliaisuudesta: AE Evan, IMCD ja BD-tulpat: Do they have a role in stone formation).
Loppujen lopuksi on ratkaisevan tärkeää asettaa realistiset odotukset kivunhallinnan suhteen ennen leikkausta. Käsityksemme tästä käsitteestä on kehittymässä, ja julkaistu kirjallisuus, joka viittaa hoitovasteeseen, rajoittuu suhteellisen harvoihin potilaisiin. Kuitenkin, kuten tiede ja historia ovat osoittaneet meille, vain koska emme täysin ymmärrä yhteyttä, ei tarkoita, että sitä ei ole olemassa.