US Pharm. 2018;43(9):21-26.
ABSTRACT: Hormonikorvaushoito (HRT) on tehokkain hoitomuoto vaihdevuosiin liittyviin vasomotorisiin ja sukuelinten oireisiin. HRT:hen liittyvät haittavaikutukset riippuvat useista tekijöistä, kuten annostuksesta, käyttötavasta, käytön kestosta, aloituksen ajankohdasta ja aineen valinnasta. HRT-hoidon aloittamista koskevaan päätökseen olisi sisällyttävä riskinarviointi, ja HRT-hoito olisi yksilöitävä potilaalle sopivaksi. Monissa nykyisissä HRT-vaihtoehdoissa on monenlaisia annoksia ja annostelumuotoja. Apteekkien tulisi osata neuvoa potilaita HRT:stä ja sen haittavaikutuksista.
Keskimääräinen nainen elää kolmanneksen elämästään vaihdevuosioireissa tai niiden jälkeen.1 Vaihdevuosioireiden hoito on tullut yhä tärkeämmäksi naisten ikääntymiseen liittyvien sairauksien vuoksi.2 Hormonikorvaushoidolla (HRT), jolla tarkoitetaan estrogeenihoitoa, estrogeeni-progesteroniyhdistelmähoitoa tai estrogeenireseptoriagonisti- tai -antagonistihoitoa, on edelleen suuri merkitys perimenopausaalisten ja postmenopausaalisten oireiden lievittämisessä.3 Vaikka jokaisen naisen kokemus on erilainen, vasomotoriset oireet (VMS) ja vulvovaginaaliset oireet ovat kaksi yleisintä vaihdevuosiin liittyviin hormonaalisiin muutoksiin liittyvää valitusta.4
Menopausaaliset oireet
VMS kuuluvat yleisimpiin ja hankalimpiin vaihdevuosioireisiin. Kuumat aallot, joille on ominaista äkillinen lämmön tunne rintakehän yläosassa ja kasvoissa ja jotka kestävät 2-4 minuuttia, esiintyvät noin 75 %:lla vaihdevuosi-ikäisistä naisista.1 Muita mahdollisia VMS:iä ovat hikoilu, sydämentykytys ja ahdistuneisuus.1 VMS:iin on liitetty unenlaadun heikkenemistä, ärtyneisyyttä, keskittymisvaikeuksia ja elämänlaadun heikkenemistä.3 Lisäksi nämä oireet on yhdistetty sydän- ja verisuonitauteihin, luustoon ja kognitiivisiin riskeihin.5-9 HRT on jo pitkään tunnustettu tehokkaimmaksi VMS:n hoidoksi.4,10
Häiritsevän VMS:n lisäksi monet naiset kokevat vulvovaginaalisia oireita. On arvioitu, että 10-40 %:lla naisista esiintyy emättimen surkastumista.3 Emättimen surkastuminen voi aiheuttaa emättimen kipua, kirvelyä ja kutinaa, emättimen kuivuutta, emätinvuotoa, dyspareuniaa (vaikeaa tai kivuliasta yhdyntää) ja tiputtelua tai verenvuotoa yhdynnän jälkeen.1 Näitä oireita esiintyy yleensä myöhäisessä postmenopausaalivaiheessa, ja ne voivat aiheuttaa epämukavuutta ahtaissa vaatteissa, istuessa tai kuntoillessa tai seksuaalisessa kanssakäymisessä.1 Vulvovaginaalisten oireiden hoitoon suositellaan yleensä ajankohtaista HRT-hoitoa.1
Aiemmin mainittujen oireiden lievittämisen lisäksi on näyttöä siitä, että tavallinen matala-annoksinen HRT voi myös ehkäistä postmenopausaalisia lonkka-, selkäranka- ja muita kuin selkärangan murtumia.10 HRT:n hyötyjä VMS- ja sukuelinten oireiden hoidossa ovat muun muassa yliaktiivisen rakon paraneminen, unihäiriöiden väheneminen, tyypin 2 diabeteksen riskin pieneneminen, mahdollinen suoja sepelvaltimotaudilta ja sydäninfarktilta, osteoporoosin tai murtumien riskin pieneneminen ja mahdollinen kokonaiskuolleisuuden väheneminen.1,10 HRT:n luuntiheyteen tuomat hyödyt kuitenkin vähenevät nopeasti sen lopettamisen jälkeen. Lisäksi vaikka joillakin valmisteilla on FDA:n hyväksyntä osteoporoosin ehkäisyyn, mitään niistä ei ole tällä hetkellä hyväksytty osteoporoosin hoitoon. Näiden aineiden käyttöön liittyviä suurimpia riskejä ovat laskimotromboembolia (VTE), iskeeminen aivohalvaus, kohdun limakalvosyövän lisääntynyt esiintyvyys (jos kohdun omaavalla naisella käytetään estrogeenia, jolla ei ole estrogeenia) ja rintasyövän suurentunut riski, kun HRT:tä käytetään yli 3-5 vuotta.4,10
Käytössä olevat HRT-valmisteet
Valikoimassa on useita HRT-valmisteita erilaisissa annostelumuodoissa.4 Suun kautta otettavista valmisteista vaihtoehtoja ovat konjugoidut hevosestrogeenit (CEE), mikronisoitu 17-beta-estradioli (mikronisoitu imeytymisen parantamiseksi), esteröidyt estrogeenit, etinyyliestradioli (erittäin voimakas estrogeenivalmiste, jota käytetään HRT:ssä paljon pienempinä annoksina kuin suun kautta otettavassa raskaudenehkäisysuihkussa), estrogeeni-progestiini-yhdistelmätabletit ja CEE:n ja basedoksifeenin yhdistelmätabletti.4
CEE/batsedoksifeenitabletti, joka on estrogeenin ja selektiivisen estrogeenireseptorimodulaattorin yhdistelmä, on saatavilla Yhdysvalloissa vaihdevuosien VMS:n hoitoon ja osteoporoosin ehkäisyyn. Tässä yhdistelmässä batsedoksifeeni ehkäisee estrogeenin aiheuttamaa kohdun limakalvon liikakasvua, jolloin progestiinin antaminen on tarpeetonta. Batsedoksifeeniin liittyy kuitenkin suurentunut VTE:n riski.4 Batsedoksifeenin käyttö on todettu turvalliseksi, kun sitä on tutkittu jopa 7 vuoden ajan osteoporoosin hoidossa, mutta yhdistelmää on tutkittu vain lyhyemmän ajan.11,12 Enintään 2 vuotta kestäneissä VMS-tutkimuksissa ei ole havaittu rintojen arkuuden tai rintasyövän riskin lisääntymistä.3 Nykyisissä ohjeissa suositellaan CEE:n/batsedoksifeenin käyttöä postmenopausaalisille naisille, joilla on kohtu ja joilla ei ole vasta-aiheita, VMS:n hoitoon ja luukadon ehkäisyyn, mutta niissä ei täsmennetä hoidon kestoa.1 Käytettävissä olevan näytön perusteella VMS:n hoito CEE:llä/batsedoksifeenilla enintään 2 vuoden ajan vaikuttaa turvalliselta; kahden vuoden jälkeisen käytön turvallisuus on edelleen epäselvää.
HHRT:tä on saatavana myös erilaisina paikallissovelluksina. Saatavilla on transdermaalisia laastarivalmisteita, jotka sisältävät 17-beta-estradiolia tai estrogeeni-progestiiniyhdistelmiä. Muita paikallisesti käytettäviä valmisteita ovat geelipakkaukset tai annospumput, suihkeet ja emulsiot.4 Myös depot-injektioita voidaan harkita, mutta näitä valmisteita käytetään harvoin HRT:n yhteydessä.4 Yhteenveto saatavilla olevista systeemisistä HRT-valmisteista on esitetty TAULUKOSSA 1.13-15.13-15
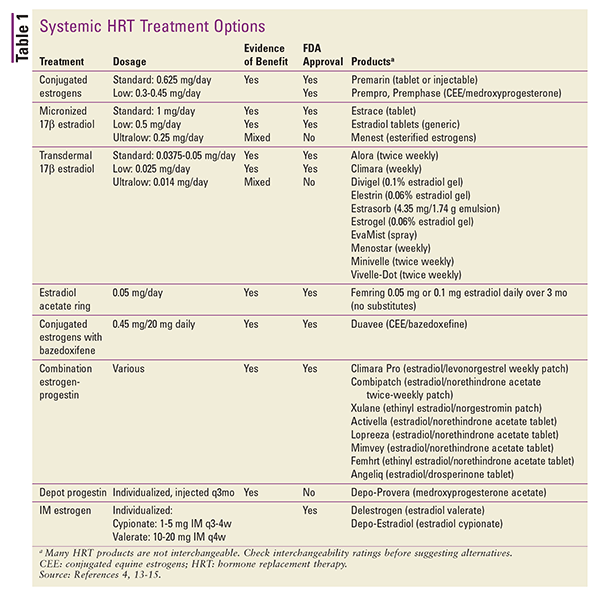
Muuntamisessa yhdestä annostelumuodosta toiseen annostelureitin ja valmisteen tehon eroavaisuudet voidaan ottaa huomioon arvioitujen annosekvivalenttien avulla.4 Oraalisesti otettaville valmisteille on annettu seuraavat arvot: 1 mg mikronisoitua 17-beta-estradiolia vastaa 1,25 mg piperatsiiniestronisulfaattia. Oraalisten ja transdermaalisten estrogeenivalmisteiden välisissä muunnoksissa 0,05 mg/24 tuntia transdermaalisesti vastaa noin 0,625 mg:aa vuorokaudessa suun kautta.4
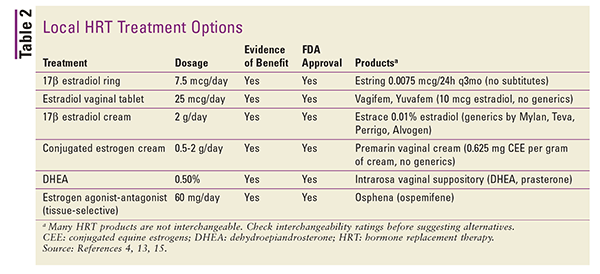
Lokaaliset valmisteet ovat yleensä matala-annoksisia, ja niitä käytetään erityisesti vulvovaginaalisen atrofian oireiden hoitoon.4 Suurempia annoksia voidaan käyttää systeemisen VMS:n hoidossa, mutta sitä ei yleensä suositella.4 Paikallisiin valmisteisiin kuuluvat emätinrenkaat, -tablettien valmisteet ja voiteet. Taulukossa 2 on yhteenveto saatavilla olevista paikallisista HRT-valmisteista.4,13,15
Nykyaikaiset ohjesuositukset
Kolme järjestöä – American College of Obstetricians and Gynecologists (American College of Obstetricians and Gynecologists), Pohjois-Amerikan vaihdevuosien yhdistys (North American Menopause Society (NAMS)) ja Endokriininen yhdistys (Endocrine Societys) – ovat laatineet suuntaviivat, jotka koskevat HRT:n käyttöä vaihdevuosioireiden aikana. Kuten näissä ohjeissa todetaan, HRT:n käyttöaiheita ovat vaihdevuosiin liittyvän VMS:n hoito ja vulvovaginaalisten vaikutusten hoito, jos häiritseviä systeemisiä oireita ei ole.1,3,4 Estrogeenin yksinään tai yhdessä progestiinin kanssa on todettu vähentävän viikoittaista VMS:ää 75 %:lla ja vähentävän merkitsevästi oireiden vaikeusastetta lumelääkkeeseen verrattuna.4
Alle 60-vuotiaille naisille, jotka ovat alle 10 vuotta vaihdevuosien jälkeen, joilla on häiritsevä VMS ja joilla ei ole vasta-aiheita HRT:lle tai liiallista sydän- ja verisuonitautien tai rintasyövän riskiä, suositellaan pelkän estrogeenihoidon käyttöä niille, joilla ei ole kohtua. Progestiinin lisäämistä suositellaan potilaille, joilla on kohtu, kohdun limakalvon liikakasvun ja mahdollisen kohdun limakalvosyövän ehkäisemiseksi.1,3,4 Tällä hetkellä vaadittava progestiinialtistus on epäselvä, mutta monet hoitajat antavat progestiineja 14 päivän syklissä joka kuukausi.4 Yli 60-vuotiaille naisille tai naisille, jotka ovat yli 10 vuotta vaihdevuodet ohittaneet, suositellaan HRT:n sijasta harkittavaksi muita (muita kuin hormonaalisia) hoitomuotoja.3
Naisilla, joilla on kohonnut sydän- ja verisuonitautien riski (CVD; määritelty >10 %:n 10 vuoden CVD-riskiksi American College of Cardiology/American Heart Associationin sydän- ja verisuonitautiriskin arviointityökalun mukaan), ei-hormonaaliset hoidot ovat suositeltavampia.3 Naisilla, joilla on kohtalainen sydän- ja verisuonitautiriski, suositellaan transdermaalista estrogeenihoitoa, jossa on tai ei ole progestiinia, suun kautta annettavan hoidon sijaan, koska näillä valmisteilla on vähemmän vaikutusta verenpaineeseen, lipidien määrään ja hiilihydraattiaineenvaihduntaan.1 Potilailla, joilla on kohonnut VTE:n riski, suositellaan ei-oraalisten reittien käyttöä pienimmällä tehokkaalla annoksella. Lopuksi, potilailla, joilla on suuri tai keskisuuri rintasyöpäriski, suositaan muita kuin hormonaalisia hoitomuotoja.4
Jos valitaan HRT, kaikissa ohjeissa suositellaan pienimmän tehokkaan annoksen käyttöä.1,4,10 Yksi pienempien annosten hyöty on parempi sivuvaikutusprofiili verrattuna suuriin annoksiin.4 Tällä hetkellä ei ole mitään suosittua hoitoreittiä VMS:n hoidossa, joten antotavan valinnassa olisi noudatettava potilaan toiveita. On huomattava, että transdermaalisiin valmisteisiin saattaa liittyä vähemmän haittavaikutuksia, kuten VTE:tä, mutta tutkimukset ovat vielä kesken.10
Naisilla, joilla ei ole aiemmin esiintynyt hormoniriippuvaisia syöpiä, voidaan käyttää matala-annoksista vaginaalista estrogeenia virtsa- ja sukupuolielinten oireiden hoitoon.1 Pelkkien vaginaalisten oireiden hoidossa suuntaviivat suosittelevat, että progestiinia ei lisättäisi progestiiniin, riippumatta siitä, onko kohtua olemassa. Tämä hoito voi olla asianmukaista myös potilaille, joilla on aiemmin ollut hormoniriippuvaisia syöpiä, mutta näissä tapauksissa hoidon valinnan tulisi perustua yhteiseen päätöksentekoprosessiin, jossa keskustellaan riskeistä ja hyödyistä. Emättimen estrogeenin mahdollisia hyötyjä ovat emätin- ja virtsatieoireiden nopea paraneminen ja toistuvien virtsatieinfektioiden mahdollinen ehkäisy. Muihin kuin estrogeeniin kuuluviin FDA:n hyväksymiin ja ohjeiden mukaisiin hoitomuotoihin, joita käytetään dyspareunian lievittämiseen, kuuluvat ospemifeeni ja intravaginaalinen dehydropiandrosteroni16,17 .
Pelkkää progestiinihoitoa, testosteronia, kasviperäisiä vaihtoehtoisia ei-hormonaalisia hoitoja ja yhdistettyjä bioidenttisiä hormoneja ei ole riittävästi tietoa, eikä niitä yleensä suositella.1,4 NAMS toteaa, että lääkemääräysten määrääjät voivat harkita yhdistettyä HRT-hoitoa tilanteissa, joissa potilas ei siedä FDA:n hyväksymiä hoitoja.3 Vasomotoristen oireiden ei-hormonaalisiin hoitovaihtoehtoihin kuuluvat selektiiviset serotoniinin takaisinoton estäjät ja selektiiviset serotoniinin ja noradrenaliinin takaisinoton estäjät, klonidiini ja gabapentiini, ja emättimen oireiden ei-hormonaalisiin hoitovaihtoehtoihin kuuluvat voiteluaineet, estrogeenin agonisti-antagonistit ja kasviperäiset lääkkeet.4 Muiden kuin hormonaalisten hoitojen käyttöä tukeva näyttö vaihtelee, eikä kaikilla vaihtoehdoilla ole todistettua näyttöä tai FDA:n hyväksymää käyttöaihetta.4
Hormonaalisen hormonihoidon seurantaan tulisi kuulua säännölliset rintasyöpäseulonnat hoidon aikana ja sen päätyttyä. Toistuvat suunnittelemattomat verenvuodot on arvioitava nopeasti.1 Hoidon kesto on tarkistettava vähintään kerran vuodessa, ja lyhin hoitoaika on suositeltavin.1 Kun potilaat ja hoitajat päättävät lopettaa HRT-hoidon, voidaan käyttää joko kapenevaa tai äkillistä lopettamisstrategiaa. Lopettamismenetelmistä ei ole näyttöä, joten lopetusprosessissa suositellaan jaettua päätöksentekoa.1,4
Lääkkeiden ja lääkkeiden väliset yhteisvaikutukset
Vähemmistö kaupallisesti saatavilla olevista HRT-valmisteista (TAULUKKO 1) metaboloituu maksassa CYP450-järjestelmän välityksellä.15 Erityisesti estrogeenivalmisteet metaboloituvat osittain CYP3A4:n välityksellä; siksi CYP3A4:n voimakkaat indusoijat voivat vähentää estrogeenin HRT:n tehoa ja voimakkaat estäjät voivat nostaa estrogeenin seerumipitoisuuksia. Lisäksi näiden entsyymien muut lääkeaineiden substraatit voivat häiritä HRT:n metaboliaa.15
Vaikeat ja yleiset haittavaikutukset
Suurimpia HRT:hen liittyviä haittavaikutuksia ovat muun muassa sydän- ja verisuonitauti, rintasyöpä, kohdun limakalvon tai munasarjojen syöpä, aivohalvaus ja verenvuototauti (VTE).1 Estrogeenin käyttö ilman estrogeenin vastalääkettä lisää kohdun limakalvon liikakasvun (endometriumin liikakasvun) ja – syövän riskiä, ja tämän vuoksi suositellaan, että naisille, joilla on kohtu, tulisi antaa lisäksi progestiini. Rintasyövän riskin osalta näyttää siltä, että rintasyöpään sairastumisen riski on pieni, kun nainen käyttää estrogeenia viiden vuoden ajan.3 Nykyinen kirjallisuus ei ole yhdenmukainen HRT:n aiheuttaman munasarjasyövän riskin määrittämisen osalta.3 Tarvitaan lisää satunnaistettuja, kontrolloituja tutkimuksia, jotta voidaan selvittää todellinen riski sairastua munasarjasyöpään HRT:n käytön yhteydessä.1 HRT:n vaikutukset sepelvaltimotautiin, aivohalvaukseen ja VTE:hen vaihtelevat sen mukaan, minkä ikäinen nainen on aloittaessaan hormonihoitoa, tai sen mukaan, miten kauan on kulunut aikaa siitä, kun hän on ollut menopaussissa. Näyttää siltä, että naisilla, jotka käyttävät HRT:tä yli 10 vuotta vaihdevuosien alkamisesta, on suurentunut riski sairastua aivoverenkiertohäiriöön.3 Kaiken kaikkiaan tutkimukset viittaavat siihen, että pienempien annosten oraalisten ja transdermaalisten formulaatioiden aiheuttama aivohalvauksen ja VTE:n riski pienenee verrattuna vakioannoksiseen HRT:hen.3 Suurentunut riski näille haitallisille vaikutuksille on niillä potilailla, jotka ovat iäkkäämpiä kuin 60-vuotiaita aloittaessaan HRT:n käytön tai joilla vaihdevuosien alkamisajankohdan jälkeen on kulunut enemmän kuin 10 vuotta. Lisäksi naisilla, jotka käyttävät HRT:tä estrogeenin kanssa joko yksinään tai yhdistelmänä, on suurentunut sappikivien, kolekystiitin ja kolekystektomian riski.3 Sappirakon sairauden riski on liitetty suun kautta otettavan HRT:n käyttöön, eikä sitä välttämättä ole ajankohtaisten tai transdermaalisten formulaatioiden yhteydessä.1,3
Kontraindikaatiot
Ammattijärjestöjen ohjeissa ei ole määritetty luetteloa HRT:n ehdottomista tai suhteellisista vasta-aiheista.2 Siksi, kuten useimmissa kliinisissä päätöksissä, yksilöllinen hyöty-riskiarviointi on tärkeää. Yleensä HRT-hoitoa tulisi välttää potilailla, joilla on selittämätöntä emätinverenvuotoa, aivohalvaus tai ohimenevä iskeeminen kohtaus, sydäninfarkti, keuhkoembolia tai VTE, rinta- tai kohdun limakalvon syöpä, aktiivinen maksasairaus, tiedossa oleva proteiini C:n, proteiini S:n tai antitrombiinin puutos tai muut trombofiiliset häiriöt ja tiedossa oleva tai epäilty raskaus.1 Lisäksi varovaisuutta on noudatettava potilailla, joilla on diabetes, sappirakon sairaus, hypertriglyseridemia (>400 mg/vrk), hypoparatyreoosi, hyvänlaatuinen meningeooma, rintasyövän keskisuuri tai suuri riski, suuri sydänsairauksien riski tai migreeni auran kanssa.2
Neuvontapisteet
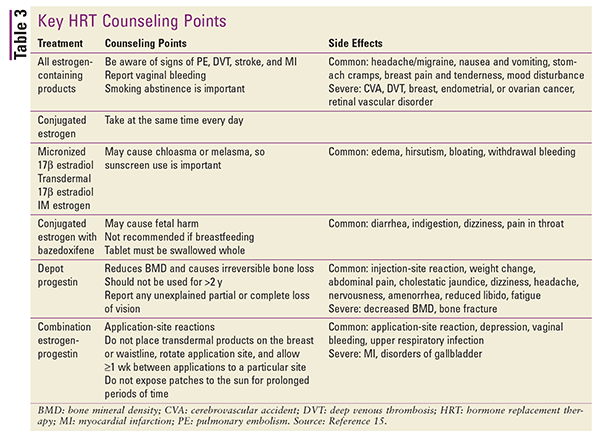
Viittaus TAULUKKOON 3, jossa on yhteenveto keskeisistä potilasneuvontapisteistä ja haittavaikutuksista erityyppisten HRT-valmisteiden osalta.15
Johtopäätökset
HRT, jota on saatavana monenlaisina valmisteina, on tehokkain hoitomuoto sekä VMS:n että virtsan ja sukupuolen oireiden hoidossa. Koska HRT:hen liittyvät riskit ovat jokaisella naisella erilaiset, hoito tulisi yksilöllistää ja pyrkiä maksimoimaan teho, minimoimaan hoidon kesto ja vähentämään haittavaikutusten riskiä. Tilanteissa, joissa HRT ei ole vaihtoehto, on saatavilla muita kuin hormonaalisia hoitovaihtoehtoja sekä VMS:n että virtsa- ja sukupuolielinten oireiden hoitoon, mutta näiden valmisteiden teho ja FDA:n hyväksyntä vaihtelevat; siksi näiden valmisteiden tehoa koskevat tiedot on tarkistettava.
1. Stuenkel CA, Davis SR, Gompel A, et al. Vaihdevuosioireiden hoito: Endokriiniyhdistyksen kliinisen käytännön ohjeet. J Clin Endocrinol Metab. 2015;100(11):3975-4011.
2. Shifren JL, Schiff I. Role of hormone therapy in the management of menopause. Obstet Gynecol. 2010;115(4):839-855.
3. The NAMS 2017 Hormone Therapy Position Statement Advisory Panel. Pohjois-Amerikan vaihdevuosiseuran hormonihoidon kannanotto 2017. Vaihdevuodet. 2017;24(7):728-753.
4. ACOG Practice Bulletin No. 141: Vaihdevuosioireiden hoito. Obstet Gynecol. 2014;123(1):202-216.
5. Thurston RC, Sutton-Tyrrell K, Everson-Rose SA, et al. Hot flashes and subclinical cardiovascular disease: findings from the Study of Women’s Health Across the Nation Heart Study. Circulation. 2008;118(12):1234-1240.
6. Thurston RC, Kuller LH, Edmundowicz D, Matthews KA. Kuumat aallot ja aortan kalkkeutuminen postmenopausaalisilla naisilla. Menopause. 2010;17(2):256-261.
7. Thurston RC, Sutton-Tyrrell K, Everson-Rose SA, et al. Hot flashes and carotid intima media thickness among midlife women. Menopause. 2011;18(4):352-358.
8. Crandall CJ, Aragaki A, Cauley JA, et al. Associations of menopausal vasomotor symptoms with fracture incidence. J Clin Endocrinol Metab. 2015;100(2):524-534.
9. Maki PM. Sanallinen muisti ja vaihdevuodet. Maturitas. 2015;82(3):288-290.
10. Pohjois-Amerikan vaihdevuosiseura. Vuoden 2012 hormonihoidon kannanotto: The North American Menopause Society. Menopause. 2012;19(3):257-271.
11. Palacios S, Silverman SL, de Villiers TJ ym. 7-vuotinen satunnaistettu, lumekontrolloitu tutkimus, jossa arvioitiin batsedoksifeenin pitkäaikaista tehoa ja turvallisuutta postmenopausaalisilla osteoporoosia sairastavilla naisilla: vaikutukset luuntiheyteen ja murtumiin. Menopause. 2015;22(8):806-813.
12. Archer DF, Freeman EW, Komm BS, et al. Pooled analysis of the effects of conjugated estrogens/bazedoxifene on vasomotor symptoms in the selective estrogens, menopause, and response to therapy trials. J Womens Health (Larchmt). 2016;25(11):1102-1111.
13. FDA. Oranssi kirja: hyväksytyt lääkevalmisteet, joiden terapeuttinen vastaavuus on arvioitu. Product details for ANDA 204726. www.accessdata.fda.gov/scripts/cder/ob/results_product.cfm?Appl_Type=A&Appl_No=204726. Viitattu 18. maaliskuuta 2018.
14. FDA. Drugs@FDA: FDA:n hyväksymät lääkevalmisteet. www.accessdata.fda.gov/scripts/cder/daf/index.cfm. Viitattu 17. kesäkuuta 2018.
15. DrugDex . Greenwood Village, CO: Truven Health Analytics, Inc. www.micromedexsolutions.com. Viitattu 15. kesäkuuta 2018.
16. Constantine G, Graham S, Portman DJ, et al. Female sexual function improved with ospemifene in postmenopausal women with vulvar and vaginal atrophy: results of a randomized, placebo-controlled trial. Climacteric. 2015;18(2):226-232.
17. Labrie F, Archer DF, Koltun W, et al. Intravaginaalisen dehydroepiandrosteronin (DHEA) teho keskivaikeaan tai vaikeaan dyspareuniaan ja emättimen kuivuuteen, vulvovaginaalisen atrofian oireisiin ja vaihdevuosien sukuelinten oireyhtymään. Menopause. 2016;23(3):243-256.