Diabeettisen jalan tutkiminen esiintyy usein OSCE-kokeissa. Sinun odotetaan poimivan diabeettisen jalkasairauden asiaankuuluvat kliiniset merkit käyttäen tutkimistaitojasi. Tämä diabeettisen jalan tutkimisen OSCE-opas tarjoaa selkeän vaiheittaisen lähestymistavan diabeettisen jalan tutkimiseen, ja mukana on myös videodemonstraatio.
- Kerää varusteet
- Käyttöönotto
- Tarkastus
- Palpaatio
- Lämpötila
- Pulssit
- Sääriluun takaosan pulssi
- Dorsalis pedis -pulssi
- Aistimusliike
- Monofilamentti
- Käveleminen
- Arvioi potilaan kävely
- Potilaan jalkineiden tutkiminen
- Muut huomioon otettavat arvioinnit
- Tärinäaistimus
- Proprioseptiikka
- Nilkan nykäysrefleksi
- Menetelmä 1
- Menetelmä 2
- Tutkinnan loppuun saattamiseksi…
- Lisäarvioinnit ja -tutkimukset
- Reviewer
- Dr Simon Ashwell
Kerää varusteet
Tässä vaiheessa saatetaan tarvita seuraavia varusteita:
- Monofilamentti
- Virityshaarukka (128 Hz)
- Jännevasara
Käyttöönotto
Pese kätesi ja pue tarvittaessa henkilönsuojaimet.
Esittele itsesi potilaalle, mukaan lukien nimesi ja tehtäväsi.
Vahvista potilaan nimi ja syntymäaika.
Kerro lyhyesti, mitä tutkimukseen sisältyy, käyttäen potilasystävällistä kieltä.
Saata suostumus tutkimuksen suorittamiseen.
Valjota potilaan alaraajoja riittävästi.
Aseta potilas sängylle siten, että sängyn pää on 45°:n kulmassa.
Kysy potilaalta, onko hänellä kipuja ennen kliinisen tutkimuksen aloittamista.
Tarkastus
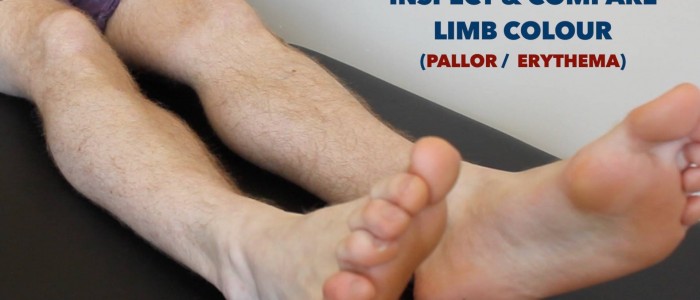
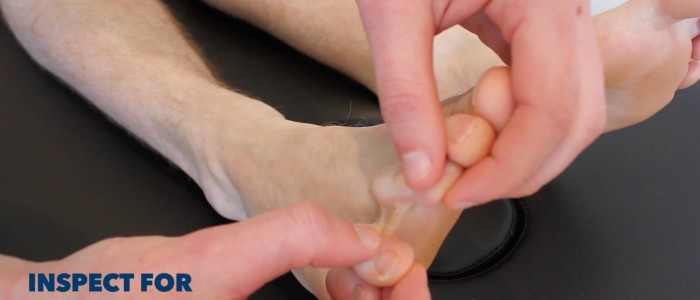
Tarkasta alaraajat asiaankuuluvan patologian varalta ja varmista, että tarkastelet jokaisen jalan takaosaa ja jokaisen varpaan välistä piilevien haavaumien varalta:
- Perifeerinen syanoosi: ihon sinertävä värimuutos, joka liittyy alhaiseen SpO2:n pitoisuuteen sairastuneissa kudoksissa (esim.esim. voi esiintyä PVD:ssä huonon perfuusion vuoksi).
- Perifeerinen kalpeus: ihon vaalea väri, joka voi viitata huonoon perfuusioon.
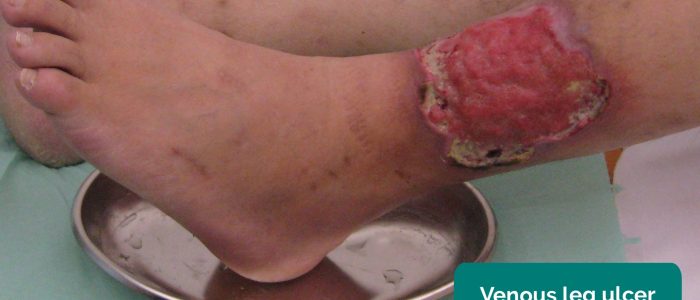
- Laskimohaavaumat: tyypillisesti suuret ja matalat haavaumat, joilla on epäsäännölliset rajat ja jotka ovat vain lievästi kivuliaita. Nämä haavaumat kehittyvät tavallisimmin nilkan mediaalipuolelle.
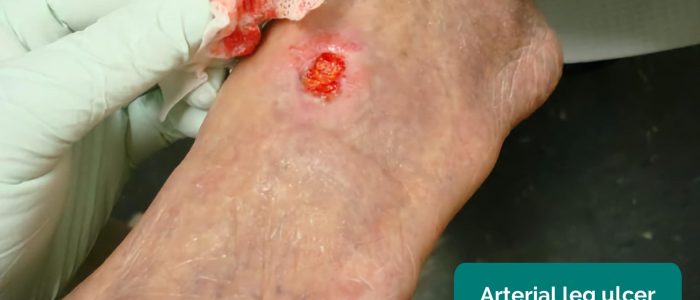
- Valtimohaavaumat: Tyypillisesti pieniä, tarkkaan rajattuja, syviä haavaumia, jotka ovat hyvin kivuliaita. Nämä haavaumat kehittyvät tavallisimmin raajan perifeerisimmille alueille (esim. sormenpäihin).
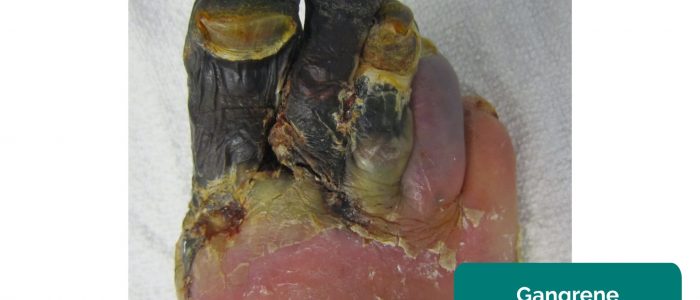
- Gangreeni: kudosnekroosi, joka on seurausta riittämättömästä perfuusiosta. Tyypillisiä ilmenemismuotoja ovat ihon värin muutos (esim. punainen, musta) ja siihen liittyvän kudoksen hajoaminen.
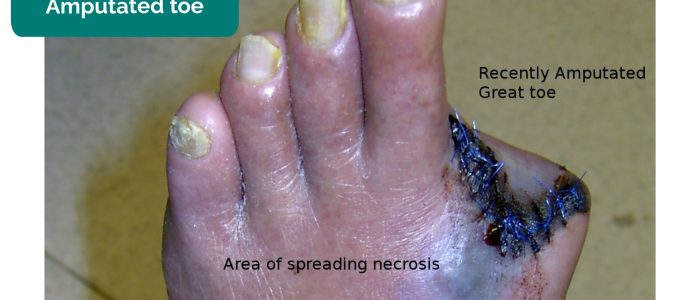
- Puuttuvat raajat, varpaat, sormet: johtuvat kriittisestä iskemiasta johtuvasta amputaatiosta.
- Arvet: voivat viitata aiempiin kirurgisiin toimenpiteisiin (esim. ohitusleikkaus) tai parantuneisiin haavaumiin.
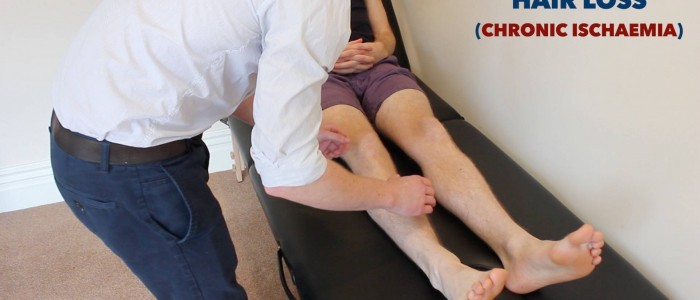
- Hiustenlähtö: syntyy kudosperfuusion kroonisesta heikkenemisestä niveltulehduksessa.
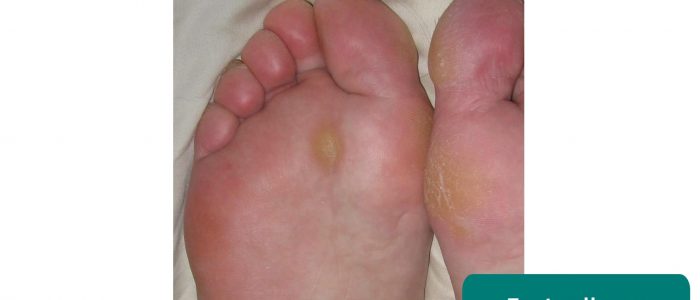
- Jalkojen kovettumat: johtuvat usein epänormaalista kävelystä ja/tai huonosti istuvista jalkineista.
- Venous guttering: suonet, joissa on hyvin vähän verta raajan huonon verenkierron vuoksi, mistä johtuu ”guttered” ulkonäkö
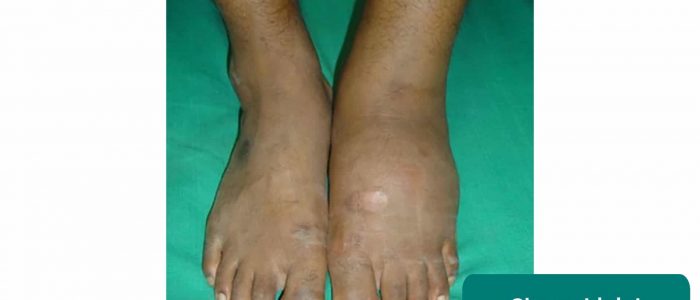
Charcotin artropatia
Charcotin artropatiassa on kyse painoa kantavan nivelen asteittaisesta rappeutumisesta perifeerisen neuropatian vuoksi.
Charcot’n nivelen tyypillisiä kliinisiä piirteitä ovat:
- Effuusio
- Vääristymä
- Perifeerinen eryteema
- Nivelen toimintakyvyn menetys
-
 Tarkista alaraajat perifeerisiin verisuoniperäisiin verisuoniperäisiin verisuoniperäisiin verisuoniperäisiin verisuoniperäisiin verisuoniperäisiin verisuoniperäisiin verisuoniperäisiin verisuoniperäisiin verisuoniperäisiin verisuoniperäisiin verisuoniperäisiin verisuoniperäisiin
Tarkista alaraajat perifeerisiin verisuoniperäisiin verisuoniperäisiin verisuoniperäisiin verisuoniperäisiin verisuoniperäisiin verisuoniperäisiin verisuoniperäisiin verisuoniperäisiin verisuoniperäisiin verisuoniperäisiin verisuoniperäisiin verisuoniperäisiin verisuoniperäisiin
Palpaatio
Lämpötila
Aseta kämmenen selkäpuoli potilaan alaraajojen päälle lämpötilan arvioimiseksi ja vertaamiseksi:
- Terveillä henkilöillä alaraajojen tulisi olla symmetrisesti lämpimät, mikä viittaa riittävään perfuusioon.
- Viileä ja kalpea raaja viittaa huonoon valtimoperfuusioon.
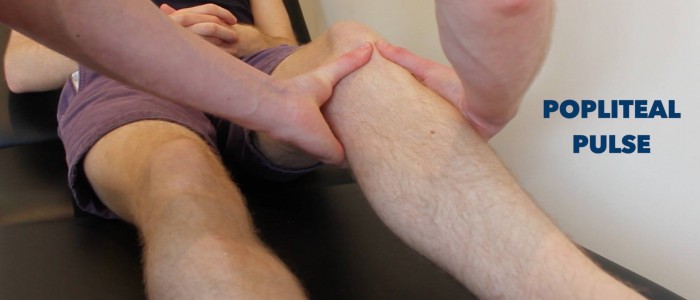
Pulssit
Palpoi sääriluun takaosan ja jalkaterän takaosan pulssi arvioidaksesi lyhyesti perifeeristä perfuusiota. Perifeeristen pulssien puuttuminen viittaa perifeeriseen verisuonitautiin.
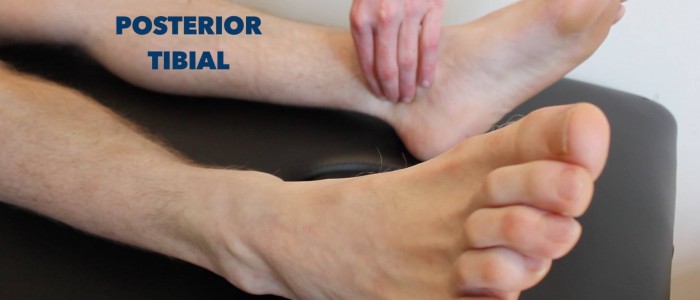
Sääriluun takaosan pulssi
Palpoi sääriluun takaosan pulssi:
- Sääriluun takaosan pulssi voi sijaita sääriluun mediaalisen malleoluksen takana.
- Palpoi pulssi varmistaaksesi sen olemassaolo ja vertaa sitten pulssin voimakkuutta jalkojen välillä.
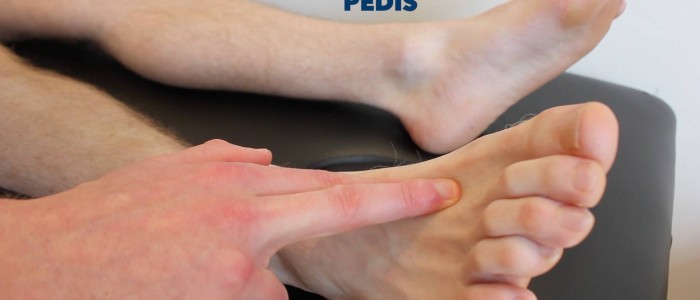
Dorsalis pedis -pulssi
Palpoi dorsalis pedis -pulssi:
- Dorsalis pedis -pulssi voi sijaita jalkaterän selkänojan yläpuolella, lateraalisesti extensor hallucis longus -jänteeseen nähden, kakkos- ja kolmosluun yli.
- Palpoi pulssi sen olemassaolon varmistamiseksi ja vertaa sitten pulssin voimakkuutta jalkaterien välillä.
-
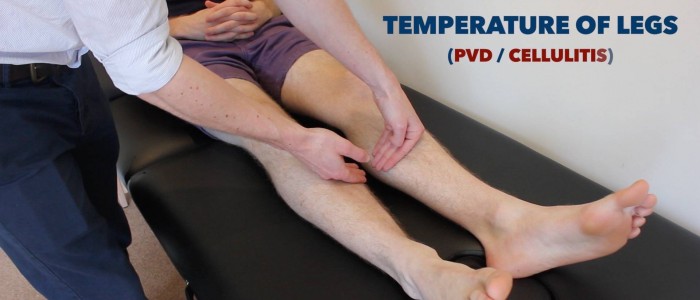 Arvioi ja vertaa jalkojen lämpötilaa
Arvioi ja vertaa jalkojen lämpötilaa

Aistimusliike
Monofilamentti
1. Anna esimerkki monofilamentin tuntemuksesta potilaan käsivarressa tai rintalastassa.
2. Aseta monofilamentti potilaan silmät suljettuina vuorotellen kuhunkin seuraavista paikoista:
- Halluksen pulpa.
- Kolmannen sormenpään pulpa.
- Metatarsofalangen nivelet 1, 3 ja 5.
3. Sovellettaessa monofilamenttia kullekin alueelle:
- Pyydä potilasta ilmoittamaan, milloin hän tuntee monofilamentin koskettavan jalkaansa.
- Paina monofilamenttia ihoa vasten, kunnes monofilamentti taipuu hiukan (näin varmistetaan, että painetta kohdistuu vain 10 g).
- Pidä monofilamenttia ihoa vasten 1-2 sekuntia.
- Vältä kovettumia ja arpia, sillä niiden tunto on heikentynyt eikä se edusta ympäröivää kudosta.
-
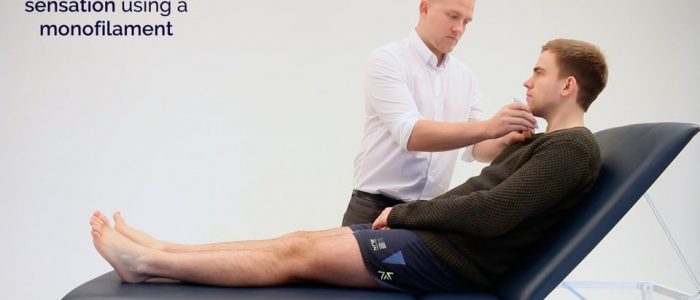 Sovita monofilamentti potilaan rintalastaan
Sovita monofilamentti potilaan rintalastaan

Käveleminen
Diabeettiseen jalkasairauteen liittyvä perifeerinen neuropatia voi johtaa epänormaalin kävelyn kehittymiseen. Perifeeristä neuropatiaa sairastavilla potilailla saattaa esiintyä konservatiivista kävelystrategiaa, jossa kävelynopeus on alentunut ja jalka-asento on laajentunut. Jalkojen laskeutuminen on myös yleisempää diabeettisilla potilailla, mikä voi johtaa korkean askeleen kävelyyn.
Arvioi potilaan kävely
Potilaat, joilla on diabeettinen jalkasairaus, ovat usein suurentuneessa kaatumisriskissä, joten huolehdi siitä, että pysyt arvioinnin aikana potilaan läheisyydessä, jotta pystyt tarvittaessa puuttumaan asiaan.
Pyydä potilasta kävelemään tutkimushuoneen päähän ja sitten kääntymään ja kävelemään takaisin samalla, kun tarkkailet hänen kävelyään kiinnittäen huomiota:
- Nopeus: kävelynopeus voi olla merkittävästi alentunut potilailla, joilla on pitkälle edennyt perifeerinen neuropatia.
- Asento: pitkälle edenneeseen perifeeriseen neuropatiaan voi liittyä leveäpohjainen kävely vakauden lisäämiseksi.
- Askeleet: korkeat askeleet voivat viitata jalkojen pudotukseen.
- Kääntyminen: perifeeristä neuropatiaa sairastavilla potilailla kääntyminen voi tuntua hankalalta, ja he saattavat katsoa jalkojaan alaspäin käännyttäessä tunto- ja proprioseptiikan heikkenemisen vuoksi.
Potilaan jalkineiden tutkiminen
Tarkoituksenmukaisten jalkineiden käyttö on erityisen tärkeää diabeetikoille, koska tuntoaisti on heikentynyt ja perifeerinen perfuusio huono. Sopimattomasti istuvat jalkineet tai kengän sisällä olevat vieraat esineet voivat johtaa merkittäviin kudosvaurioihin ja diabeettisen jalkahaavan muodostumiseen.
Tarkasta potilaan jalkineet:
- Huomioi pohjien kulumismalli (epäsymmetrinen kuluminen voi viitata epänormaaliin kävelyyn).
- Tarkista, että kengät ovat oikean kokoiset potilaalle.
- Varmista, ettei kengässä ole materiaaleja, jotka voivat aiheuttaa jalkavamman.
-
 Arvioi potilaan kävely
Arvioi potilaan kävely
Muut huomioon otettavat arvioinnit
Jos tuntoaistin arvioinnissa monofilamentilla havaitaan poikkeavuuksia, harkitse jäljempänä esitettyjen muiden testien suorittamista (näitä ei enää tehdä rutiininomaisesti diabeettisen jalan arvioinnissa).
Tärinäaistimus
Tärinäaistimus koskee dorsaalipylväitä.
1. Pyydä potilasta sulkemaan silmänsä ja ilmoittamaan sinulle sekä milloin hän havaitsee värähtelyn että milloin se loppuu.
2. Napauta 128 Hz:n virityshaarukkaa ja aseta se potilaan rintalastan päälle tarkistaaksesi, että hän pystyy tuntemaan sen värähtelyn. Tartu sitten virityshaarukan päihin värähtelyn lopettamiseksi ja tarkista, pystyykö potilas tunnistamaan tarkasti, että värähtely on loppunut.
3. Napauta virityshaarukkaa uudelleen ja aseta se potilaan isovarpaan välivarpaan niveleen. Jos potilas pystyy tunnistamaan tarkasti, milloin tärinä alkaa ja milloin se loppuu tässä kohdassa molemmissa alaraajoissa, arviointi on valmis.
4. Jos tärinän aistiminen on heikentynyt potilaan isovarpaan välivarpaan nivelessä, jatka peräkkäin proksimaalisempien nivelten arviointia (esim. isovarpaan metatarsophalangeaalinivel → nilkkanivel → polvinivel), kunnes potilas pystyy tunnistamaan tärinän tarkasti.
-
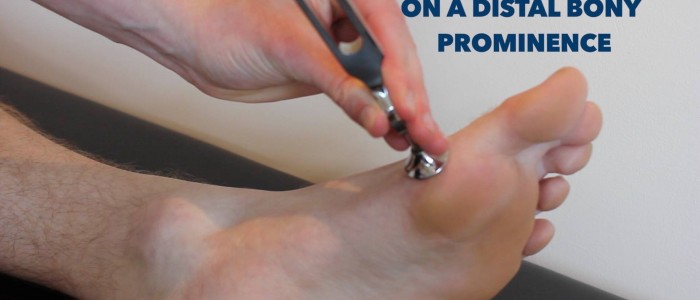 Värinän aistimisen arviointi
Värinän aistimisen arviointi
Proprioseptiikka
Proprioseptiikka, joka tunnetaan myös nivelen asennon aistimisena, käsittää dorsaaliset pylväät.
1. Aloita proprioseptiikan arviointi isovarpaan välivarpaan nivelestä pitämällä isovarpaan distaalista falanxia sen sivuilta (vältä pitämästä kynnenpohjasta kiinni, sillä tämä voi antaa potilaalle mahdollisuuden määrittää suunnan paineen perusteella).
2. Demonstroi isovarpaan liikettä ”ylöspäin” ja ”alaspäin” potilaalle tämän katsoessa.
3. Pyydä potilasta sulkemaan silmänsä ja toteamaan, liikutatko hänen isovarpaansa ylös- vai alaspäin.
4. Liikuta isovarpaan ylös- tai alaspäin 3-4 kertaa satunnaisessa järjestyksessä nähdäksesi, pystyykö potilas tunnistamaan nivelen asennon tarkasti silmät suljettuina.
5. Anna potilaalle mahdollisuus tunnistaa nivelen asento. Jos potilas ei pysty tunnistamaan liikkeen suuntaa oikein, jatka peräkkäin proksimaalisempien nivelten arviointia (esim. isovarpaan metatarsophalangeaalinivel → nilkkanivel → polvinivel).
-
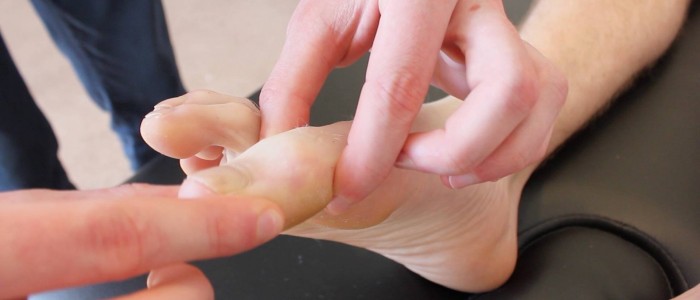 arvioi proprioseptiikka
arvioi proprioseptiikka
Nilkan nykäysrefleksi
Arvioi nilkan nykäysrefleksi (S1) potilaan kussakin alaraajassa.
Nilkan nykäysrefleksin herättämiseen on useita menetelmiä, joista kaksi yleisintä selitetään alla.
Nilkan nykäysrefleksi voi puuttua pitkälle edenneessä perifeerisessä neuropatiassa.
Menetelmä 1
1. Potilaan ollessa tutkimussohvalla tuetaan hänen jalkaansa siten, että lonkka on hieman abduktoitunut, polvi on fleksiossa ja nilkka dorsifleksiossa.
2. Napautetaan Achillen jänteeseen jännevasaralla ja havainnoidaan gastrocnemius-lihaksen supistumista ja siihen liittyvää jalkaterän plantaarifleksiota.
Menetelmä 2
1 . Pyydetään potilasta polvistumaan tuolille ja pitämään tuolin selkänojasta kiinni vakauttaakseen itsensä.
2. Napautetaan Achillen jänteeseen jändevasaralla ja havainnoidaan gastrocnemius-lihaksen supistumista ja siihen liittyvää jalkaterän plantaarifleksiota.
-
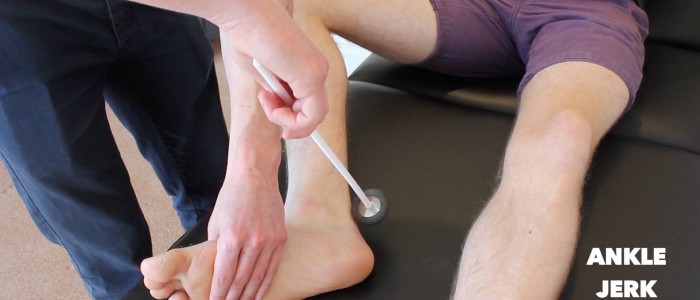 Arvioi nilkan nykäysrefleksi
Arvioi nilkan nykäysrefleksi
Tutkinnan loppuun saattamiseksi…
Vertaile potilaalle, että tutkimus on nyt valmis. Yleistarkastuksessa potilas vaikutti levossa mukavalta, eikä sängyn ympärillä ollut merkityksellisiä esineitä tai hoitovälineitä.”
”Molemmat alaraajat olivat viileät polven alapuolella, ja dorsalis pedis- ja tibialis posterior -pulssi oli heikko. Oikean jalan 2. ja 3. varpaan välissä todettiin 1 x 1 cm:n syvyinen, hyvin määritelty haavauma. Molemmissa alaraajoissa oli tuntohäiriöitä distaalisesti nilkkanivelestä.”
”Potilaan kävely oli arvioinnin mukaan hidasta ja leveäpohjaista, mutta jalkineet olivat asianmukaiset.”
”Yhteenvetona nämä löydökset viittaavat merkittävään diabeettiseen jalkasairauteen, mukaan lukien perifeerinen valtimoiden vajaatoiminta ja perifeerinen neuropatia.”
”Täydentävyyden vuoksi suoritan seuraavassa luetellut lisäarvioinnit ja tutkimukset.”
Lisäarvioinnit ja -tutkimukset
Ehdota tutkijalle lisäarviointeja ja -tutkimuksia:
- Vuodeosaston kapillaariverensokeri: jos on syytä epäillä, että potilaalla on tällä hetkellä hyper- tai hypoglykemia.
- Seerumin HbA1c-arvo: apuvälineenä arvioitaessa verensokerin säätelyä edellisen kolmen kuukauden aikana.
- Alaraajojen neurologinen tutkimus: jos diabeettisen jalkaterän tutkimuksessa havaitaan neurologisia puutteita.
- Perifeerinen valtimotutkimus: jos diabeettisen jalkaterän tutkimuksessa havaitaan valtimosairauteen viittaavia kliinisiä oireita.
- Alaraajojen laskimotutkimus: jos diabeettisen jalkaterän tutkimuksessa havaitaan laskimosairauteen viittaavia kliinisiä oireita.
- Jalkojenhoito-ohjeet: mukaan lukien säännöllinen jalkahoito ja asianmukaiset jalkineet.
- Diabeettisen jalkaterän riskin laskeminen arviointivälineen avulla: diabeettisen jalkatutkimuksen kliinisten löydösten perusteella.
Reviewer
Dr Simon Ashwell
Consultant Endocrinologist
Näytä viitteet
- Milorad Dimić M.D. Mukauttanut Geeky Medics. Laskimohaava. Lisenssi: CC BY 3.0.
- Jonathan Moore. Mukauttanut Geeky Medics. Valtimohaava. Lisenssi: CC BY 3.0.
- James Heilman, MD. Mukauttanut Geeky Medics. Gangreeni. Lisenssi: CC BY-SA.
- Drgnu23. Mukauttanut Geeky Medics. Amputoitu varvas. Lisenssi: CC BY-SA.
- Jmarchn. Mukauttanut Geeky Medics. Jalkaterän kovettumat. Lisenssi: CC BY-SA.
- J. Terrence Jose Jerome. Mukauttanut Geeky Medics. Lisenssi: CC BY.
.