 Agonizante, intolerable, miserable, insoportable, apuñalado con un cuchillo, peor que el parto.
Agonizante, intolerable, miserable, insoportable, apuñalado con un cuchillo, peor que el parto.
Como urólogo especializado en el tratamiento de pacientes con cálculos renales he aprendido un nuevo léxico exclusivo de los formadores de cálculos que describe los ataques de cólico renal.
El dolor, el síntoma distintivo de la enfermedad de los cálculos, representa más de un millón de visitas a las salas de urgencias por parte de estos pacientes en los Estados Unidos cada año.
Durante las últimas décadas se han realizado progresos considerables para conocer la fisiología del cólico renal y optimizar los métodos para tratarlo. Sin embargo, a pesar de la mejora de las explicaciones científicas, los clínicos seguimos sin comprender perfectamente por qué se produce.
- DOLOR POR PASO DE PIEDRA
- Cómo comienza el dolor
- Lo que ocurre después
- Tres fases del dolor con más detalle
- La fisiología
- Los síntomas
- EL CONUNDRO – Dolor sin obstrucción
- Opiniones de urólogos en general
- Qué ocurre con los pacientes
- Un ejemplo concreto
- Lo que se sabe hasta la fecha
- Lo que pienso
- Más cosas que te pueden gustar
- Qué son los cálculos renales
- Tipos de cálculos renales
- ¿Hay que analizar todos esos cálculos?
- Cómo se forman los cálculos renales
- Cuando los cristales taponan los riñones
- Riñones esponjosos medulares
DOLOR POR PASO DE PIEDRA
Los pacientes han padecido cólicos renales secundarios a la enfermedad de la piedra durante más de dos mil años. De hecho, es notable lo poco que ha cambiado su presentación clínica en este período de tiempo. En el año 400 a.C., Hipócrates se refirió a ella como la primera enfermedad de los riñones. Fue uno de los primeros observadores en comprender la asociación entre la obstrucción urinaria y el dolor, escribiendo:
Se siente un dolor agudo en el riñón, los lomos, el costado y los testículos del lado afectado; el paciente orina con frecuencia; gradualmente la orina se suprime. Con la orina se expulsa arena; al pasar la arena a lo largo de la uretra, provoca un fuerte dolor que se alivia cuando se expulsa; entonces comienzan de nuevo los mismos sufrimientos.
Desde entonces hemos llegado a apreciar la compleja base fisiológica de esta relación a un nivel mucho más profundo.
Cómo comienza el dolor
 El primer paso en este proceso es la obstrucción aguda, más comúnmente por un cálculo. Pero en los formadores de cálculos, las masas de cristales pueden crear una obstrucción, al igual que los coágulos de sangre si la hemorragia es especialmente intensa.
El primer paso en este proceso es la obstrucción aguda, más comúnmente por un cálculo. Pero en los formadores de cálculos, las masas de cristales pueden crear una obstrucción, al igual que los coágulos de sangre si la hemorragia es especialmente intensa.
La orina del riñón ya no puede pasar a la vejiga y, como resultado, se acumula y estira el uréter proximal -el más cercano al riñón- y el sistema colector renal. Este estiramiento activa las fibras nerviosas nociceptivas -fibras que detectan la lesión- dentro de toda una red neuronal situada submucosa en la pelvis renal, los cálices, la cápsula y el uréter.
Figura 1 (izquierda) – Ejemplo de obstrucción de un cálculo ureteral proximal con dilatación y estiramiento del sistema colector por encima del nivel de obstrucción.
Estas fibras transmiten entonces señales aferentes a la médula espinal T11 – L1 que el cuerpo interpreta como dolor en el nivel correspondiente de activación neuronal. A medida que el cálculo migra desde el riñón hacia el uréter y la vejiga, el dolor suele desplazarse también hacia abajo. Suele percibirse en la parte superior del flanco cuando el cálculo se aloja en el uréter proximal y en la parte inferior de los labios/testículos cuando se encuentra cerca de la unión uretero-vesical en la entrada de la vejiga.
Los pacientes que expulsan cálculos pueden experimentar otros síntomas además del dolor. Muchos de los nervios implicados en el proceso de obstrucción están íntimamente ligados a la inervación de órganos adyacentes, por ejemplo el tracto gastrointestinal. La activación cruzada de estas fibras nerviosas asociadas se ha propuesto como explicación de las náuseas y los vómitos que tan a menudo se producen en el marco de un episodio agudo de cólico renal.
En raras ocasiones, los pacientes pueden incluso presentar síntomas alternativos sin ningún tipo de dolor. En algunos casos, especialmente cuando el cálculo se encuentra en la unión uretero-vesical, predominan los síntomas urinarios y los únicos síntomas apreciables son la polaquiuria, el tenesmo y las molestias al orinar. Estos síntomas imitan una infección urinaria y a menudo dan lugar a un tratamiento erróneo temporal con antibióticos hasta que se realice el diagnóstico correcto.
Lo que ocurre después
El aumento de la presión de la pelvis renal por la obstrucción persistente provoca una liberación de prostaglandina E2. Este mediador químico de la respuesta a la lesión produce una tormenta perfecta.
Causa un hiperperistaltismo ureteral (aumento de la intensidad de las ondas de contracciones ureterales coordinadas que normalmente impulsan la orina hacia la vejiga) y, finalmente, incluso un espasmo ureteral. También provoca la dilatación de las arteriolas aferentes, esos diminutos vasos de resistencia que controlan el flujo de sangre hacia los capilares de los riñones.
La dilatación arteriolar aumenta el flujo sanguíneo hacia el riñón y favorece una diuresis temporal, al igual que el hiperperistaltismo del músculo liso ureteral y, en última instancia, el espasmo, tensan el uréter alrededor del cálculo y empeoran la obstrucción. El espasmo conduce a la acumulación de ácido láctico, como ocurre cuando cualquier músculo se ejercita en exceso, y desencadena una cascada inflamatoria que a su vez puede empeorar el dolor.
Con el tiempo, el flujo sanguíneo al riñón afectado cae, aunque las arteriolas que dejan pasar la sangre a los capilares renales siguen dilatadas. Disminuye porque las arteriolas eferentes, que dejan salir la sangre de los capilares donde se produce la filtración, comienzan a constreñirse y aumentan la filtración por las glomérulas renales. El aumento de la filtración mantiene e incluso puede elevar las presiones.
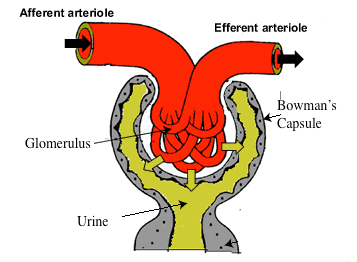
Figura 2 – Esquema del flujo sanguíneo hacia la nefrona. La sangre entra a través de la arteriola aferente y luego es filtrada dentro del glomérulo, produciendo orina en el proceso. La sangre sale por la arteriola eferente. Tanto la arteriola aferente como la eferente pueden dilatarse y contraerse para regular la presión y, en última instancia, la filtración a través de la producción de orina.
En muchos sentidos, este complejo sistema es análogo a las mangueras de remojo que muchas personas utilizan para regar el césped. Las arteriolas aferentes son el grifo al que está conectada la manguera y las arteriolas eferentes son la abertura del extremo de la manguera que puede cerrarse o dejarse abierta en forma de aspersor.
La filtración son los numerosos y diminutos flujos de agua a lo largo de la manguera que mantienen el crecimiento de la hierba.
Cuando funcionan adecuadamente, tanto el grifo como el extremo están abiertos y se produce agua (orina) a un ritmo lento y constante (Figura 4 – izquierda). Con un cálculo obstructivo, el grifo -por así decirlo- se abre más y el extremo se sujeta más, por lo que se filtra más líquido -agua- a lo largo de la manguera a alta presión (Figura 4 – derecha). En el riñón, esta filtración se produce en las nefronas y aumenta la presión. Cuando se aprieta la abrazadera, la cantidad total de flujo a través de la manguera puede disminuir al igual que la cantidad de agua filtrada a lo largo de la manguera aumenta.
Figura 4 – Analogía de la manguera de remojo con el flujo y la filtración de la sangre renal. A la izquierda, hay poca presión en el sistema y el agua (orina) se filtra lentamente a lo largo de su longitud. A la derecha, el flujo de entrada es mucho mayor que el de salida y el agua (orina) sale disparada a lo largo de la manguera a una presión excesivamente alta.

Tres fases del dolor con más detalle
La fisiología
Ninguna discusión sobre la obstrucción ureteral estaría completa sin el trabajo de E. Darracott Vaughan, que caracterizó la fisiología de la obstrucción urinaria en la década de 1970.
Asumiendo dos riñones funcionales, los efectos fisiológicos de la obstrucción ureteral unilateral aguda pueden estar marcados por tres fases distintas.
En la fase uno, los efectos de la cascada inflamatoria descrita anteriormente provocan un aumento progresivo del flujo sanguíneo renal y de la presión de la pelvis renal y el uréter. Esta fase dura aproximadamente entre una hora y una hora y media. Esta es la parte en la que la arteriola aferente -el grifo- se abre al máximo.
La fase dos está marcada por la vasoconstricción arteriolar eferente que provoca una disminución del flujo sanguíneo renal global pero un aumento de la presión ureteral durante un máximo de cinco horas. Se abre el grifo y se aprieta la pinza final.
La fase tres está marcada por una nueva disminución del flujo sanguíneo renal al riñón afectado y, en última instancia, una disminución de la presión ureteral. La pinza final se aprieta progresivamente para que el flujo sanguíneo al riñón se reduzca lo suficiente como para que la filtración y la producción de orina empiecen a caer, y la presión con ella.
Mediciones de la presión ureteral (rojo) y del flujo sanguíneo renal (azul) tras el inicio de la obstrucción ureteral unilateral aguda. (Cortesía de Campbell-Walsh Urology, Tenth Edition, Elsevier Inc.)
La caída del flujo sanguíneo no es perjudicial durante un ataque agudo, pero con el tiempo puede serlo. Esto significa que el alivio de un cálculo obstructivo es una cuestión importante. Comúnmente los cálculos pasan por sí mismos. Pero los ataques de cálculos necesitan atención médica porque si el cálculo continúa obstruyendo debe ser eliminado.
Los síntomas
Es fácil conjeturar cómo estas tres fases distintas se correlacionan clínicamente con los síntomas experimentados durante un episodio agudo de cólico.
La aparición del dolor se correlaciona clásicamente con la fase uno y el evento obstructivo incitante. Es en este momento cuando el paciente suele acudir a la sala de urgencias o a la consulta del médico.
El dolor suele persistir a un nivel intenso durante varias horas (fase dos), pero finalmente cede, al menos parcialmente (fase tres).
En muchos casos el dolor aparece en oleadas, lo que puede ser un signo de obstrucción intermitente que activa la vía mencionada cada vez que se obstruye el flujo urinario. Esto se produce por una combinación del movimiento del cálculo y las tensiones del uréter con aumentos o disminuciones del espasmo muscular.
EL CONUNDRO – Dolor sin obstrucción
Opiniones de urólogos en general
Aunque la base fisiológica del dolor en el entorno de la obstrucción está clara, no proporciona una explicación para uno de los enigmas más frecuentes en la enfermedad de los cálculos: el cálculo sintomático no obstructivo. Puede tratarse de cálculos libres que no se han expulsado, de cálculos adheridos a la placa o de tapones reales en los túbulos renales que se agrupan lo suficiente como para aparecer en una TC como «cálculos», aunque en realidad se trata de calcificaciones tisulares.
Quizás haya tanta variación en la opinión clínica en estos casos como en cualquier otro escenario clínico en este campo.
Si se preguntara a un grupo de urólogos si creen que los cálculos pequeños no obstructivos pueden causar un cólico renal, las opiniones irían desde la certeza absoluta hasta la desestimación total del concepto.
Qué ocurre con los pacientes
Como resultado, no existe un estándar de atención con respecto a cómo manejar óptimamente a estos pacientes. En todos los casos, lo primero que hay que hacer es descartar otras posibles fuentes de dolor; sin embargo, estos exámenes suelen acabar con el mismo resultado: un paciente con un molesto dolor de costado y evidencia de uno o más cálculos no obstructivos en las imágenes.
A falta de una explicación fisiológica para explicar sus síntomas, los pacientes con dolor y cálculos no obstructivos suelen ser enviados a exámenes detallados, a consultas secundarias y terciarias y a derivaciones a especialistas en dolor e incluso a psiquiatras. Sin embargo, en una época en la que la ureteroscopia flexible puede realizarse con bastante seguridad y de forma ambulatoria, uno debe preguntarse si estos pacientes están siendo tratados adecuadamente.
Un ejemplo concreto
Como ejemplo, hace poco conocí a una paciente que había sido remitida desde varias horas de distancia en busca de una cuarta opinión sobre su dolor crónico en el costado. Durante meses había sufrido un fuerte dolor en el flanco izquierdo que había limitado su capacidad para trabajar y llevar una vida normal.
Había atribuido el dolor a un cálculo renal no obstructivo de 7 mm en el polo inferior de ese lado que se descubrió en una TC durante su presentación inicial en un servicio de urgencias externo (figura 3). Sin embargo, ninguno de los médicos a los que había acudido estaba de acuerdo con su autodiagnóstico.
durante su presentación inicial en un servicio de urgencias externo (figura 3). Sin embargo, ninguno de los médicos a los que había acudido estaba de acuerdo con su autodiagnóstico.
Figura 3 – Imagen de TC del cálculo no obstructivo del polo inferior izquierdo (flecha roja). No hay indicios de obstrucción o inflamación alrededor del riñón.
En urgencias le dieron un analgésico narcótico y la enviaron a casa para que siguiera con un urólogo.
El primer urólogo al que acudió le dijo que, aunque el cálculo era visible, su ubicación dentro del riñón significaba que no podía ser la causa de su dolor. Le recetó analgésicos y la mandó a ver a un especialista en dolor.
El especialista en dolor probó con fisioterapia para lo que creía que podía ser un origen musculoesquelético, pero finalmente no resultó eficaz y le dio más analgésicos.
Más tarde acudió a un segundo urólogo que también le dijo que el cálculo no podía ser la causa de su dolor en ausencia de obstrucción. Sin embargo, esta vez fue acusada de tener una agenda y de buscar atención específicamente para obtener medicamentos para el dolor. Otras visitas similares a diversas salas de urgencias dieron lugar a más escáneres y a acusaciones de buscar analgésicos. Sin embargo, los resultados de todos los TAC eran los mismos, ya que todos mostraban un cálculo de 7 mm en el polo inferior izquierdo que no lo obstruía.
En una ocasión, el médico que la atendía incluso la amonestó, diciendo que los cálculos que no obstruyen no causan dolor y que él debería saberlo, ya que a él también se le habían diagnosticado dichos cálculos de forma incidental en un TAC.
Por último, se dirigió a la clínica para una consulta en la que se le ofreció una ureteroscopia y la extracción del cálculo. El procedimiento fue bien y fue dada de alta con un stent durante una semana. La última vez que la vieron fue 5 semanas después de la intervención y dijo que el dolor había desaparecido por completo. Ya no tomaba ningún tipo de medicación para el dolor y no había evidencia de ningún cálculo o hidronefrosis en las imágenes de seguimiento.
Lo que se sabe hasta la fecha
Estos pacientes se encuentran con frecuencia. A pesar de la falta de explicación fisiológica de por qué estos cálculos no obstructivos pueden causar dolor, hay pruebas emergentes de que lo hacen y, por tanto, de que su extracción puede curarlo.
En 2006 Taub et al. describieron los resultados de veinte de estos pacientes que tenían dolor crónico en el flanco, así como calcificaciones radiográficamente evidentes dentro de sus papilas sin cálculos obvios en el sistema colector. En veintisiete riñones se realizó una ureteroscopia con papilotomía láser para desobstruir y eliminar todos los cálculos evidentes. Se observó una mejora del dolor en el 85% de los casos, con una mejora duradera durante más de un año en casi el 60% de los casos.
Este estudio se repitió posteriormente a nivel multiinstitucional con 65 pacientes sometidos a procedimientos similares durante un período de diez años. En general, se realizaron 176 procedimientos en esta cohorte y los pacientes informaron de menos dolor después del procedimiento en el 85% de los casos. La duración media de la respuesta fue de 26 meses, y el 60% de los pacientes presentaron mejoras sostenibles en sus niveles de dolor durante más de un año.
Por último, este escenario clínico se ve con suficiente frecuencia como para ganarse su propio apodo en el Hospital General de Massachusetts, donde se ha descrito como «síndrome del cálculo pequeño». En una revisión retrospectiva de los pacientes tratados allí con la extirpación ureteroscópica de cálculos pequeños no obstructivos (<4 mm) por motivos relacionados con el dolor crónico, 11/13 pacientes declararon estar libres de dolor después de la intervención y los otros dos observaron una respuesta parcial.
Lo que pienso
Aún no comprendemos completamente la explicación fisiológica del dolor en estos pacientes. Sin embargo, al igual que Hipócrates hace más de dos mil años, la observación clínica suele preceder a la comprensión científica. En este sentido, es injusto descartar la idea de que los cálculos pequeños no obstructivos puedan provocar un cólico renal legítimo.
Los avances fisiológicos en la comprensión de la señalización del dolor y la inflamación se están produciendo actualmente a un ritmo rápido y es probable que con el tiempo podamos descifrar mejor qué cálculos no obstructivos son realmente responsables de los síntomas. Sin embargo, hasta entonces, estas situaciones seguirán siendo una complejidad clínica habitual para los urólogos.
Por el momento, yo seguiría defendiendo la consideración de causas alternativas de dolor en estas situaciones, incluyendo la infección urinaria, la obstrucción y la malignidad. Una anamnesis cuidadosa es fundamental para descartar fuentes no urológicas, como patologías del sistema musculoesquelético, pulmonar, ginecológico y gastrointestinal. Otro elemento importante de la anamnesis es saber si el paciente ha expulsado un cálculo anteriormente y si los síntomas actuales son similares a esa experiencia.
Una vez descartadas otras explicaciones, ofrecer la extracción del cálculo es totalmente razonable. Esto no sólo tiene el potencial de mejorar el dolor, sino que también puede disminuir el riesgo de crecimiento de cálculos en el futuro o de expulsión espontánea en una fecha posterior. En estos casos, prefiero la ureteroscopia flexible con extracción de cálculos a la litotricia por ondas de choque. En primer lugar, la ureteroscopia maximiza la probabilidad de identificar y eliminar todos los cálculos, lo que es especialmente importante en caso de que el dolor persista después del procedimiento. En segundo lugar, con la ureteroscopia se puede inspeccionar el interior del riñón en alta definición, lo que tiene el potencial de ofrecer información que no está fácilmente disponible en las radiografías y las tomografías computarizadas, como los cálculos incrustados, las calcificaciones del tejido y otras patologías (Figura 4).

Figura 4 – Imágenes de alta definición obtenidas durante la endoscopia renal que demuestran el taponamiento tubular (cálculos incrustados en el riñón) (Cortesía: AE Evan, IMCD y BD plugs: Tienen un papel en la formación de cálculos).
Por último, es fundamental establecer expectativas realistas antes de la cirugía con respecto al control del dolor. Nuestra comprensión de este concepto está en evolución y la literatura publicada que sugiere una respuesta al tratamiento se limita a relativamente pocos pacientes. Sin embargo, como la ciencia y la historia nos han demostrado, el hecho de que no entendamos completamente la conexión no significa que no exista.