
¿Has tenido una infección de muela antes? Si es así, seguro que ya sabes lo mucho que duele. En estos casos, lo más aconsejable es acudir rápidamente al dentista general. Sobre todo, para paliar el sufrimiento y evitar complicaciones, que pueden resultar bastante graves. Por eso, es importante tratarla lo antes posible.
Este tipo de afección es bastante común, y para algunas personas, es algo recurrente. Por este motivo, en Dentaly.org queremos ponerte al día sobre todo lo relacionado con la infección de muelas.
En este artículo hablaremos sobre sus posibles causas, síntomas y tratamiento con antibióticos para la infección de muela. Además, te vamos a dar una serie de remedios caseros que pueden servirte de complemento a lo que te diga el dentista.
Y para acabar, te hemos dejado una sección con las preguntas más frecuentes que se suele hacer la gente con infección de muelas y encías. ¿Empezamos?
- ¿Qué es una infección de muela?
- ¿Cuales son las causas de la infección de muela?
- Infección de muela por caries
- Infección de muela por traumatismo
- Infección por enfermedad periodontal
- Infección de muela por pericoronaritis
- Tipos de infección de muela
- Infección localizada
- Infección difusa
- ¿Cuándo debo acudir al dentista?
- ¿El tratamiento con antibiótico es necesario siempre que haya una infección de muela?
- Tratamientos para la infección de muela localizada
- Tratamiento para la infección de muela difusa
- Remedios caseros para la infección de muela
- Complicaciones de una infección de muela
- Osteomielitis
- Sinusitis maxilar
- Celulitis facial
- Angina de Ludwing
- Endocarditis bacteriana
- Prevención de la infección de muela
- Preguntas frecuentes
- ¿Qué tomar para la infección de muela?
- ¿Cómo saber si tienes una infección de muela?
- ¿Se puede extraer una muela con infección o inflamación?
- ¿Cuánto dura una infección de muela?
- ¿Qué antibióticos son los más eficientes para tratar la infección de muela?
¿Qué es una infección de muela?
La infección de muela es una enfermedad causada por la invasión del interior de una muela por parte de bacterias procedentes del exterior. Para que comprendas bien este apartado, primero debes saber que el diente está formado por tres capas:
- Esmalte.
- Dentina.
- Pulpa.
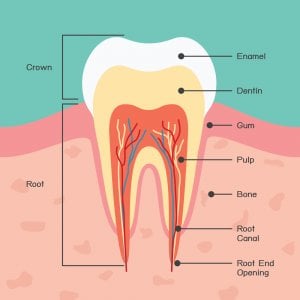
El esmalte es la capa externa, la que todos vemos. Es dura, resistente y protege los demás tejidos del diente. Debajo del esmalte se encuentra la dentina y en la capa inferior de la dentina, se encuentra la pulpa.
¿Sabías que la pulpa es la zona más sensible del diente? Está llena de vasos sanguíneos y terminaciones nerviosas. Es lo que comúnmente se conoce como»el nervio del diente».
Cuando las bacterias atraviesan el esmalte y la dentina, llegan a la pulpa produciendo una infección dental. La infección causa la acumulación de pus y la pulpa soporta más y más presión a medida que la infección avanza. Por esta razón, se produce ese dolor de muela tan intenso que nadie soporta.
En algunos casos, la infección se extiende hacia la zona apical del diente -punta de la raíz- y puede afectar los tejidos que rodean el diente, llegando incluso a la encía y el hueso de soporte.
¿Cuales son las causas de la infección de muela?
Las causas por las cuales las bacterias podrían llegar al interior de una muela son las siguientes:
Infección de muela por caries
La caries es la forma más común de infección dental. En un comienzo, la caries se encuentra en la superficie del esmalte. Pero si no se trata a tiempo la infección avanza destruyendo tejido sano. Poco a poco, se va haciendo más profunda. Al alcanzar la dentina ya es posible que sientas molestias y dolor.
Lamentablemente las personas no suelen prestarle demasiada atención ya que suele ser un dolor relativamente soportable o porque temen ir al dentista, lo que permite que la caries siga avanzando hasta alcanzar la pulpa causando una pulpitis. Una vez entra en contacto con la pulpa, se empieza a formar un absceso. El absceso dental es la acumulación de pus en el interior del diente.
Infección de muela por traumatismo
Un diente roto o fracturado permite la entrada de bacterias. Si alcanzan la pulpa se producirá una infección igual a la producida por la caries no tratada.
Infección por enfermedad periodontal
La gingivitis y la periodontitis pueden favorecer la infección de una muela. Sobre todo en la periodontitis avanzada a causa de la infección y deterioro del tejido de soporte del diente.
Infección de muela por pericoronaritis
La pericoronaritis se trata de un absceso que se forma en dientes que no han erupcionado completamente. Es más común en terceros molares.
Tipos de infección de muela
Los tipos de infección se clasifican según la gravedad de la misma. Tenemos dos tipos de infecciones dentarias:
Infección localizada
Es el tipo más leve. Se limita a la muela infectada y los tejidos que la rodean. Si se atiende rápidamente se puede evitar que la infección afecte a los tejidos de soporte del diente. En este caso solo la pulpa dental se ve comprometida.
Infección difusa
Es muy peligrosa ya que las bacterias que causan la infección alcanzan la circulación sanguínea y pueden llegar a cualquier parte del cuerpo. Causan una infección sistémica que puede afectar el corazón, cerebro u otros órganos vitales.
| Signos y síntomas de la infección de muela localizada | Signos y síntomas de la infección de muela difusa |
| Dolor de la muela infectada. | Fiebre |
| Dolor al morder. | Trismo: Mayor que en el caso de infecciones localizadas. |
| Trismo: Dificultad para abrir la boca. | Agrandamiento de la lengua. |
| Sangrado de la encía que rodea el diente infectado. | Problemas para hablar, tragar y respirar. |
| Sensibilidad al frío y al calor. | Taquicardia. |
| Inflamación de la encía. | Deshidratación. |
| Inflamación de la mandíbula si el diente está en la arcada inferior y de la mejilla si está en la superior. | Celulitis. |
| Presencia de pus. | Inflamación de los ganglios en cualquier parte del cuerpo. |
| Movilidad dental. | Las vías aéreas están peligrosamente comprometidas. |
| En algunos casos puede llegar a causar fiebre, dolor de garganta e inflamación de los ganglios del cuello. |
El punto positivo es que si recibes tratamiento lo antes posible no tendrás que pasar por todo esto. Los primeros síntomas que experimentarás será dolor, inflamación y probablemente sangrado, sensibilidad y trismus dental . Este es el mejor momento para acudir al dentista y recibir tratamiento profesional.
¿Cuándo debo acudir al dentista?
Una valoración profesional siempre es la mejor opción. Al sentir dolor en una muela, por muy leve que sea, ir al dentista siempre puede evitarnos un problema mayor. Pero es posible que la infección de muela se desarrolle sin llamar mucho la atención.
Por eso en muchos casos durante una cita de control en odontología general, el dentista puede detectar posibles problemas a futuro y así prevenirlos. Por eso es importante que vayas al dentista por lo menos cada seis meses. La odontología general es el primer contacto que un paciente tiene con el profesional y a partir de allí, el dentista puede enviarte a un especialista si lo considera necesario.
¿El tratamiento con antibiótico es necesario siempre que haya una infección de muela?

El uso de antibióticos depende del nivel de gravedad de la infección dental. Cuando hablamos de una infección localizada y que solo se ve afectada la pulpa, no necesitarás tirar de antibióticos. Eso sí: probablemente necesites analgésicos.
Tratamientos para la infección de muela localizada
En casos donde la infección solo afecta a la pulpa –se produce una pulpitis– el tratamiento es sencillo: si se trata de una pulpitis reversible solo se perfora el diente, se elimina el tejido infectado y se restaura la forma del diente. Cuando se trata a tiempo, el diente se recuperará completamente .

Cuando la pulpitis es irreversible, se necesita un tratamiento de conducto -endodoncia- para eliminar a pulpa necrótica y la posterior reconstrucción del diente.
Cuando la pulpitis no se trata, la infección se extiende por el foramen apical -el agujero en la punta de la raíz del diente- hasta formar un absceso.
Un absceso dental es la acumulación de material purulento -pus- y el tratamiento consiste en el drenaje quirúrgico. Además de drenar el absceso es posible que necesites un tratamiento de conducto, una apicectomía o incluso extraer el diente. Los abscesos dentales generalmente no necesitan tratamientos con antibióticos. Sin embargo, si el paciente manifiesta síntomas de infección difusa -como fiebre- sí te suministrarán antibióticos para evitar que la infección siga avanzando.
Tratamiento para la infección de muela difusa
Cuando hay signos y síntomas de una infección difusa o se sospecha de su existencia, el paciente debe ser atendido en un hospital. El profesional que debe atender estos casos es el cirujano maxilofacial, que también es dentista. El tratamiento principal es la terapia con antibióticos intravenosos y el drenaje quirúrgico del absceso.
La razón por la cual estos casos deben tratarse en un hospital es porque existe el riesgo de que el paciente desarrolle una celulitis, una meningitis, endocarditis bacteriana o muchas complicaciones que pueden llegar a ser mortales.
Remedios caseros para la infección de muela

Una infección de muela siempre debe ser atendida por un profesional. No hay forma de curarla en casa. Sin embargo, existen algunas recomendaciones que te pueden ayudar a disminuir el dolor y las molestias causadas por la infección, y que sirven de complemento:
- Enjuagues con agua salada.
- Diluir bicarbonato de sodio en agua y poner una bola de algodón empapada sobre la muela infectada.
- Masajéate las encías con aceite de menta.
- Pon cúrcuma sobre el diente infectado durante unos 15 minutos.
- Pon una bolsa de té negro sobre el diente afectado.
Para saber más sobre remedios naturales lee nuestro artículo sobre remedios caseros para el dolor de muela.
Complicaciones de una infección de muela
Las infecciones de muela no son para tomar a la ligera ya que pueden derivar en complicaciones bastante graves. Algunas son mortales y podrías terminar en la UCI. Por eso estamos insistiendo tanto en la importancia de acudir al dentista cuando la infección está comenzando.
Cuando ésta se extiende más allá de la muela y los tejidos que la rodean existe la posibilidad de que las bacterias entren al torrente sanguíneo y se convierta en una infección sistémica. Entre las complicaciones más comunes se encuentran:
Osteomielitis
La osteomielitis es una infección en el tejido óseo. Se produce una vez que las bacterias alcanzan el torrente sanguíneo. Aunque lo más frecuente es que se dé en el hueso cercano a la infección, cualquier hueso del cuerpo está expuesto. El paciente presenta fiebre y mucho dolor en el hueso infectado. El tratamiento es antibiótico.
Sinusitis maxilar
La sinusitis maxilar se caracteriza por ser muy dolorosa, aunque generalmente desaparece por su cuenta y no es grave. Si el médico lo considera necesario puede recetarte antibióticos.
Celulitis facial
La celulitis es la infección e inflamación de la piel y los tejidos blandos adyacentes. Se puede presentar en cualquier parte del cuerpo. Sin embargo, la celulitis en el rostro suele aparecer como consecuencia de una infección de muela. Una celulitis facial puede tener complicaciones mortales si no es tratada por especialistas. Principalmente por su cercanía al cerebro, que puede causar una meningitis.
La celulitis facial se caracteriza por edematización, tumefacción, dolor y calor en la zona. En algunas situaciones causa malestar general y fiebre muy alta.
Angina de Ludwing
Esta complicación es potencialmente fatal y requiere atención médica hospitalaria. Se produce cuando la infección de la muela se extiende hasta los tejidos de la base de la boca. Produce dolor debajo de la lengua y en el cuello. El aspecto más relevante es la edematización de los tejidos que puede causar dificultades para respirar. En ocasiones, los pacientes necesitarán un procedimiento para despejar sus vías respiratorias.
Te invitamos a leer nuestro artículo especializado en Angina de Ludwig.
Endocarditis bacteriana
La endocarditis es la inflamación del endocardio -capa interna del corazón- y se produce cuando las bacterias entran al torrente sanguíneo. Puede ser mortal, sobre todo para personas que ya padecen alguna enfermedad cardíaca. Aunque tiene diferentes causas, la más común es una infección dental o un procedimiento odontológico.
Prevención de la infección de muela

Como en casi todas las afecciones bucales, la principal forma de evitarla es a través de una buena higiene bucal. Además, son importantes las citas regulares con el dentista y la atención oportuna de otros problemas menores, como la atención, tratamiento y rehabilitación de los dientes con caries dental. el tratamiento de enfermedades periodontales y la atención odontológica en caso de lesiones o traumatismos.
Recuerda que debes cepillarte por lo menos 3 veces al día, usar enjuague e hilo dental, cambiar el cepillo dental cada 3 meses y visitar al dentista para la limpieza de rigor como mínimo una vez al año.
Preguntas frecuentes
¿Qué tomar para la infección de muela?
Los analgésicos y antiinflamatorios como el paracetamol e ibuprofeno te ayudarán a aliviar las molestias. Disminuyen el dolor y la inflamación. Aun así, debes visitar al dentista para que este te de las especificaciones necesarias: dosis, horarios y duración del tratamiento.
Te recordamos que automedicarse no es aconsejable. Siempre es recomendable tomar medicamentos bajo supervisión de un profesional de la salud.
¿Cómo saber si tienes una infección de muela?
El síntoma principal es un dolor constante en la muela que no desaparece completamente al tomar ni analgesicos ni anitinflamatorios. Si además, tienes otros síntomas como los que nombraremos a continuación, es hora de ir al dentista:
- Tienes la encía inflamada.
- Te duele la garganta.
- Te duele el oído.
- Tienes los ganglios del cuello inflamados.
- Tienes fiebre.
- Tienes malestar general.
¿Se puede extraer una muela con infección o inflamación?
Sí se puede. De hecho, se debe hacer cuando los tratamientos previos han fracasado. No existe ninguna contraindicación para extraer una muela cuando hay infección o inflamación. Aunque el dentista tiene el deber de conservar tus dientes naturales tanto como le sea posible. Por eso, la extracción suele ser la última alternativa de tratamiento.
Sin embargo, cuando los tratamientos previos como endodoncias, apicectomías, etc… han fracasado, la mejor opción para eliminar la infección es extraer el diente. Tu dentista te recetará medicamentos según sea el caso, es normal que despues de la extracción de una muela infectada debas tomar antibióticos por algunos días.
¿Cuánto dura una infección de muela?
La infección de muela dura hasta que se elimina la causa que lo origina. Por otro lado, los síntomas como el dolor de muela, podrían desaparecer o disminuir con el tiempo y el uso de medicamentos. Sin embargo, aunque los síntomas mejoren, la infección seguirá presente. Te recomendamos ir al dentista para una valoración profesional. El profesional identificará la causa y procederá a eliminarla. Es la única forma de curar una infección de muela antes de que cause problemas mayores.
¿Qué antibióticos son los más eficientes para tratar la infección de muela?
En cuanto al uso de antibióticos, debes saber y entender que este tipo de medicamentos es de uso delicado. NO DEBES AUTOMEDICARTE. Siempre deben usarse bajo prescripción médica. No siempre son necesarios pero en la mayoría de los casos tu dentista te recetará antibióticos para asegurarse de que la infección de muela no se expanda a otros tejidos.
Los antibióticos más eficientes para tratar la infección de muela son:
- Amoxicilina
- Eritromicina
- Clindamicina
- Metronidazol
Se usan en infecciones leves/moderadas. Todos se administran por vía oral. Tu dentista te indicará las dosis y la duración del tratamiento con antibióticos. Cada uno de estos medicamentos tiene sus propias indicaciones y contraindicaciones. Por lo tanto, es esencial que sean recetados por el personal sanitario.
Existen otros antibióticos que se usan en infecciones de muela severas, pero son de administración endovenosa e intramuscular y solo se usan si el dentista los considera necesarios.