Abstract
Las complicaciones como la fuga anastomótica (AL) después de procedimientos colorrectales se asocian con una morbilidad significativa. La AL subclínica puede ser engañosa debido al comportamiento clínico y, por tanto, plantea un dilema diagnóstico. En ocasiones, las investigaciones radiológicas son complementarias, pero pueden desviar la atención en la progresión del diagnóstico. Presentamos un caso de AL subclínica en el que un diagnóstico casi erróneo condujo a resultados desfavorables. En pacientes susceptibles, los resultados del diagnóstico deben interpretarse con precaución en el contexto del escenario clínico. Los cirujanos y radiólogos deben estar bien familiarizados con las diferentes presentaciones de las complicaciones postoperatorias después de la cirugía gastrointestinal inferior y sus manifestaciones en las imágenes.
Palabras clave
fuga anastomótica, fuga subclínica, enema de contraste
Introducción
Los procedimientos colo-rectales constituyen una parte importante de la cirugía general. A pesar de todos los avances y de la precisión de la técnica quirúrgica, las complicaciones, incluida la fuga anastomótica (AL), causan una morbilidad y mortalidad significativas . Una fuga local o confinada se presenta sin síntomas alarmantes, por lo que se denomina fuga anastomótica subclínica. La tomografía computarizada (TC) del abdomen se ha convertido en el método de elección para evaluar las complicaciones posquirúrgicas. Aunque su superioridad en estos casos está más que demostrada, no son infrecuentes los errores humanos en los informes que conducen a resultados inferiores. La confianza en la imagen como herramienta diagnóstica para reemplazar el juicio clínico (debido al impacto médico-legal), se ha convertido en un tema de preocupación.
Presentación del caso
Un hombre de 82 años ingresó en la unidad médica por un letargo inusual. Fue sometido a una resección anterior asistida por laparoscopia con una ileostomía de cobertura por un adenocarcinoma de recto medio hace seis semanas. La anastomosis se realizó con una grapadora circular de 30 mm. Durante la presentación actual, se quejó de un aumento de la salida del estoma y de un cansancio inusual. La exploración física no presentaba ninguna anomalía. Las pruebas hematológicas rutinarias mostraron una relación urea/creatinina elevada y anomalías en los electrolitos. Se inició el tratamiento de las anomalías de volumen y electrolitos.
Posteriormente, la salida del estoma disminuyó gradualmente y la paciente empezó a quejarse de dolor abdominal y vómitos. El equipo quirúrgico se involucró en este punto de la atención. Las radiografías abdominales demostraron dilatación de las asas del intestino delgado y múltiples niveles de líquido aéreo. El TAC de abdomen mostró asas de intestino delgado dilatadas. La anastomosis colorrectal estaba intacta sin evidencia de fuga. El diagnóstico diferencial fue obstrucción intestinal adhesiva o íleo secundario a anomalías electrolíticas. Se inició la descompresión nasogástrica y la reanimación con líquidos. Anticipando una recuperación retardada en el contexto de adherencias y cirugía previa, se inició nutrición parenteral. Inicialmente los rasgos obstructivos mejoraron después de 48 horas con el retorno de la función del estoma.
Sin embargo, al reintroducir los fluidos orales claros, el paciente desarrolló dolor recurrente y vómitos biliosos. Se administró un contraste hidrosoluble a través de una sonda nasogástrica (NGT) para lograr resultados diagnósticos y terapéuticos. El estudio informó de una obstrucción del intestino delgado proximal al lugar de la ileostomía y el radiólogo aconsejó la administración de contraste a través de la ileostomía para su confirmación. Se insertó un catéter de Foley a través del estoma y se envió al paciente al departamento de imagen para repetir la exploración. Inesperadamente, el informe sugirió extravasaciones de contraste en la cavidad peritoneal y en el neumoperitoneo. Se sugirió como posible causa una perforación en el sitio de la ileostomía, tal vez debido al catéter.
Considerando la perforación de la ileostomía, se tomó la decisión de realizar una laparotomía de emergencia. Como era la sexta semana desde el procedimiento primario, se realizó un enema con contraste soluble en agua para comprobar la integridad de la anastomosis antes de una posible resección o reversión de la ileostomía si era necesario. Se informó de que la anastomosis colorrectal estaba intacta con una buena distensión rectal. La acumulación de contraste libre en la pelvis se asumió como un derrame de la perforación de la ileostomía en la instancia anterior (flecha de la Figura 1).
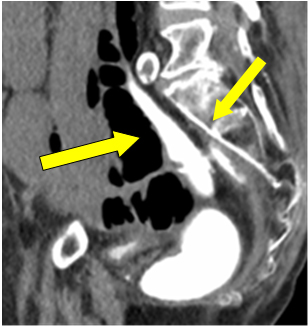
Figura 1: Extravasación de contraste en la pelvis.
Se realizó una laparotomía en la línea media. Sorprendentemente no se visualizó ninguna perforación macroscópica. Los hallazgos incluían una cantidad moderada de fluidos hemáticos con pocas adherencias fibrinosas sin bandas obstructivas. Se observaron asas de intestino delgado adheridas de calibre normal en la pelvis. El cirujano no las alteró (no hay fuga anastomótica en las imágenes). Se realizó una adhesiolisis del intestino delgado restante y se invirtió la ileostomía.
El paciente fue trasladado a la unidad de alta dependencia y fue observado de cerca. Permaneció estable hasta el quinto día postoperatorio, cuando empezó a delirar y desarrolló una fibrilación auricular rápida. Se observó que la herida de laparotomía estaba dehiscente. Dada la complejidad de la historia quirúrgica, se justificó la repetición de la tomografía computarizada para obtener una hoja de ruta. Se observó un extenso neumoperitoneo y alrededor de 200 ml de acumulación de borde en el canal paracólico izquierdo. El paciente fue llevado de nuevo a la sala de operaciones de emergencia donde se realizó una reexploración. Al abrir el abdomen, se observó una peritonitis feculenta con un gran defecto en la anastomosis colorrectal oculto por adherencias del intestino delgado en el lugar. Se retiró la anastomosis y se creó un estoma sigmoide final con cierre del muñón rectal.
El paciente tuvo una convalecencia lenta y fue trasladado a un centro de rehabilitación. Finalmente fue dado de alta a su domicilio tras pasar 14 días en cuidados transitorios.
Discusión
La AL sigue siendo la principal causa de morbilidad y mortalidad en la cirugía colorrectal. Si no se identifica rápidamente y se trata adecuadamente, la tasa de mortalidad puede ser de hasta el 50% . Un estoma defectuoso puede no garantizar la integridad de la anastomosis gastrointestinal inferior.
En la literatura se han descrito diferentes términos y grados de anastomosis. El tratamiento clínico depende del lugar anatómico, el grado de la fuga y la gravedad de los síntomas . Las características subliminales de las fugas confinadas suelen llevar a la confusión en el diagnóstico. Un alto índice de sospecha y una detección precoz son la clave para un tratamiento clínico rápido. Si no se hace así, se producirá un deterioro clínico y una mayor carga para la economía del sistema sanitario.
La tomografía computarizada es la investigación más fácilmente disponible para las complicaciones intestinales postoperatorias. Ciertas características radiológicas de fuga como el aire peri anastomótico, el líquido o la combinación de ambos pueden estar presentes con poca frecuencia. Sin embargo, su eficacia diagnóstica en la AL del intestino inferior no está bien establecida. La interpretación de las imágenes puede ser confusa debido a los cambios postoperatorios y a otros factores de confusión como el neumoperitoneo residual, la cicatrización o el encallamiento inflamatorio de los tejidos blandos pre-sacros. El tamaño y la extensión de la fuga es otro factor importante a tener en cuenta.
El enema con contraste no sólo demuestra la tasa y la extensión de la fuga, sino que también ayuda a diagnosticar fenómenos como las colecciones pre-sacras. Su papel como estudio de rutina antes de la reversión del estoma de derivación es todavía cuestionable, especialmente en pacientes clínicamente insospechados. Sin embargo, los estudios han demostrado la superioridad del enema de contraste hidrosoluble en la detección de fugas en las anastomosis distales cuando se utilizan ambas modalidades.
Varios estudios también han informado de tasas de falsos negativos del 35% al 49% para las imágenes radiológicas de sospecha de fugas anastomóticas .
En situaciones difíciles, se debe confiar en el juicio clínico en lugar de guiarse sólo por las imágenes, ya que una exploración negativa no es una respuesta definitiva si la sospecha clínica no se trata adecuadamente.
En este escenario la obstrucción intestinal era una pista falsa (probable íleo en curso debido a sepsis subclínica). Durante la primera exploración, no se encontró ninguna fuga macroscópica en la ileostomía. La histología del espécimen resecado no mostró ninguna lesión de la mucosa. Sin embargo, un desgarro seroso sugería que el catéter atravesaba un tracto subseroso antes de entrar en el peritoneo. Se realizó un análisis retrospectivo de las imágenes con el departamento de radiología. En una de las películas, se encontró la punta del catéter atravesando el plano subcutáneo (Figura 2). Esto explica el contraste libre en la cavidad peritoneal, más que la perforación luminal real de la ileostomía. La suposición sobre el origen del contraste contribuyó al enigma del diagnóstico.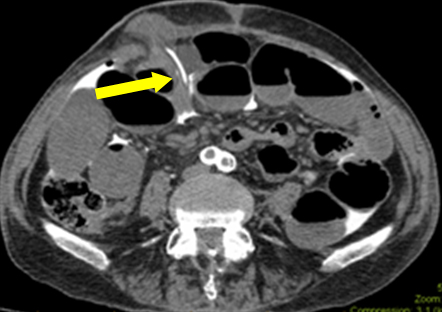
Figura 2: Imagen axial que muestra la punta del catéter entrando desde el plano subcutáneo a la cavidad peritoneal
Aunque trivial, pero la fuga y acumulación de contraste cerca del sitio anastomótico en el enema fue un hallazgo significativo. Desgraciadamente, se atribuyó a la parte de extravasaciones anteriores a través de la perforación del estoma.
El paciente había sido operado recientemente de un tumor maligno y, debido a la mala nutrición y a la obstrucción intestinal en curso, la curación de la anastomosis ya estaba en peligro. Esto se suma a la susceptibilidad de fuga, lo que refuerza la necesidad de un alto índice de sospecha en esta situación clínica.
Debido a la resección anterior baja anterior, las asas del intestino delgado estaban adheridas en la pelvis confinando la AL inicialmente menor, por lo que faltaban las características clínicas clásicas. Una vez que se invirtió la ileostomía y la derivación fecal ya no estaba presente para proteger la integridad de la anastomosis, el tamaño de la fuga progresó y condujo a un deterioro con peritonitis y dehiscencia abdominal.
Los errores de diagnóstico pueden ocurrir en cualquier campo de la medicina. Es necesario tener precaución al interpretar los resultados de los estudios en el fondo de la perspicacia clínica . Podemos reducir este tipo de incidencias mediante la comprobación rutinaria de las exploraciones antes de los procedimientos y también se puede establecer un banco de casos futuros mediante una retroalimentación constructiva regular para las imágenes que difieren de los hallazgos operativos.
Los pacientes con enfermedad neoplásica, asociada a otras comorbilidades y a un estado nutricional comprometido, son muy susceptibles de sufrir una alteración en la curación de una anastomosis intestinal. Deben considerarse vulnerables a la anastomosis subclínica, especialmente cuando los signos clásicos de fuga están ausentes. La radiología postoperatoria debe interpretarse con cautela en este caso y la intervención quirúrgica puede servir como mejor modo de diagnóstico y, por lo tanto, también terapéutico.
Además, el aprendizaje de la radiología quirúrgica es de suma importancia para los cirujanos y la retroalimentación regular a los radiólogos puede ayudar a identificar nuevas presentaciones de complicaciones postoperatorias después de la cirugía colorrectal.
- Trencheva K, Morrissey KP, Wells M, Mancuso CA, Lee SW, et al. (2013) Identificación de predictores importantes para la fuga anastomótica después de la resección de colon y recto: estudio prospectivo en 616 pacientes. Ann Surg 257: 108-113.
- Lim M, Akhtar S, Sasapu K, Harris K, Burke D, et al. (2006) Fugas clínicas y subclínicas tras anastomosis colorrectal baja: un estudio clínico y radiológico. Dis Colon Rectum 49: 1611-1619.
- Bruce J, Krukowski ZH, Al-Khairy G, Russell EM, Park KG (2001) Systematic review of the definition and measurement of anastomotic leak after gastrointestinal surgery. Br J surg 88: 1157-1168.
- Guillem JG, Cohen AM (1999) Current issues in colorectal cancer surgery. Semin Oncol 26: 505-513.
- Leester B, Asztalos I, Polnyib C (2002) Septic complications after low anterior rectal resection–is diverting stoma still justified? Acta Chir Iugosl 49: 67-71.
- Power N, Atri M, Ryan S, Haddad R, Smith A (2007) CT assessment of anastomotic bowel leak. Clin Radiol 62: 37-42.
- Nicksa GA, Dring RV, Johnson KH, Sardella WV, Vignati PV, et al. (2007) Fugas anastomóticas: ¿cuál es el mejor estudio de diagnóstico por imagen? Dis Colon Rectum 50: 197-203.
- Kalady MF, Mantyh CR, Petrofski J, Ludwig KA (2008) Imágenes de contraste de rutina de la anastomosis pélvica baja antes del cierre de la ileostomía disfuncional: ¿es necesario? J Gastrointest Surg 12: 1227-1231.
- Khair G, Alhamarneh O, Avery J, Cast J, Gunn J, et al. (2007) Routine use of gastrograffin enema prior to the reversal of a loop ileostomy. Dig Surg 24: 338-341.
- Akyol AM, McGregor JR, Galloway DJ, George WD (1992) Early postoperative contrast radiology in the assessment of colorectal anastomotic integrity. Int J Colorectal Dis 7: 141-143.
- Goligher JC, Graham NG, De Dombal FT (1970) Anastomotic dehiscence after anterior resection of rectum and sigmoid. Br J Surg 57: 109-118.
- Haynes IG, Goldman M, Silverman SH, Alexander-Williams J, Keighley MR (1986) The Water-soluble contrast enema after colonic anastomosis. Br J Surg 69: 714-717.
- Khoury W, Ben-Yehuda A, Ben-Haim M, Klausner JM, Szold O (2009) Abdominal computed tomography for diagnosing postoperative lower gastrointestinal tract leaks. J Gastrointest Surg 13: 1454-1458.
- Doeksen A, Tanis PJ, Wüst AF, Vrouenraets BC, van Lanschot JJ, et al. (2008) Radiological evaluation of colorectal anastomoses. Int J Colorectal Dis 23: 863-868.