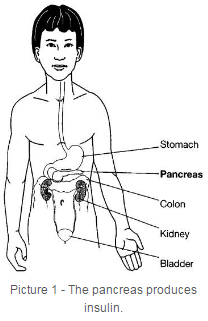
インスリン依存性糖尿病(IDDM)は、1型糖尿病としても知られ、通常15歳以前に始まりますが、成人でも発生することがあります。 糖尿病は、胃の裏側にある膵臓(すいぞう)が侵されます(写真1)。 膵臓の特別な細胞(β細胞)は、インスリンと呼ばれるホルモンを産生する。
体は何百万もの細胞から構成されている。 すべての細胞は、エネルギーとして食べたものからグルコース(糖分)を必要とします。 ガソリンがなければ車が走れないように、体もブドウ糖がなければ働けません。 インスリンは、ブドウ糖を細胞内に入れるための「鍵」です。 この鍵がないと、ブドウ糖は血流にとどまり、細胞はそれをエネルギーとして使うことができません。 代わりに、グルコースは血液中に蓄積され、尿にこぼれてしまうのです。 1型糖尿病を発症すると、膵臓でインスリンが作られなくなります。
1型糖尿病で起こること
糖尿病の原因はわかっていません。 専門家の中には、糖尿病は遺伝する(家族内で起こる)と考えている人もいますが、遺伝についてははっきりと解明されていません。 糖尿病は必ずしも家族に遺伝するわけではありません。 体はインスリンを生産する細胞を外来細胞と勘違いします。 そして、体はこれらの細胞を破壊します。 これを自己免疫過程と呼びます。
糖尿病に関する重要な事実
1型糖尿病は治りませんが、インスリン注射、血糖値測定、食事、運動により、コントロールできるようになります。
糖尿病は伝染しません。
約1460万人のアメリカ人が糖尿病です。
糖尿病患者の約10人に1人は1型糖尿病です。
もう一つのタイプは2型、非インシュリン依存症糖尿病(NIDDM)です。 2型糖尿病は1型よりも一般的です。 糖尿病患者10人のうち約9人が2型です。 2型糖尿病は、以前は成人に多くみられましたが、最近では子供にも多くみられるようになってきています。 肥満と関連しています。 NIDDMは通常40歳以降に発症します。 2型糖尿病の人は通常、自分で十分な量のインスリンを分泌していますが、体がそのインスリンをうまく使うことができません。 2型は減量、インスリンや内服薬でコントロールすることができます。
糖尿病の兆候
1型は通常突然発症することが多いです。
Early Signs of Type 1 DM Are(写真2)。
- 体重が減る、または増えても体重が増えない
- いつもより喉が渇く
- 夜尿症(おねしょ)
- 頻尿
- いつもより尿量が多い
- いつも疲れている
糖尿病の後期の兆候は、以下。
- 皮膚や口が乾燥する
- 息苦しい
- 尿糖やアセトンが陽性になる
- 血糖値が非常に高い(126mg/dL以上)
- 食欲不振
- 息に「フルーティ」なにおいがする
- 胃が痛い
。
尿にブドウ糖(糖)が出る原因
腎臓は血液から老廃物と過剰な水分をろ過しています。 血液中のブドウ糖が正常値を超えると、腎臓はそれをすべて保持することができなくなります。 そして、ブドウ糖は尿に現れます。 尿中のブドウ糖によって、尿の回数と量が増えます。 この増加により、喉が渇きやすくなります。
尿中のアセトン(ケトン)の原因
インスリンの不足により体がグルコースを使用できなくなると、体はエネルギーとして脂肪を使用します。 これが体重減少の原因です。 大量の脂肪があまりに早く分解されると、アセトン(ケトン体)が生成されます。 アセトンは血液中に蓄積され、尿中に “こぼれる “のです。 血中のケトン酸が多すぎると、ケトアシドーシスになることがあります。 (「ヘルプハンド:糖尿病:ケトアシドーシス」HH-I-23参照)
ハネムーン期
糖尿病とわかって治療を開始すると、まもなくインスリンの必要性がかなり少なくなることがあります。 これは、インスリンを作る膵臓の細胞がまだ完全に破壊されていないためです。 インスリンを作る膵臓の細胞はまだ完全に破壊されていないので、少量のインスリンを作り始めています。 私たちはこれを「ハネムーン期」と呼んでいます。 ハネムーン期が発生する場合、診断後すぐに始まり、2週間から2年間続きます。 この間も少量のインスリンを摂取し続ける必要があります。 ハネムーン期が終わると、膵臓からインスリンが出なくなるので、インスリンを増やす必要があります。
治療
糖尿病をコントロールするには、インスリンと食事と運動のバランスが必要です(写真3)。
インスリン
インスリンは実験室で化学的プロセスで作られます。 このような場合、「痒いところに手が届く」という言葉があります。 あなたの医師は、あなたのために最適である種類を処方します。 あなたは毎日インスリンの複数のショットを必要とします。 注射で投与されます。 あなたの看護師は、インスリン注射を与える方法をあなたとあなたの両親に教えます。
食事計画
あなたの体は成長し、エネルギーを生産し、あなたの血糖のバランスを保つのに役立つ食品を必要とします。 栄養士は、あなたの年齢、性別、および活動レベルに基づいて食事計画を立てるお手伝いをします。 糖尿病看護教育者または管理栄養士に、どのようにしてすべての食品群を含むようにするか、どのようにして炭水化物を数えるようにするかについて尋ねると、柔軟な食事計画を立てることができます。
管理栄養士は、あなたとあなたの両親に食事計画について指導します。 運動は、インスリンの体内への吸収と利用の仕方を改善する。 そして、通常、血糖値を下げさせます。 毎日の計画に運動を取り入れましょう。
モニタリング
糖尿病のモニタリングとは、糖尿病がコントロールされているかどうかを確認することです。 これは、あなたとあなたの両親が、治療計画がうまくいっているかどうかを知るのに役立ちます。 血糖値や尿中ケトン体の測り方を、ご本人やご家族にお教えします。 血液検査は、糖尿病がコントロールされているかどうかを確認する方法の一つです。 血糖値を記録するための日誌やFAXのログシートの使い方を学びます。 医師は、過去3ヶ月間の平均的なグルコース値を測定する血液検査を行うよう検査機関に指示します。 この検査はグリコシル化ヘモグロビン、またはヘモグロビンA1-Cと呼ばれ、通常3〜4ヶ月に1度行われます。 毎日のモニタリングについては、看護師教育担当者または医師が詳しく説明します。 ヘルピングハンドを参照してください。 糖尿病」を参照してください。 血糖値の自己測定、HH-I-22を参照してください。 ヘモグロビンA1-Cが7%未満であれば、合併症の発生を防ぐことができます。
教育
糖尿病に関する教育、毎日の食事や運動、インシュリン、体の正しいケアは、糖尿病をコントロールして通常の日常生活を続けるために必要なものばかりです。 主治医、看護師、栄養士、その他医療関係者が、糖尿病に関するあらゆることを教えてくれます。
何か疑問があれば、必ず主治医や看護師に質問してください。 インスリン依存性糖尿病(Ⅰ型)(PDF)