医療管理
循環器内科や呼吸器内科など多くの領域の医学の進歩により、21世紀のデュシェンヌ型筋ジストロフィー(DMD)患者は、以前より長く、しばしば成人まで生きるようになってきています。 DMDの治療には、患者さんの機能と生活の質を最大限に高めるために必要な複数の専門的評価と介入を調整する集学的治療が必要です。
利用できる治療法を用いることで、快適さと機能の維持、延命が可能になるのです。 MDAケアセンターの医師は、DMDの患者さんが必要とするすべての医療および支援に関する個別のケアプランの作成をお手伝いしています。 合併症の回避や迅速な治療のために,外科医が患者さんのDMDについて知っておくことは重要です。 1,2
装具、立ち上がり補助具、車椅子
装具とは、足首や足を支えるもので、膝上まで伸ばすこともあります。 足首-足部装具(AFO)は、足が下を向かないようにし、子供が寝ている間にアキレス腱を伸ばしたままにするために、夜間着用するよう処方されることがあります。
体重負荷が最小限でも、毎日数時間立つことは、より良い循環、より健康な骨、およびまっすぐな脊椎を推進します。 立位歩行器や立位フレームは、DMDの人が立つのを助けることができます。 4057>
DMDでは遅かれ早かれ車椅子が必要になり、通常12歳くらいまでに車椅子が必要になります。 足の骨折などの怪我がない限り、車いすの使用は通常、徐々に始まります。
子どもや親は車椅子を障害の象徴として恐れるかもしれませんが、ほとんどの人は車椅子を使い始めると、補助なしで歩こうとしたときよりも、実際に動きやすく、元気で、自立していることに気づきます。 最も簡単なものは、車椅子の乗り降りを補助するためのトランスファーボードである。 また、機械式リフト、シャワーチェア、電子ベッドなども有効です。
- Putting Your Best Foot Forward
- Stand Up and Go with Mobile Standers and Standing Wheelchairs
Cardiac care
The American Academy of PediatricsはDMD患者さんに幼児期から少なくとも隔年で10歳までは専門医による心臓評価(心電図、非侵襲画像診断を含む)をしてもらうように勧告をしています。 その後、毎年、あるいは体液貯留や息切れなどの心臓の弱さを示す症状が現れたときに、評価を行う必要があります。1
DMDの女性保因者は、心筋症を発症するリスクが平均より高くなります。 女性のDMD保因者は,思春期後期または成人期初期に,あるいは症状が出た場合はより早く,完全な心臓評価を受けることが推奨される。 4057>
アンジオテンシン変換酵素(ACE)阻害薬、アンジオテンシン受容体拮抗薬(ARB)、β遮断薬による治療は、心エコー図(心臓の超音波画像)で異常が現れたらすぐに、症状が現れる前に開始すれば、DMDの心筋低下の過程を遅らせることができます。 コルチコステロイドが心筋症の発症を遅らせることを示唆するデータもあります。 ミネラルコルチコイド受容体拮抗薬のエプレレノンは、心機能の低下を抑制する効果があるという証拠がいくつかありますが、これらの所見を確認するためにはさらなる研究が必要です3。
こちらもご覧ください。
- Doctors Talk Heart to Heart (MDA主催の会議で小児循環器医やその他の専門家がDMDやベッカー型筋ジストロフィーにおける心臓について情報交換や計画研究を行った )
- Revising Cardiac Care in Muscular Dystrophies
Contractures
体をできるだけ柔軟に、まっすぐに、動けるようにしておけばDMDの影響はかなり少なくすることができる。
筋肉が衰えると、筋ジストロフィーの人は、しばしば拘縮と呼ばれる関節の固定を起こします。 治療しなければ、これらは重症化し、不快感を引き起こし、可動性と柔軟性を制限することになります。 拘縮は膝、腰、足、肘、手首、および指に影響を与える可能性があります。
しかし、拘縮を最小限に抑え、延期する方法はたくさんあります。 定期的に行う可動域訓練は、腱が早期に短縮しないようにすることで、拘縮を遅らせるのに役立ちます。
下肢のブレースも、四肢の伸縮と柔軟性を維持するのに役立ち、拘縮の発生を遅らせることができます。 足首などの拘縮を治療するために、まだ歩いているうちに、踵の緒の手術とも呼ばれる腱の解放術が行われることが多いようです。
食事と栄養
DMDでは、特別な食事制限や添加物は効果がないとされています。 ほとんどの医師は、成長期の男の子と同じような食生活を勧めていますが、少し手を加えているようです。 しかし、乳製品やカルシウムを多く含む食品、サプリメント、日光浴などの形で、食事からカルシウムとビタミンDを摂取することを勧める人もいます。 状況や治療経路(グルココルチコイドなど)によっては、栄養失調や体重のアンバランスを起こす危険性があります。 4
電動車椅子を使用している、プレドニゾンを服用している、またはあまり活動的でない少年にとっては、過度の体重増加が問題となることがある。 このような少年には、体重を減らすために、おそらくカロリー摂取をある程度制限すべきである。 肥満は、すでに弱っている骨格筋や心臓に大きな負担をかけます。
動かないことと腹筋が弱いことが重なると、ひどい便秘になることがあるので、食事は新鮮な果物や野菜を中心に、水分と繊維質を多く摂るようにします。 また、DMDの患者さんは嚥下障害(飲み込みにくさ)を発症することがあります。 4057>
体重減少、脱水、栄養失調、誤嚥、中等度または重度の嚥下障害がある場合は、胃瘻造設(胃に直接挿入する栄養チューブ)が必要になることがあります。 プレドニンを服用している患者および心臓に問題のある患者は、ナトリウム制限食を必要とする場合がある。
また、
- 副腎皮質ホルモン投与中の栄養に関する考察(食事計画のガイドおよび推奨される食事の選択肢を含む)
運動
運動は骨格筋を増強し、心血管システムを健康に保ち、気分をよくするのに効果的である。 しかし、筋ジストロフィーでは、運動のしすぎは筋肉を損傷する可能性があります。 どの程度の運動が最適かについては、医師に相談してください。 4057>
多くの専門家が、過度のストレスを与えずに筋肉をできるだけ引き締める良い方法として、水泳や水中運動(アクアティックセラピー)を勧めています。
認知・行動障害
学習障害が疑われるDMDの子どもたちは、学校の特別教育課やMDAケアセンターから紹介された医療機関で、発達障害や小児神経心理学者に評価してもらうことができます。 DMDは、自閉症スペクトラム、注意欠陥多動性障害、不安障害、うつ病の割合が高く、適切な医学的管理が必要な場合もあります。
薬
心臓の負担を減らす薬がDMDに処方されることがあります(「心臓治療」参照)
コルチコステロイドというグループの薬が、DMDの進行を遅くする効果があることが分かっており、薬理療法の中心的な存在になっています。 4
副腎皮質ホルモンのプレドニゾンとデフラザコートはDMDの治療に有益であるため、小児は実質的な身体機能の低下前にこれらの薬物の投与を開始する必要があります。 2017年2月9日にFDAは、プレドニゾンのオキサゾリン誘導体であるデフラザコート(商品名エムフラザ)をDMDの治療薬として承認しました。 プレドニン1mgの効力は、デフラザコート1.3mgとほぼ同等です。 詳細は、FDA Approves Emflaza for Treatment of Duchenne Muscular Dystrophyをご参照ください。
DMDにおけるこれらすべての薬剤のいくつかの研究では、強度の有意な増加(プレドニゾンで11% vs. プラセボ)を示しました。 この筋力増加は、治療3ヶ月後に最大となり、18ヶ月間維持された。また、時間筋機能(階段を4段上るのにかかる時間など、プレドニゾンはプラセボより43%速い)と肺機能の改善の証拠もあった。 副腎皮質ステロイドは、脊柱側弯症のリスクを減らし、歩行の喪失を遅らせる効果もあります。 3 つの研究では、副腎皮質ステロイド治療が生存率の向上と関連していることが明らかにされました。 しかし、4番目の研究では、生存率の向上との明確な関連は示されなかった。5,6,7,8
肺機能も、プラセボに対してプレドニゾン治療で改善することが示されている。 9
グルココルチコイドは、DMD患者における側弯症の発症を遅らせ、側弯症矯正のための手術の必要性を減少させる可能性がある。 側弯症の発症リスクは、デフラザコートを毎日投与されている患者とプラセボの間で有意に低い可能性があり、脊椎手術の必要性もデフラザコートを投与されている患者で有意に減少している。 10 DMDのグルココルチコイド治療が生存率を向上させるという証拠がいくつかありますが、他の証拠では生存率とグルココルチコイド治療との間に関連はないとされています12。
副腎皮質ステロイドの慢性的な使用はDMDの標準治療の一部であるが,こうした治療は体重増加,低身長,にきび,行動変化,骨粗しょう症,長骨・椎体圧迫骨折などの副作用につながる可能性がある。 副腎皮質ステロイド治療を受けている患者は無症状である可能性があるため、定期的に脊椎の画像診断を行い、経過を観察することが適切である。 脊椎や長骨の骨折を起こした子どもは、小児内分泌学者や骨の専門家に紹介すべきである。
コルチコステロイドの急速な中止は、生命を脅かす合併症を引き起こす可能性がある。 PJ Nicholoff Steroid Protocolは、長期治療後のコルチコステロイドからの離脱を導くものである
2016年9月に、米国食品医薬品局(FDA)は、エクソン51スキップに適応するジストロフィン遺伝子の変異を有する患者においてジストロフィンを増加することが示されている、エクソンスキップ薬エテプリルセンの加速承認を付与した。
アタリュレン(別名:PTC124)は、ナンセンス変異による遺伝子欠損の治療薬として開発中の経口投与薬で、ナンセンス変異のバイパスと機能するタンパク質の生産への翻訳プロセスの継続を可能にし、いくつかの研究で実証されている。 このアプローチは、ナンセンス(停止)変異を保有するDMD/BMD患者の推定10%から15%に恩恵をもたらす可能性があります。 アタリュレンは、欧州連合および英国において、ナンセンス変異に起因する2歳以上のDMD患者の治療薬として承認されています。
アタリュレンの最も一般的な副作用は嘔吐です。 その他、食欲減退、体重減少、頭痛、高血圧、咳、鼻出血、吐き気、上腹部痛、鼓腸、腹部不快感、便秘、発疹、四肢痛、筋骨格系胸痛、血尿、不随意排尿、発熱などがあります。
2019年12月、エクソン53というDNAの一部を標的とする「エクソンスキッピング」薬であるVyondys 53が、エクソン53スキップという治療戦略に適合するDMD遺伝子の変異が確認された人の治療にFDAの承認を受け、最大でDMD患者の8%に効果が期待できることが明らかになりました。 詳しくは、https://www.mda.org/press-releases/mda-celebrates-fda-approval-vyondys-53-treatment-dmd-amenable-exon-53-skipping.
2020年8月、エクソン53と呼ばれるDNAの一部を標的とする「エクソンスキッピング」薬であるViltepsoが、エクソン53スキップという治療戦略に従えるDMD遺伝子の変異が確認された個人の治療薬としてFDAにより承認され、DMD患者の最大8%を支援する可能性があるとされた。 詳しくは、https://strongly.mda.org/fda-approves-ns-pharmas-viltepso-for-treatment-of-dmd-amenable-to-exon-53-skipping
予防接種
DMDの子どもは米国疾病対策予防センターが推奨するすべての予防接種を受ける必要があります。 ワクチンの中には、毎日大量にコルチコステロイドを投与されているDMDの患者さんには禁忌のものもありますので、グルココルチコイド治療の開始前に接種してください。
理学療法・作業療法
理学療法は通常DMDの治療の一部です。 MDAケアセンターの医師は、徹底的な評価と推奨のために理学療法士を紹介します。 理学療法の主な目的は、関節の動きをよくし、拘縮や側弯を防ぐことです。
理学療法では、可動性と、可能であれば大きな筋肉群の強化を重視しますが、作業療法は特定の活動や機能に焦点を当てます。 作業療法は、着替えやコンピューターの使用など、仕事、レクリエーション、または日常生活における作業を支援することができる。
呼吸ケア
呼吸を助ける筋肉が弱くなると、咳補助装置を使うか、介護者の助けを借りて手動で咳を補助して、気管支系に分泌物がない状態にする必要があります。 必要な情報については、呼吸療法士や呼吸器専門医に相談することができます。 ある時点では、肺への十分な空気の出入りを助けるために、補助換気が必要になることがある。
補助換気を使用する最初のステップは、通常、非侵襲的装置、つまり外科的処置を必要としないものである。 マスク、ノーズピース、マウスピースを通して、加圧された空気を受け取ります。 非侵襲的換気は、通常、睡眠中のみ必要です。
24時間換気サポートが必要になった場合は、非侵襲的換気に精通した医師のもとで、フルタイムで使用することが可能です。 気管切開と呼ばれる手術を行い、気管(気の管)に直接空気を送り込むのです。
詳しくは、
- 気管切開を受けるをご覧ください。
- The Great Trach Escape: Is it for You? (
脊椎湾曲症
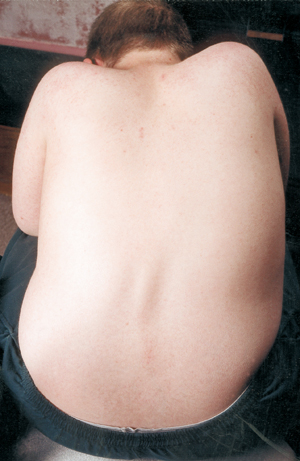 DMDの若い男性では、脊椎が徐々に湾曲した形に引っ張られることがあります。 脊柱は左右に曲がったり(脊柱側弯症)、前に出て猫背のようになったり(後弯症)します。
DMDの若い男性では、脊椎が徐々に湾曲した形に引っ張られることがあります。 脊柱は左右に曲がったり(脊柱側弯症)、前に出て猫背のようになったり(後弯症)します。
重度の側湾症は、座ること、眠ること、および呼吸さえも妨げることがあるので、それを防ぐようにするために対策を講じるべきである。
脊椎矯正手術では、フック付きの金属棒を脊椎に挿入します。
DMDの若年者に対する手術は、通常思春期に行われます。
ケアの基準
2010年の「Centers for Disease Control (CDC) Care Considerations for Duchenne muscular dystrophy」への更新が2018年に発表されました。
- デュシェンヌ型筋ジストロフィーの診断と管理その1:診断と神経筋、リハビリテーション、内分泌、消化器・栄養管理
- デュシェンヌ型筋ジストロフィーの診断と管理その2:診断、リハビリテーション、内分泌、消化器・栄養管理。 呼吸器、心臓、
骨の健康、整形外科の管理 - デュシェンヌ型筋ジストロフィーの診断と管理、その3:プライマリーケア、
救急管理、心理社会的ケア、生涯にわたるケアの移行
DMDのコルチコステロイド治療に関する2005年の米国神経学会(AAN)ガイドラインの更新が2016年に発行されています。
DMDの医療に関する一般的な推奨は、米国CDCの後援のもと、DMD Care Considerations Working Groupによって2010年に発行されました。 4057>
- DMD: diagnosis, and pharmacological and psychosocial management
- DMD: implementation of multidisciplinary care
TREAT-NMD の提供により、家族向けのガイドラインが公開されています。
麻酔や鎮静を受けるDMD患者のケアに関するガイドラインは、2007年に米国胸部医師会から発表されました。
BMDおよびDMD患者における心血管健康管理の推奨は、米国小児科学会から2005年に発表されました。
DMDにおける呼吸器ケアのガイドラインは、2004年に米国胸部疾患学会から発表された。
- Birnkrant, D. J. et al. Duchenne muscular dystrophyの診断と管理、パート2:呼吸、心臓、骨の健康、および整形外科管理。 Lancet. Neurol. (2018). doi:10.1016/S1474-4422(18)30025-5
- Birnkrant, D. J. et al. American College of Chest Physicians consensus statement on the respiratory and related management of Duchenne muscular dystrophy patients under anesthesia or sedation. Chest (2007). doi:10.1378/chest.07-0458
- Raman, S. V. et al. Eplerenone for early cardiomyopathy in Duchenne muscular dystrophy: a randomised, double-blind, placebo-controlled trial.デュシャンヌ型筋ジストロフィーにおける早期心筋症に対するエプレレノンの効果。 Lancet. Neurol. (2015). doi:10.1016/S1474-4422(14)70318-7
- Birnkrant, D. J. et al. Duchenne muscular dystrophyの診断と管理、その1:診断と神経筋・リハビリ・内分泌・胃腸・栄養管理. Lancet. Neurol. (2018). doi:10.1016/S1474-4422(18)30024-3
- McDonald, C. M. et al. Duchenne muscular dystrophy患者の機能、QOL、生存に対するグルココルチコイドの長期効果:前向きコホート試験(Prospective cohort study)。 Lancet (2018). doi:10.1016/S0140-6736(17)32160-8
- Biggar, W. D. et al. Duchenne muscular dystrophyにおけるデフラザコルトの使用。 2種類のプロトコルの比較。 Neuromuscul. Disord. (2004). doi:10.1016/j.nmd.2004.05.001
- Angelini, C. et al. Duchenne dystrophyにおけるDeflazacort: 長期効果に関する研究。 Muscle Nerve (1994). doi:10.1002/mus.880170405
- Biggar, W. D., Harris, V. A., Eliasoph, L. & Alman, B. Duchenne muscular dystrophyの第二十年代の少年に対するdeflazacort治療の長期の利益について. Neuromuscul. Disord. (2006).doi:10.1016/j.nmd.2006.01.010
- JR, M. et al. Duchenne’s muscular dystrophyにおけるプレドニンの無作為化二重盲検6ヶ月試験.in New England Journal of Medicine (1989): グルココルチコイド治療により、臨床的に意味のある機能的マイルストーンが維持され、徒手筋力検査およびその他で測定した疾患進行速度が減少した。 Duchenne型筋ジストロフィーにおける予防的ステロイド療法による全死亡率および心血管予後. J. Am. Coll. Cardiol. (2013). doi:10.1016/j.jacc.2012.12.008
- Bach, J. R., Martinez, D. & Saulat, B. Duchenne muscular dystrophy.の全死亡率と心血管系予後の検討。 人工呼吸器の使用と歩行に対するグルココルチコイドの効果。 Am. J. Phys. Rehabil. (2010). doi:10.1097/PHM.0b013e3181e72207
.