Auteur: Louise R.A. Olde Nordkamp
Supervisor: Louise R.A. Olde Nordkamp
Supervisor: Wouter Wieling
Definition
Synkope er et forbigående bevidsthedstab (TLOC) som følge af global cerebral hypoperfusion, der er karakteriseret ved hurtigt indsættende, kort varighed og spontan fuldstændig genopretning. Dette udelukker andre årsager til TLOC som f.eks. neurologiske, psykologiske og metaboliske årsager.
1.Synkope
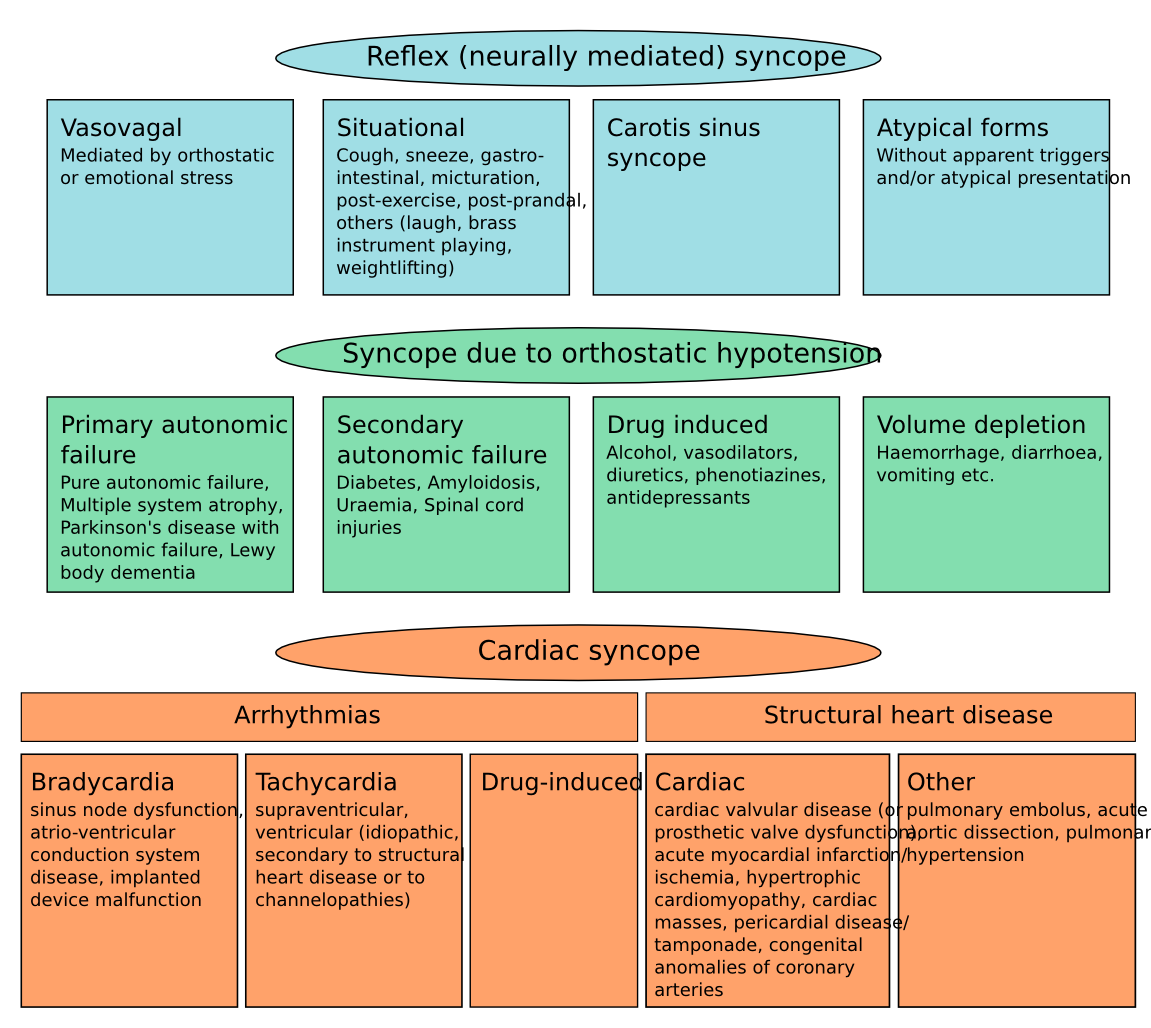
a. Reflex syncope
b. Ortostatisk hypotension
c. Cardiac syncope
2.Neurological disorders
3.Psychiatrical disorders
4.Metaboliske lidelser
Klassifikation af synkope
Synkope kan klassificeres i:
Patofysiologi
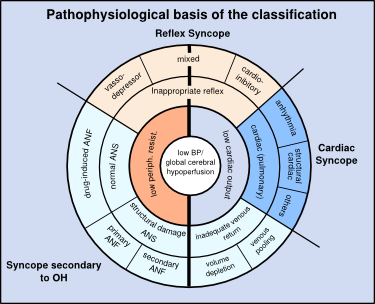
Det gennemsnitlige arterielle blodtryk bestemmes af hjertekapaciteten (CO), den systemiske vaskulære modstand (SVR) og det centrale venøse tryk. Synkope kan skyldes en lav perifer modstand (vasodepressiv type), et lavt hjerteoutput (kardioinhibitorisk type) eller en kombination af begge dele.
En lav perifer modstand kan skyldes en uhensigtsmæssig refleks eller autonom svigt. Et lavt kardialt output kan være forårsaget af refleksbradykardi, arytmier eller strukturelle hjertesygdomme eller utilstrækkeligt venøst tilbageløb.
Mediearterielt blodtryk
=
Kardialt output * Samlet perifer modstand
Epidemiologi
Synkope er almindelig i den almindelige befolkning. Den kumulative livstidsincidens af ≥1 synkopeepisoder hos teenagere i den almindelige befolkning er høj, med ca. 40 % i en alder af 21 år. Reflekssynkope er langt (>95 %) den hyppigste årsag. De fleste har oplevet refleksmedierede synkopeepisoder som teenagere og unge. Hyppigheden af ortostatisk hypotension og hjertesynkope stiger med alderen. Ca. 10-30 % af synkopeepisoderne hos patienter over 60 år, der besøger et hospital på grund af deres synkopeepisoder, er af kardiel oprindelse.
Kliniske træk
Historieoptagelse er det vigtigste træk i synkopeevalueringen. En passende anamneseoptagelse afslører de kliniske træk, der er forbundet med en synkopehændelse, og som er vigtige for at skelne mellem de forskellige årsager til synkope.
Disse kliniske træk er suggestive for en specifik årsag til synkope:
Refleks (neuralt medieret) synkope
- Afhængighed af hjertesygdom
- Lang historie af synkope
- Efter pludseligt, uventet, ubehageligt syn, lyd, lugt, eller smerte
- Langvarigt stående eller overfyldte, varme steder
- Nausea, opkastning i forbindelse med synkope
- Under eller i absorptionstilstand efter et måltid
- Med hovedrotation, tryk på sinus carotis (som ved tumling, barbering, stramme kraver)
- Efter anstrengelse
Synkope som følge af ortostatisk hypotension
- Efter oprejsning
- Temporal sammenhæng med start af medicinering, der fører til hypotension eller ændringer af dosis
- Langvarig standsning især i trængsel, varme steder
- Forekomst af autonom neuropati eller Parkinsonisme
- Efter anstrengelse
Hjertesynkope
- Forekomst af alvorlig strukturel hjertesygdom
- Under anstrengelse, eller på ryggen
- Forsaget af palpitation eller ledsaget af brystsmerter
- Familieanamnese for pludselig død
Hos alle patienter, der præsenteres for en læge med synkope på hospitalet, anbefales et EKG for at screene for en kardiel årsag til synkope. Holtermonitorering er kun indiceret hos patienter, der har meget hyppige synkoper eller presynkoper. Monitering på hospitalet (i sengen eller telemetrisk) er kun berettiget, når patienten har en vigtig strukturel hjertesygdom og er i høj risiko for livstruende arytmier. Hos >60 % stilles en sikker eller meget sandsynlig diagnose efter den indledende evaluering (anamneseoptagelse, fysisk undersøgelse og EKG).
Når synkope-mekanismen fortsat er uklar efter en fuldstændig evaluering, herunder en head-up tilt-test og carotis sinus-massage, er en implanterbar loop-recorder indiceret hos patienter, der har kliniske eller EKG-karakteristika, der tyder på arytmisk synkope.
Refleks synkope
Diagnostisk vurdering
Refleks synkope refererer til en heterogen gruppe af tilstande, hvor der er en relativt pludselig ændring i det autonome nervesystems aktivitet (nedsat sympatisk tonus forårsager mindre vasokonstriktion og øget parasympatisk (vagal) tonus forårsager bradykardi), udløst af en central (e.f.eks. følelser, smerte, blodfobi) eller perifert (f.eks. forlænget ortostase eller øget carotis sinus afferent aktivitet). Det fører til et fald i blodtrykket og den cerebrale perfusion. Omfanget af bradykardi varierer meget ved refleksynkope, fra et lille fald i den maksimale hjertefrekvens til flere sekunders asystoli. Da refleksynkope kræver en omvendelse af den normale autonome udstrømning, forekommer den kun hos personer med et funktionelt autonomt nervesystem og bør derfor adskilles fra synkope som følge af neurogen ortostatisk hypotension hos patienter med kronisk autonominsvigt.
Vasovagal synkope, en specifik form for reflekssynkope, diagnosticeres, hvis synkope fremskyndes af følelsesmæssig nød eller ortostatisk stress og er forbundet med typiske prodromer (såsom kvalme, varme, bleghed, svimmelhed og/eller diaphorese).
Head-up-tilt-test anvendes til at undersøge modtagelighed for reflekssynkope hos patienter, der præsenterer sig med synkope af ukendt årsag. Under head-up-tilt-testning ændres en patient passivt fra rygliggende til oprejst stilling ved hjælp af et vippebord.
Behandling
Prognosen for refleksynkope er fremragende. Synkopeepisoder kan dog have en betydelig indvirkning på livskvaliteten på grund af den uventede karakter og frygten for recidiv. Den indledende behandling af refleksynkope består af ikke-farmakologiske behandlingsforanstaltninger, herunder beroligelse med hensyn til tilstandens godartede karakter, forøgelse af salt- og væskeindtaget gennem kosten, moderat motionstræning og fysiske modtryksmanøvrer (muskelspænding).
Orthostatisk hypotension
Diagnostisk vurdering

Orthostatisk hypotension kan opdeles i 3 varianter afhængig af tidsintervallet mellem oprejsning fra rygliggende stilling og klager over svimmelhed og/eller besvimelse.1. indledende ortostatisk hypotension defineres som et forbigående blodtryksfald (>40 mmHg systolisk blodtryk (BP) og/eller >20 mmHg diastolisk BP) inden for 15 sekunder efter at have stået op. Den kan kun være til stede under aktivt stående, fordi det indledende fald i BP ikke ses under head-up-tilt-test, hvor både BP og hjertefrekvens (HR) stiger gradvist, indtil der opnås stabilisering. På grund af de hurtige indledende ændringer kan den kun påvises ved kontinuerlig måling af blodtrykket fra slag til slag på fingerarterier.2. Klassisk ortostatisk hypotension defineres som et vedvarende fald i det systoliske blodtryk på mindst 20 mmHg eller det diastoliske blodtryk på 10 mmHg inden for 3 minutter efter stående eller hoved-tiltning til mindst 60 grader på et vippebord. Da faldet i blodtrykket er afhængigt af det basale blodtryk, kan et fald i det systoliske blodtryk på 30 mmHg være et mere passende kriterium for OH hos patienter med hypertension i rygliggende stilling. Orthostatisk hypotension er et klinisk tegn og kan være symptomatisk eller asymptomatisk og kan være et resultat af primær eller sekundær autonom svigt. Klassisk ortostatisk hypotension kan påvises under bedside-evaluering med en aktiv liggende-til-stående-test ved hjælp af den manuelle manchet.3. Forsinket ortostatisk hypotension er en vedvarende reduktion af det systoliske blodtryk efter mere end 3 minutters stående. Disse forsinkede fald i BP kan være en mild eller tidlig form for sympatisk adrenergisk svigt. Det kan påvises med en forlænget liggende-til-stående-test eller under head-up-tilt-test.
Behandling
Initial behandling er at uddanne vedrørende bevidsthed og mulig undgåelse af udløsende faktorer (f.eks. varme, overfyldte miljøer, volumenudtømning), tidlig erkendelse af præmonitoriske symptomer og udførelse af manøvrer for at afbryde episoden (f.eks. rygliggende stilling, muskelspænding). Lægemiddelinduceret autonomt svigt er formentlig den hyppigste årsag til ortostatisk hypotension; i disse tilfælde er eliminering af de forstyrrende stoffer, hovedsagelig diuretika og vasodilatatorer, den vigtigste strategi. Alkohol er også ofte forbundet med ortostatisk intolerance. Desuden kan det hos nogle patienter være nyttigt at udvide det intravaskulære volumen ved at tilskynde til et højere salt- og væskeindtag end normalt.
Cardiac syncope
Diagnostisk vurdering
Cardiac arrhythmias, både brady- og takyarytmier, kan forårsage synkope på grund af et fald i hjertekapaciteten. Yderligere faktorer, der bestemmer modtagelighed for synkope som følge af arytmier, er arytmitypen (atriel eller ventrikulær), status for venstre ventrikelfunktion, kropsholdning og tilstrækkelig vaskulær kompensation er vigtige. Strukturel hjertesygdom kan forårsage synkope, når de cirkulatoriske krav opvejer den nedsatte evne til at øge hjerterytmens produktion.
Højere alder, et unormalt EKG (rytmeafvigelser, konduktionsforstyrrelser, hypertrofi, gammel myokardieinfarkt, mulig akut iskæmi og AV-blok), en historie med kardiovaskulær sygdom, især ventrikulær arytmi, hjertesvigt, synkope, der opstår uden prodrome eller under anstrengelse eller i rygliggende stilling, viste sig at være prædiktorer for arytmi og/eller mortalitet inden for 1 år.
Hvis der er mistanke om kardiel synkope anbefales kardiologisk evaluering (ekkokardiografi, stresstest, elektrofysiologisk undersøgelse og langvarig EKG-overvågning, herunder loop recorder).
Behandling
Synkope som følge af dokumenterede hjerterytmeforstyrrelser skal hos alle patienter modtage en behandling, der passer til årsagen. Hjertestimulering, ICD’er og kateterablation er de sædvanlige behandlinger af synkope som følge af hjerterytmeforstyrrelser, afhængigt af synkope-mekanismen. Ved strukturelle hjertesygdomme er behandlingen bedst rettet mod forbedring af den specifikke strukturelle læsion eller dens følger.
-
The ESC Textbook of Cardiovascular Medicine. Anden udgave. Redaktører: Camm AJ, Luscher TF, Luscher TF, Serruys PW. 2009. Oxford university press.
- Task Force for the Diagnosis and Management of Syncope.
R. Patofysiologi ved synkope. Clin Auton Res 2004; 14: Suppl 1:18-24
Alle Medline-abstracts: PubMed