Abstract
Komplikationer som anastomoselækage (AL) efter kolorektale procedurer er forbundet med en betydelig morbiditet. Subklinisk AL kan være misvisende på grund af den kliniske adfærd og udgør derfor et diagnostisk dilemma. Nogle gange er radiologiske undersøgelser et supplement, men kan være en omvej i det diagnostiske forløb. Vi præsenterer et tilfælde af subklinisk AL, hvor en nærved fejl i diagnosen førte til ugunstige resultater. Hos modtagelige patienter skal diagnostiske resultater fortolkes med forsigtighed på baggrund af det kliniske scenario. Kirurger og radiologer skal være godt bekendt med de forskellige præsentationer af postoperative komplikationer efter kirurgi i det nedre gastrointestinale område og deres manifestationer på billeddannelse.
Nøgleord
anastomoselækage, subklinisk lækage, kontrastlysema
Introduktion
Kolo-rektale procedurer udgør en stor del af almenkirurgien. På trods af alle fremskridt og præcis kirurgisk teknik kan komplikationer, herunder anastomoselækage (AL), forårsage betydelig morbiditet og mortalitet . En lokal eller begrænset lækage forekommer uden alarmerende symptomer og kaldes derfor en subklinisk anastomoselækage . Computertomografi (CT) af abdomen er blevet den foretrukne metode til vurdering af postoperative komplikationer. Selv om det ikke er bevist, at den er overlegen i sådanne tilfælde, er det ikke ualmindeligt, at der sker menneskelige fejl i rapporteringen, som fører til et dårligt resultat. Tillid til billeddannelse som et diagnostisk værktøj, der kan erstatte klinisk vurdering (på grund af de medico-juridiske konsekvenser), er blevet et problem.
Sagpræsentation
En 82-årig mand blev indlagt på den medicinske afdeling på grund af usædvanlig sløvhed. Han havde fået foretaget en laparoskopisk assisteret anterior resektion med en dækkende ileostomi for et adenocarcinom i midten af rektum for seks uger siden. Anastomosen blev udført med en 30 mm cirkulær hæftemaskine. Under den aktuelle præsentation klagede han over øget stomiudgang og usædvanlig træthed. Den fysiske undersøgelse var ubeskrivelig. Hæmatologiske rutineprøver viste et højt urinstof/kreatinin-forhold og elektrolytforstyrrelser. Der blev iværksat behandling for volumen- og elektrolytforstyrrelser.
Derpå faldt produktionen fra stomien gradvist, og patienten begyndte at klage over mavesmerter og opkastninger. Det kirurgiske team blev inddraget på dette tidspunkt i behandlingen. Abdominale røntgenbilleder viste dilaterede tyndtarmsløjfer og flere luftvæskeniveauer. CT abdomen viste udvidede tyndtarmsløjfer. Colorectal anastomose blev rapporteret intakt uden tegn på lækage. Differentialdiagnosen var enten adhæsiv tarmobstruktion eller ileus som følge af elektrolytforstyrrelser. Nasogastrisk dekompression og væskeoplivning blev påbegyndt. Da man forventede en forsinket genopretning på grund af adhæsioner og tidligere kirurgi, blev der påbegyndt parenteral ernæring. I første omgang forbedredes obstruktive træk efter 48 timer med tilbagevenden af stomifunktionen.
Men ved genindførelse af klare orale væsker udviklede patienten tilbagevendende smerter og galdeopkastning. Vandopløselig kontrast blev givet gennem nasogastrisk sonde (NGT) for at opnå diagnostiske og terapeutiske resultater. Undersøgelsen rapporterede om en obstruktion af tyndtarmen proximalt for ileostomien, og radiologen anbefalede, at der blev givet kontrast gennem ileostomien til bekræftelse. Der blev indsat et Foley-kateter gennem stomien, og patienten blev sendt til billeddiagnostisk afdeling for at få foretaget en ny scanning. Uventet viste rapporten ekstravasationer af kontrast i peritonealhulen og pneumoperitoneum. En perforation på ileostomistedet, måske på grund af kateteret, blev foreslået som en mulig årsag.
I betragtning af ileostomiperforation blev der truffet beslutning om en akut laparotomi. Da det var sjette uge siden den primære procedure, blev der udført et vandopløseligt kontrastlavement for at kontrollere anastomoseintegriteten forud for en eventuel ileostomiresektion eller reversering, hvis det var nødvendigt. Det blev rapporteret, at den kolorektale anastomose var intakt med god rektal distension. Samling af fri kontrast i bækkenet blev antaget som spild fra ileostomiperforation ved tidligere tilfælde (Figur 1 pil).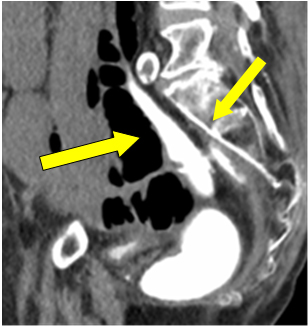
Figur 1: Kontrast ekstravasation i bækkenet.
Der blev foretaget en re-look midline laparotomi. Overraskende nok blev der ikke visualiseret nogen makroskopisk perforation. Fundene omfattede moderat mængde hæmoserøse væsker med få fibrinøse adhæsioner uden nogen obstruerende bånd. Der blev bemærket normal kaliber, adhærente tyndtarmsløjfer nede i bækkenet. Disse blev ikke forstyrret af den opererende kirurg (ingen anastomoselækage på billeddannelsen). Der blev foretaget adhesiolyse af den resterende tyndtarm, og ileostomien blev omvendt. Patienten blev overført til en afdeling med højt afhængighedsniveau og blev nøje overvåget. Han forblev stabil indtil femte postoperative dag, hvor han blev delirøs og udviklede hurtigt atrieflimmer. Laparotomisåret blev konstateret at være i dehiscens. I betragtning af den komplekse kirurgiske historie var det berettiget at gentage CT-scanning for at få en køreplan. Den viste et omfattende pneumoperitoneum og ca. 200 ml randforstærkende samling i venstre parakoliske rille. Patienten blev igen bragt til akut operationsstue, hvor der blev foretaget en ny eksploration. Ved åbning af maven blev der konstateret fækulenter peritonitis med en stor defekt i den kolorektale anastomose, der var skjult af adhæsioner fra tyndtarmen på stedet. Anastomosen blev fjernet, og der blev oprettet en stomi i sigmoidal endetarm med lukning af rektal stump.
Patienten kom langsomt til hægterne og blev overført til et rehabiliteringscenter. Han blev endelig udskrevet hjem efter at have tilbragt 14 dage i overgangspleje.
Diskussion
AL er fortsat den vigtigste årsag til morbiditet og mortalitet ved kolorektal kirurgi. Hvis den ikke identificeres hurtigt og behandles hensigtsmæssigt, kan dødeligheden være op til 50 % . Et defunktionsdygtigt stoma kan ikke garantere integriteten af den nedre gastrointestinale anastomose . Forskellige anastomosebegreber og -grader er blevet beskrevet i litteraturen. Den kliniske behandling er afhængig af det anatomiske sted, graden af lækage og symptomernes sværhedsgrad . Subkliniske træk ved begrænsede lækager fører ofte til forvirring i forbindelse med diagnosen. Et højt mistænkelighedsindeks og tidlig påvisning er nøglen til hurtig klinisk behandling. Hvis dette ikke sker, vil det resultere i klinisk forværring og yderligere belastning af sundhedssystemets økonomi. CT-scanning er den mest lettilgængelige undersøgelse for postoperative tarmkomplikationer. Visse radiologiske træk ved lækage som f.eks. peri anastomoseluft, væske eller en kombination af begge dele kan sjældent være til stede . Dens diagnostiske effektivitet i forbindelse med AL i den nedre del af tarmene er imidlertid ikke veletableret . Billeddannelse kan være forvirrende at fortolke på grund af postoperative ændringer og andre forvirrende faktorer såsom resterende pneumoperitoneum, ardannelse eller inflammatorisk stranding af præ-sakral blødt væv . Størrelsen og omfanget af lækagen er en anden vigtig faktor, som man skal være opmærksom på.
Kontrast enema viser ikke kun lækagens hastighed og omfang, men hjælper også med at diagnosticere fænomener som f.eks. præ-sakrale samlinger. Dets rolle som rutineundersøgelse forud for omvendt stomiomlægning er stadig tvivlsom, især hos klinisk ususpekte patienter . Undersøgelser har imidlertid vist, at vandopløseligt kontrastkema er overlegen med hensyn til påvisning af lækage i distale anastomoser, hvor begge modaliteter anvendes.
Flere undersøgelser har også rapporteret falsk-negative satser på 35 %-49 % for radiologisk billeddannelse af mistænkt anastomoselækage .
I udfordrende situationer bør man stole på den kliniske vurdering snarere end at blive styret af billeddannelse alene, da negativ scanning ikke er et endeligt svar, hvis den kliniske mistanke ikke behandles på passende vis .
I dette scenario var tarmobstruktion en afledningsmanøvre (sandsynligvis igangværende ileus på grund af subklinisk sepsis). Under den første undersøgelse blev der ikke fundet nogen makroskopisk lækage i ileostomien. Histologien af det resecerede stykke viste ikke nogen slimhindebeskadigelse. En serosal rift tydede dog på, at kateteret var gået gennem en subserosal kanal, inden det kom ind i peritoneum. Der blev foretaget en retrospektiv analyse af billederne i samarbejde med radiologisk afdeling. På en af filmene blev det konstateret, at kateterets spids passerede gennem det subkutane plan (figur 2). Dette forklarer den frie kontrast ind i peritonealhulen snarere end en egentlig ileostomi-luminal perforation. Antagelse om kontrastens oprindelse bidrog til diagnosens gåde.
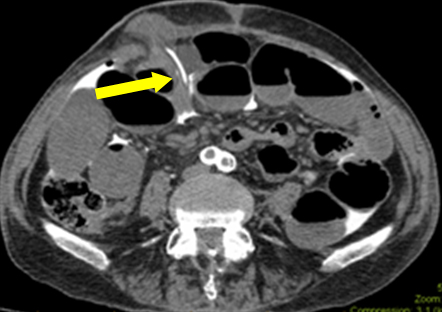
Figur 2: Axialbillede, der viser kateterets spids, der går fra det subkutane plan ind i peritonealhulen
Men selv om det var trivielt, var kontrast, der lækkede og samlede sig nær anastomosestedet på lavementet, et væsentligt fund. Desværre blev det tilskrives den del af tidligere ekstravasationer gennem stomi perforation. Patienten var for nylig blevet opereret for malignitet, og på grund af dårlig ernæring og vedvarende tarmobstruktion var helingen af anastomosen allerede i fare. Det øger modtageligheden for lækage, hvilket igen styrker behovet for et højt mistænkelighedsindeks i denne kliniske situation. På grund af tidligere lav anterior resektion var tyndtarmsløjferne klæbet fast i bækkenet, hvilket begrænsede den oprindeligt mindre AL og dermed manglede de klassiske kliniske træk. Da ileostomien blev omvendt, og der ikke længere var afføring for at beskytte den anastomostiske integritet, voksede lækagens størrelse og førte til forværring med peritonitis og abdominal dehiscens. Diagnostiske fejl kan forekomme inden for alle medicinske områder. Der skal udvises forsigtighed ved fortolkning af undersøgelsesresultater på baggrund af klinisk indsigt . Vi kan reducere sådanne forekomster ved rutinemæssig kontrol af scanninger forud for indgreb, og der kan også oprettes en bank for fremtidige tilfælde ved regelmæssig konstruktiv feedback for billeddannelse, der afviger fra de operative resultater. Patienter med neoplastisk sygdom, der er forbundet med andre co-morbiditeter og kompromitteret ernæringsstatus, er meget modtagelige for forringet heling af en tarmanastomose. Disse bør betragtes som sårbare for subklinisk anastomose, især når de klassiske tegn på lækage er fraværende. Postoperativ radiologi bør fortolkes med forsigtighed i dette tilfælde, og et kirurgisk indgreb kan være en bedre diagnostisk og dermed også terapeutisk metode.
Dertil kommer, at det er af afgørende betydning for kirurger at lære kirurgisk radiologi, og regelmæssig feedback til radiologer kan bidrage til at identificere nye præsentationer af postoperative komplikationer efter kolorektal kirurgi.
- Trencheva K, Morrissey KP, Wells M, Mancuso CA, Lee SW, et al. (2013) Identificering af vigtige prædiktorer for anastomoselækage efter kolon- og rektalresektion: prospektiv undersøgelse af 616 patienter. Ann Surg 257: 108-113.
- Lim M, Akhtar S, Sasapu K, Harris K, Burke D, et al. (2006) Clinical and subclinical leaks after low colorectal anastomosis: a clinical and radiologic study. Dis Colon Rectum 49: 1611-1619.
- Bruce J, Krukowski ZH, Al-Khairy G, Russell EM, Park KG (2001) Systematic review of the definition and measurement of anastomotic leak after gastrointestinal surgery. Br J surg 88: 1157-1168.
- Guillem JG, Cohen AM (1999) Current issues in colorectal cancer surgery. Semin Oncol 26: 505-513.
- Leester B, Asztalos I, Polnyib C (2002) Septiske komplikationer efter lav anterior rektal resektion – er diverting af stoma stadig berettiget? Acta Chir Iugosl 49: 67-71.
- Power N, Atri M, Ryan S, Haddad R, Smith A (2007) CT-vurdering af anastomoselækage i tarmene. Clin Radiol 62: 37-42.
- Nicksa GA, Dring RV, Johnson KH, Sardella WV, Vignati PV, et al. (2007) Anastomoselækager: hvad er den bedste billeddiagnostiske undersøgelse? Dis Colon Rectum 50: 197-203.
- Kalady MF, Mantyh CR, Petrofski J, Ludwig KA (2008) Rutinemæssig kontrastbillede af lav bækkenanastomose forud for lukning af defekt ileostomi: er det nødvendigt? J Gastrointest Surg 12: 1227-1231.
- Khair G, Alhamarneh O, Avery J, Cast J, Gunn J, et al. (2007) Rutinemæssig brug af gastrograffin enema forud for reversering af en loop ileostomi. Dig Surg 24: 338-341.
- Akyol AM, McGregor JR, Galloway DJ, George WD (1992) Early postoperative contrast radiology in the assessment of colorectal anastomotic integrity (Tidlig postoperativ kontrastrøntgenundersøgelse til vurdering af kolorektal anastomoseintegritet). Int J Colorectal Dis 7: 141-143.
- Goligher JC, Graham NG, De Dombal FT (1970) Anastomotisk dehiscens efter anterior resektion af rectum og sigmoid. Br J Surg 57: 109-118.
- Haynes IG, Goldman M, Silverman SH, Alexander-Williams J, Keighley MR (1986) The Water-soluble contrast enema after colonic anastomosis. Br J Surg 69: 714-717.
- Khoury W, Ben-Yehuda A, Ben-Haim M, Klausner JM, Szold O (2009) Abdominal computed tomography for diagnosing postoperative lower gastrointestinal tract leaks. J Gastrointest Surg 13: 1454-1458.
- Doeksen A, Tanis PJ, Wüst AF, Vrouenraets BC, van Lanschot JJ, et al. (2008) Radiologisk evaluering af colorectale anastomoser. Int J Colorectal Dis 23: 863-868.