Abstract
Komplikationer som anastomoseläckage (AL) efter kolorektala ingrepp är förknippade med betydande sjuklighet. Subklinisk AL kan vara missvisande på grund av det kliniska beteendet och utgör därför ett diagnostiskt dilemma. Ibland är radiologiska undersökningar ett komplement men kan vara en omväg i det diagnostiska förloppet. Vi presenterar ett fall av subklinisk AL där en nästan missad diagnos ledde till ogynnsamma resultat. Hos mottagliga patienter måste diagnostiska resultat tolkas med försiktighet mot bakgrund av det kliniska scenariot. Kirurger och radiologer måste vara väl förtrogna med olika presentationer av postoperativa komplikationer efter kirurgi i nedre gastrointestinalområdet och deras manifestationer på bilddiagnostik.
Nyckelord
anastomosläckage, subkliniskt läckage, kontrastema
Introduktion
Kolo-rektala ingrepp utgör en stor del av allmänkirurgin. Trots alla framsteg och exakt kirurgisk teknik orsakar komplikationer, inklusive anastomoseläckage (AL), betydande morbiditet och mortalitet . Ett lokalt eller begränsat läckage uppvisar inga alarmerande symtom och kallas därför subkliniskt anastomosläckage . Datortomografi (CT) av buken har blivit den bästa metoden för att bedöma postoperativa komplikationer. Även om dess överlägsenhet i sådana fall inte är bevisad är det inte ovanligt med mänskliga fel i rapporteringen som leder till undermåliga resultat. Att förlita sig på avbildning som ett diagnostiskt verktyg för att ersätta klinisk bedömning (på grund av medicinsk-juridiska konsekvenser) har blivit ett problem.
Fallbeskrivning
En 82-årig man kom in till den medicinska enheten på grund av ovanlig letargi. Han hade genomgått en laparoskopiskt assisterad främre resektion med täckande ileostomi för ett adenokarcinom i mitten av rektum för sex veckor sedan. Anastomosen utfördes med en 30 mm cirkulär häftapparat. Under den aktuella presentationen klagade han över ökad stomiutgång och ovanlig trötthet. Den fysiska undersökningen var okej. Hematologiska rutinundersökningar visade på ett högt förhållande mellan urea och kreatinin och elektrolytavvikelser. Behandling av volym- och elektrolytavvikelser inleddes.
Sedermera minskade produktionen från stomin gradvis och patienten började klaga på buksmärtor och kräkningar. Det kirurgiska teamet involverades vid denna vårdtillfälle. Abdominalröntgenbilder visade dilaterade tunntarmsloopar och flera luftvätskenivåer. CT av buken visade dilaterade tunntarmsslingor. Den kolorektala anastomosen rapporterades intakt utan tecken på läckage. Differentialdiagnosen var antingen adhesivt tarmobstruktion eller ileus på grund av elektrolytavvikelser. Nasogastrisk dekompression och vätskeåterupplivning inleddes. Eftersom man räknade med en försenad återhämtning på grund av adhesioner och tidigare kirurgi inleddes parenteral nutrition. Initialt förbättrades de obstruktiva egenskaperna efter 48 timmar med återgång till stomifunktionen.
Men när patienten återinförde klar oral vätska utvecklade han återkommande smärta och gallig kräkning. Vattenlöslig kontrast gavs genom nasogastrisk sond (NGT) för att uppnå diagnostiska och terapeutiska resultat. Undersökningen rapporterade att tunntarmsobstruktion fanns proximalt i närheten av ileostomin och radiologen rekommenderade att kontrastmedel administrerades genom ileostomin för bekräftelse. En Foley-kateter fördes in genom stomin och patienten skickades till bilddiagnostikavdelningen för en upprepad skanning. Oväntat nog visade rapporten på extravasering av kontrast i peritonealhålan och pneumoperitoneum. En perforation vid ileostomiplatsen, kanske på grund av katetern, föreslogs som en möjlig orsak.
Med tanke på ileostomiperforation fattades beslut om akut laparotomi. Eftersom det var sjätte veckan sedan det primära ingreppet utfördes enema med vattenlöslig kontrast för att kontrollera den anastomotiska integriteten före eventuell ileostomiresektion eller reversering vid behov. Det rapporterades att den kolorektala anastomosen var intakt med god rektal distension. Pooling av fri kontrast i bäckenet antogs vara spill från ileostomiperforation vid tidigare tillfälle (Figur 1 pil).
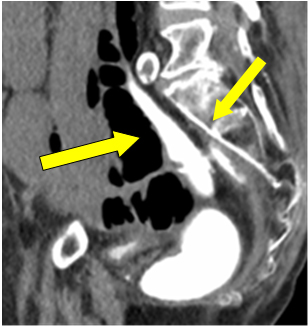
Figur 1: Kontrast extravasering i bäckenet.
En re-look midline laparotomi utfördes. Överraskande nog visualiserades ingen makroskopisk perforation. Fynden omfattade en måttlig mängd hemoserösa vätskor med några få fibrinösa adhesioner utan några obstruktiva band. Normal kaliber, adherenta tunntarmsslingor noterades nere i bäckenet. Dessa stördes inte av den opererande kirurgen (inget anastomotiskt läckage på bild). Adhesiolys av den återstående tunntarmen genomfördes och ileostomin återställdes.
Patienten överfördes till en avdelning för högberoende patienter och observerades noga. Han förblev stabil fram till femte postoperativa dagen då han blev delirös och utvecklade snabbt förmaksflimmer. Laparotomisåret noterades vara i dehiscens. Med tanke på den komplicerade kirurgiska historien var det motiverat att upprepa datortomografin för att få en färdplan. Den visade ett omfattande pneumoperitoneum och cirka 200 ml randförstärkande samling i den vänstra parakoliska rännan. Patienten fördes återigen till akut operationssal där en ny undersökning utfördes. Vid öppnandet av buken fanns en fekulös peritonit med en stor defekt i den kolorektala anastomosen som doldes av adhesioner från tunntarmen på platsen. Anastomosen avlägsnades och en stomi i sigmoideum skapades med stängning av rektalstumpen.
Patienten konvalescerade långsamt och överfördes till en rehabiliteringsanläggning. Han skrevs slutligen ut hem efter att ha tillbringat 14 dagar i övergångsvård.
Diskussion
AL förblir den främsta orsaken till morbiditet och mortalitet vid kolorektal kirurgi. Om den inte identifieras snabbt och behandlas på lämpligt sätt kan dödligheten vara upp till 50 % . Ett stoma som inte fungerar kan inte garantera integriteten hos den nedre gastrointestinala anastomosen.
Olika anastomosetermer och -grader har beskrivits i litteraturen. Den kliniska behandlingen är beroende av anatomisk plats, grad av läckage och symtomens svårighetsgrad . Subkliniska drag hos begränsade läckor leder ofta till förvirring vid diagnosen. Hög grad av misstänksamhet och tidig upptäckt är nyckeln till snabb klinisk behandling. Om detta inte sker kommer det att leda till klinisk försämring och ytterligare belastning på hälso- och sjukvårdens ekonomi.
CT-scanning är den mest lättillgängliga undersökningen för postoperativa tarmkomplikationer. Vissa radiologiska kännetecken för läckage som peri anastomostisk luft, vätska eller en kombination av båda kan sällan förekomma. Dess diagnostiska effektivitet vid AL i nedre delen av tarmen är dock inte väl etablerad. Det kan vara svårt att tolka bilderna på grund av postoperativa förändringar och andra förvirrande faktorer, t.ex. kvarvarande pneumoperitoneum, ärrbildning eller inflammatoriska strängar i mjukvävnaden före sakralis. Storleken och omfattningen av läckaget är en annan viktig faktor att ha i åtanke.
Kontrastema visar inte bara läckaget och dess omfattning utan hjälper också till att diagnostisera fenomen som samlingar före sakralis. Dess roll som rutinundersökning före omvändning av stomi är fortfarande tveksam, särskilt hos kliniskt oanade patienter. Studier har dock visat att vattenlöslig kontrast i lavemanget är överlägsen när det gäller att upptäcka läckage i distala anastomoser där båda metoderna används. Flera studier har också rapporterat falskt negativa siffror på 35 %-49 % för radiologisk avbildning av misstänkta anastomosläckage.
I utmanande situationer bör man förlita sig på den kliniska bedömningen snarare än att enbart låta sig styras av avbildning, eftersom negativ skanning inte är ett slutgiltigt svar om den kliniska misstanken inte hanteras på lämpligt sätt.
I det här scenariot var tarmobstruktionen en röd tråd (troligen pågående ileus på grund av subklinisk sepsis). Vid den första undersökningen hittades inget makroskopiskt läckage i ileostomin. Histologin av det resecerade provet visade inga slemhinneskador. En serosal reva tydde dock på att katetern gått genom en subserosal kanal innan den trängde in i peritoneum. Retrospektiv analys av bilderna genomfördes tillsammans med röntgenavdelningen. På en av filmerna fann man att kateterns spets passerade genom det subkutana planet (figur 2). Detta förklarar den fria kontrasten in i peritonealhålan, snarare än en faktisk ileostomiluminal perforation. Antaganden om kontrastens ursprung bidrog till diagnosens gåta.
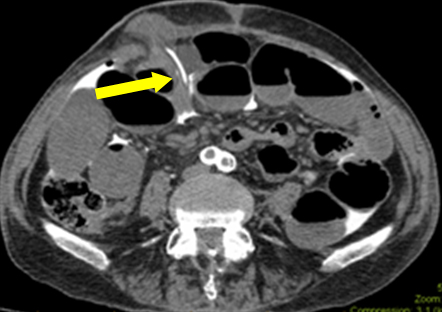
Figur 2: Axialbild som visar att kateterns spets går in från det subkutana planet in i peritonealhålan
Och om än trivialt, men kontrastläckage och pooling nära anastomosestället på lavemanget var ett betydelsefullt fynd. Tyvärr tillskrevs det en del av tidigare extravasering genom stomi perforation.
Patienten hade nyligen opererats för malignitet och på grund av dålig nutrition och pågående tarmobstruktion var läkningen av anastomosen redan äventyrad. Detta ökar risken för läckage, vilket återigen förstärker behovet av ett högt index av misstankar i denna kliniska situation. På grund av tidigare låg främre resektion var tunntarmsloppen vidhäftade i bäckenet, vilket begränsade den initialt mindre allvarliga AL och därmed saknades de klassiska kliniska kännetecknen. När ileostomin hade ändrats och avföring av fekalier inte längre fanns för att skydda den anastomotiska integriteten, ökade läckaget och ledde till försämring med peritonit och abdominell dehiscens. Diagnostiska fel kan förekomma inom alla områden av medicinen. Försiktighet måste iakttas vid tolkning av studiens resultat mot bakgrund av kliniskt skarpsinne . Vi kan minska sådana fall genom att rutinmässigt kontrollera skanningar före ingrepp och även framtida fallbanker kan upprättas genom regelbunden konstruktiv återkoppling för bildbehandling som skiljer sig från operationsfynden. Patienter med neoplastisk sjukdom, i samband med annan samsjuklighet och försämrad näringsstatus, är mycket mottagliga för försämrad läkning av en tarmanastomos. Dessa bör betraktas som sårbara för subklinisk anastomos, särskilt när klassiska tecken på läckage saknas. Postoperativ radiologi bör tolkas med försiktighet i dessa fall och ett kirurgiskt ingrepp kan fungera bättre som diagnostik och därmed också som terapi.
Det är dessutom av största vikt för kirurger att lära sig kirurgisk radiologi och regelbunden återkoppling till radiologer kan bidra till att identifiera nya presentationer av postoperativa komplikationer efter kolorektalkirurgi.
- Trencheva K, Morrissey KP, Wells M, Mancuso CA, Lee SW, et al. (2013) Identifying important predictors for anastomotic leak after colon and rectal resection: prospective study on 616 patients. Ann Surg 257: 108-113.
- Lim M, Akhtar S, Sasapu K, Harris K, Burke D, et al. (2006) Clinical and subclinical leaks after low colorectal anastomosis: a clinical and radiologic study. Dis Colon Rectum 49: 1611-1619.
- Bruce J, Krukowski ZH, Al-Khairy G, Russell EM, Park KG (2001) Systematic review of the definition and measurement of anastomotic leak after gastrointestinal surgery. Br J surg 88: 1157-1168.
- Guillem JG, Cohen AM (1999) Current issues in colorectal cancer surgery. Semin Oncol 26: 505-513.
- Leester B, Asztalos I, Polnyib C (2002) Septiska komplikationer efter låg främre rektalresektion – är det fortfarande motiverat att avleda stomi? Acta Chir Iugosl 49: 67-71.
- Power N, Atri M, Ryan S, Haddad R, Smith A (2007) CT assessment of anastomotic bowel leak. Clin Radiol 62: 37-42.
- Nicksa GA, Dring RV, Johnson KH, Sardella WV, Vignati PV, et al. (2007) Anastomoseläckage: Vilken är den bästa bilddiagnostiska undersökningen? Dis Colon Rectum 50: 197-203.
- Kalady MF, Mantyh CR, Petrofski J, Ludwig KA (2008) Rutinmässig kontrastbildtagning av låg bäckenanastomos före stängning av en fungerande ileostomi: är det nödvändigt? J Gastrointest Surg 12: 1227-1231.
- Khair G, Alhamarneh O, Avery J, Cast J, Gunn J, et al. (2007) Rutinmässig användning av gastrograffinema före reversering av en loopileostomi. Dig Surg 24: 338-341.
- Akyol AM, McGregor JR, Galloway DJ, George WD (1992) Early postoperative contrast radiology in the assessment of colorectal anastomotic integrity. Int J Colorectal Dis 7: 141-143.
- Goligher JC, Graham NG, De Dombal FT (1970) Anastomotisk dehiscens efter främre resektion av rektum och sigmoid. Br J Surg 57: 109-118.
- Haynes IG, Goldman M, Silverman SH, Alexander-Williams J, Keighley MR (1986) Vattenlösligt kontrastema efter anastomos i kolon. Br J Surg 69: 714-717.
- Khoury W, Ben-Yehuda A, Ben-Haim M, Klausner JM, Szold O (2009) Abdominal datortomografi för att diagnostisera postoperativa läckor i nedre mag-tarmkanalen. J Gastrointest Surg 13: 1454-1458.
- Doeksen A, Tanis PJ, Wüst AF, Vrouenraets BC, van Lanschot JJ, et al. (2008) Radiologisk utvärdering av kolorektala anastomoser. Int J Colorectal Dis 23: 863-868.