Medicinsk behandling
Tack vare framsteg inom många medicinska områden, t.ex. kardiologi och lungmedicin, lever personer med Duchennes muskeldystrofi (DMD) på 2000-talet längre än under tidigare årtionden, ofta långt upp i vuxen ålder. Behandling av DMD kräver multidisciplinär vård för att samordna de många specialiserade bedömningar och insatser som behövs för att maximera funktion och livskvalitet för patienterna.
Användningen av tillgängliga behandlingar kan bidra till att bibehålla komfort och funktion och förlänga livet. Läkare vid MDA Care Center kan hjälpa till att skapa individualiserade vårdplaner avseende alla medicinska och hjälpmedel som DMD-patienter behöver.
Anestesi
Personer med DMD kan få oväntade biverkningar av vissa typer av anestesi. Det är viktigt att det kirurgiska teamet känner till patientens DMD så att komplikationer kan undvikas eller snabbt behandlas. Patienter med DMD (liksom patienter med diagnosen BMD) bör också genomgå preoperativa utvärderingar av lung-, anestesi- och hjärtspecialister före varje operation.1,2
Skänkor, ståställningar och rullstolar
Skänkor, som också kallas ortoser, stödjer fotleden och foten, eller kan sträcka sig upp över knäet. Ankel-fot ortoser (AFOs) ordineras ibland för att bäras på natten för att förhindra att foten pekar nedåt och för att hålla akillessenen utsträckt medan barnet sover.
Stående några timmar varje dag, även med minimal belastning, främjar en bättre cirkulation, friskare ben och en rak ryggrad. En stående rollator eller en stående ram kan hjälpa personer med DMD att stå upp. Vissa rullstolar lyfter användaren till en stående position.
Förr eller senare behövs en rullstol vid DMD, vanligtvis vid ungefär 12 års ålder. Om det inte finns en skada, t.ex. ett brutet ben, sker rullstolsanvändningen vanligtvis gradvis. Många använder först rullstolen för långa sträckor, till exempel i skolan eller på köpcentret, och fortsätter att gå hemma.
Och även om barnet och föräldrarna kanske fruktar rullstolen som en symbol för handikapp, finner de flesta att när de börjar använda en rullstol är de faktiskt mer rörliga, energiska och självständiga än när de försöker gå utan hjälp.
Andra hjälpmedel för rörlighet och positionering kan vara till hjälp för föräldrar och vårdare. Bland de enklaste hjälpmedlen är en förflyttningsbräda för att hjälpa till att flytta en person in och ut ur en rullstol. Mekaniska hissar, duschstolar och elektroniska sängar kan också vara användbara.
Se även:
- Sätt din bästa fot framåt
- Stå upp och gå med mobila ståplatser och stårullstolar
Hjärtsjukvård
American Academy of Pediatrics rekommenderar att personer med DMD ska genomgå en fullständig hjärtutvärdering (inklusive elektrokardiogram och icke-invasiv bilddiagnostik) av en specialist, med början i tidig barndom och sedan minst vartannat år fram till 10 års ålder. Därefter bör utvärderingarna göras varje år eller vid uppkomsten av symtom på hjärtsvaghet, t.ex. vätskeretention eller andnöd.1
Kvinnliga bärare av DMD löper en högre risk än genomsnittet att utveckla kardiomyopati. Det rekommenderas att kvinnliga bärare bör genomgå en fullständig hjärtutredning i slutet av tonåren eller i början av vuxenlivet, eller tidigare om symtom uppstår. Utvärderingen bör inkludera hjärt-MRI och bör upprepas minst vart femte år.
Behandling med ACE-hämmare (angiotensin converting enzyme), angiotensinreceptorblockerare (ARB) och betablockerare kan bromsa förloppet av hjärtmuskelförsämringen vid DMD om medicinerna påbörjas så snart avvikelser på ett ekokardiogram (ultraljudsbilder av hjärtat) uppträder, men innan symtom uppstår. Vissa uppgifter tyder på att kortikosteroider fördröjer uppkomsten av kardiomyopati. Mineralokortikoidreceptorantagonisten eplerenon har vissa belägg för att vara effektiv när det gäller att dämpa försämringen av hjärtfunktionen, men ytterligare studier behövs för att bekräfta dessa resultat3 .
Se även:
- Doctors Talk Heart to Heart (barnkardiologer och andra experter vid ett MDA-sponsrat möte utbytte information och planerade studier om hjärtat vid DMD och Beckers muskeldystrofi )
- Revising Cardiac Care in Muscular Dystrophies
Contractures
Inverkan av DMD kan minimeras avsevärt genom att hålla kroppen så flexibel, upprätt och rörlig som möjligt. Det finns flera sätt att göra detta.
När musklerna försämras utvecklar en person med muskeldystrofi ofta fixeringar i lederna, så kallade kontrakturer. Om de inte behandlas blir dessa allvarliga och orsakar obehag och begränsar rörligheten och flexibiliteten. Kontrakturer kan påverka knän, höfter, fötter, armbågar, handleder och fingrar.
Det finns dock många sätt att minimera och skjuta upp kontrakturer. Rörelseövningar som utförs regelbundet hjälper till att fördröja kontrakturer genom att hindra senorna från att förkortas i förtid. Det är viktigt att en sjukgymnast visar hur man gör rörelseövningar på rätt sätt.
Skydd på underbenen kan också hjälpa till att hålla lemmarna utsträckta och flexibla, vilket fördröjer uppkomsten av kontrakturer.
När kontrakturer är långt framskridna kan man operera för att avhjälpa dem. Ett senfrisättande ingrepp, även kallat hälsenorskirurgi, görs ofta för att behandla fotledskontrakturer och andra kontrakturer medan barnet fortfarande går. Vanligtvis kommer pojken att behöva bära underbensstöd efter detta.
Diet och näring
Inga särskilda kostrestriktioner eller tillägg är kända för att hjälpa vid DMD. De flesta läkare rekommenderar en kost som liknar den som gäller för vilken växande pojke som helst, men med några modifieringar. Vissa föreslår dock intag av dietärt kalcium och D-vitamin i form av mejeriprodukter, andra livsmedel som är rika på kalcium, ett tillskott och exponering för solsken. Beroende på omständigheterna och behandlingsvägen (t.ex. glukokortikoider) löper patienterna risk att drabbas av undernäring och viktobalans. Därför rekommenderas att patienterna träffar en nutritionist/dietist vid varje klinikbesök.4
För pojkar som använder elrullstolar, tar prednison eller inte är särskilt aktiva kan överdriven viktökning bli ett problem. För dessa pojkar bör kaloriintaget förmodligen begränsas något för att hålla vikten nere. Fetma innebär större påfrestningar på redan försvagade skelettmuskler och hjärtat. Läkare har funnit att en kalorifattig kost inte har någon skadlig effekt på musklerna.
En kombination av orörlighet och svaga magmuskler kan leda till allvarlig förstoppning, så kosten bör vara rik på vätska och fibrer, där färska frukter och grönsaker dominerar. Patienter med DMD kan också utveckla dysfagi (svårigheter att svälja). Vid misstanke om dysfagi bör patienten hänvisas till en logoped för bedömning av sväljning.
Om patienten drabbas av viktminskning, uttorkning, undernäring, aspiration och måttlig eller allvarlig dysfagi kan patienten behöva en gastrostomisond (en matningssond som sätts in direkt i magsäcken). Personer som tar prednison och personer med hjärtproblem kan behöva en natriumbegränsad kost.
Se även:
- Näringsmässiga överväganden under behandling med kortikosteroider (innehåller guider för måltidsplanering och förslag på matalternativ)
Träning
Träning kan hjälpa till att bygga upp skelettmuskulatur, hålla det kardiovaskulära systemet friskt och bidra till att man mår bättre. Men vid muskeldystrofi kan för mycket motion skada musklerna. Rådgör med din läkare om hur mycket motion som är bäst. En person med DMD kan träna måttligt men bör inte gå till utmattning.
Många experter rekommenderar simning och vattenövningar (vattenterapi) som ett bra sätt att hålla musklerna så spända som möjligt utan att orsaka onödig stress. Vattnets flytkraft bidrar till att skydda mot vissa typer av muskelspänningar och skador.
För att påbörja ett träningsprogram bör man se till att få en hjärtbedömning.
Kognitiva störningar och beteendestörningar
Barn med DMD som misstänks ha inlärningssvårigheter kan utvärderas av en utvecklings- eller barnneuropsykolog, antingen via skolsystemets specialutbildningsavdelning eller på ett medicinskt centrum med en remiss från MDA Care Center. DMD är förknippat med ökad frekvens av autismspektrumstörningar, uppmärksamhetsstörning med hyperaktivitet, ångest och depression, vilket också kan kräva adekvat medicinsk behandling.
Se även:
- När neuromuskulära sjukdomar påverkar hjärnan
- Hjärnan vid Duchennes muskeldystrofi:
- En lärarhandledning om neuromuskulär sjukdom
Läkemedel
Läkemedel som minskar hjärtats arbetsbelastning skrivs ibland ut vid DMD (se ”Hjärtvård” ovan).
Läkemedel som tillhör en grupp som kallas kortikosteroider är den viktigaste delen av den farmakologiska behandlingen, eftersom de har visat sig vara effektiva när det gäller att bromsa upp förloppet av DMD. Barn bör börja få dessa läkemedel innan de drabbas av en betydande fysisk försämring.4
Kortikosteroiderna prednison och deflazacort är fördelaktiga vid behandling av DMD. FDA godkände den 9 februari 2017 deflazacort (varumärket Emflaza), ett oxazolinderivat av prednison, för behandling av DMD. Styrkan hos 1 mg prednison motsvarar ungefär 1,3 mg deflazacort. För mer information, se FDA Approves Emflaza for Treatment of Duchenne Muscular Dystrophy.
Flera studier av alla dessa läkemedel vid DMD visade en signifikant ökning av styrkan (11 % med prednison jämfört med placebo). Denna styrkeökning nådde sitt maximum efter tre månaders behandling och bibehölls i 18 månader; det fanns också tecken på förbättring av tidsbestämd muskelfunktion (t.ex. den tid det tog att klättra uppför 4 trappor, 43 % snabbare med prednison jämfört med placebo) och av lungfunktionen. Kortikosteroider minskar också risken för skolios och fördröjer förlusten av gångförmåga. Tre studier visade att glukokortikosteroidbehandling var förknippad med förbättrad överlevnad. En fjärde studie visade dock inget tydligt samband med den ökade överlevnaden.5,6,7,8
Lungefunktionen har också visat sig förbättras med prednisonbehandling jämfört med placebo. Forcerad vitalkapacitet (FVC) förbättrades signifikant (11 %) efter sex månaders daglig prednisonbehandling.9
Glukokortikoider kan fördröja utvecklingen av skolios och minska behovet av kirurgi för att korrigera skolios hos patienter med DMD. Risken för att utveckla skolios kan vara signifikant lägre för patienter som får daglig behandling med deflazacort jämfört med placebo, och behovet av ryggradskirurgi är också signifikant minskat för patienter som behandlas med deflazacort. Förekomsten av frakturer är likartad mellan patienter som behandlas med glukokortikoider och de som inte behandlas.10 Det finns vissa belägg för att glukokortikoidbehandling av DMD förbättrar överlevnaden,8,11 men andra belägg visar inget samband mellan överlevnad och glukokortikoidbehandling.12
Kronisk användning av kortikosteroider är en del av vårdstandarden för DMD, men sådan behandling kan leda till biverkningar som viktökning, kortväxthet, akne, beteendeförändringar, osteoporos och kompressionsfrakturer i långa ben och kotpelare. Det är lämpligt att övervaka patienter som behandlas med kortikosteroider med regelbunden avbildning av ryggraden eftersom de kan vara symtomfria. Barn som utvecklar kot- eller långbensfrakturer bör remitteras till en pediatrisk endokrinolog eller benspecialist.
Snabbt avbrytande av kortikosteroider kan leda till livshotande komplikationer. PJ Nicholoff Steroid Protocol vägleder till avvänjning från kortikosteroider efter långvarig behandling.
I september 2016 beviljade USA:s livsmedels- och läkemedelsmyndighet (FDA) ett påskyndat godkännande av Eteplirsen, ett exonskippingläkemedel som har visat sig öka dystrofinet hos patienter med en mutation i dystrofingenen som är mottaglig för exon 51-skipping.
Ataluren (även känd som PTC124) är ett oralt administrerat läkemedel som håller på att utvecklas för behandling av genetiska defekter orsakade av nonsensmutationer, vilket gör det möjligt att förbigå nonsensmutationen och fortsätta översättningsprocessen till produktion av ett fungerande protein, vilket har visats i flera studier. Detta tillvägagångssätt skulle kunna gynna de uppskattningsvis 10 till 15 % av patienterna med DMD/BMD som bär på nonsense (stop)-mutationer. Ataluren är licensierat i Europeiska unionen och Storbritannien för behandling av patienter i åldern 2 år och äldre med DMD orsakad av nonsensmutationer.
Den vanligaste biverkningen av ataluren är kräkningar. Andra inkluderar minskad aptit, viktminskning, huvudvärk, hypertoni, hosta, näsblödning, illamående, smärta i övre delen av buken, flatulens, bukbesvär, förstoppning, utslag, smärta i lemmar, smärta i muskuloskeletala bröstkorgar, blod i urinen, ofrivillig urinering och feber.
I december 2019 godkändes Vyondys 53, ett ”exon skipping”-läkemedel som riktar sig mot en del av DNA som kallas exon 53, av FDA för behandling av individer som har en bekräftad mutation i DMD-genen som är mottaglig för en terapeutisk strategi som kallas exon 53 skipping och som kan hjälpa upp till 8 % av individer med DMD. För mer information, se https://www.mda.org/press-releases/mda-celebrates-fda-approval-vyondys-53-treatment-dmd-amenable-exon-53-skipping.
I augusti 2020 godkändes Viltepso, ett ”exon skipping”-läkemedel som riktar sig mot en del av DNA som kallas exon 53, av FDA för behandling av personer som har en bekräftad mutation i DMD-genen som är mottaglig för en terapeutisk strategi som kallas exon 53 skipping och som kan hjälpa upp till 8 % av personer med DMD. För mer information, se https://strongly.mda.org/fda-approves-ns-pharmas-viltepso-for-treatment-of-dmd-amenable-to-exon-53-skipping
Immuniseringar
Barn med DMD bör få alla vaccinationer som rekommenderas av US Centers for Disease Control and Prevention. Vissa vacciner bör ges innan glukokortikoidbehandling påbörjas, eftersom vissa är kontraindicerade hos patienter med DMD som får höga doser dagliga kortikosteroider. Fråga din läkare för mer information.
Fysik- och arbetsterapi
Ett fysioterapiprogram är vanligtvis en del av behandlingen för DMD. Din läkare på MDA Care Center kommer att hänvisa dig till en sjukgymnast för en grundlig utvärdering och rekommendationer. De främsta målen med sjukgymnastik är att möjliggöra större rörelse i lederna och att förebygga kontrakturer och skolios.
Medan sjukgymnastik betonar rörlighet och, där det är möjligt, förstärkning av stora muskelgrupper, fokuserar arbetsterapi på specifika aktiviteter och funktioner. Arbetsterapi kan hjälpa till med uppgifter för arbete, rekreation eller det dagliga livet, till exempel att klä på sig eller använda en dator.
Respiratorisk vård
När musklerna som hjälper till att andas blir svagare måste bronkialsystemet hållas fritt från sekret, antingen med hjälp av en hosthjälpmedel eller genom manuell hosthjälp med hjälp av en vårdare. En andningsterapeut eller lungläkare kan konsulteras för att få nödvändig information. Vid någon tidpunkt kan assisterad ventilation behövas för att hjälpa till att ge ett tillräckligt luftflöde in i och ut ur lungorna.
Det första steget för att använda assisterad ventilation är vanligtvis en icke-invasiv anordning, det vill säga en anordning som inte kräver några kirurgiska ingrepp. Personen får luft under tryck genom en mask, ett nässtycke eller ett munstycke. Icke-invasiv ventilation behövs vanligen bara delvis, ofta bara under sömnen.
Om ventilationsstöd dygnet runt blir nödvändigt är det möjligt att använda icke-invasiv ventilation på heltid, under vård av en läkare som är kunnig i denna praxis. Vissa unga män väljer att övergå till ett invasivt system, vilket innebär att en kirurgisk öppning som kallas trakeostomi utförs, vilket gör det möjligt att leverera luft direkt in i luftstrupen (trachea).
För mer information, se:
- Att få en trakeostomi: Min historia (en läkare med mitokondriell myopati beskriver hur hon genomgår och tar hand om sin trakeostomi)
- The Great Trach Escape: Is it for You? (Bärbar men kraftfull utrustning och skicklig vägledning gör icke-invasiv ventilation till ett alternativ för många)
- Diagnos och behandling av Duchennes muskeldystrofi, del 1: Diagnos samt neuromuskulär, rehabilitering, endokrin och gastrointestinal och näringsmässig behandling
- Diagnos och behandling av Duchennes muskeldystrofi, del 2: andning, hjärt-,
benhälsa och ortopedisk behandling - Diagnostik och behandling av Duchennes muskeldystrofi, del 3: primärvård,
nödhjälp, psykosocial vård och vårdövergångar över hela livet - DMD: diagnos och farmakologisk och psykosocial behandling
- DMD: genomförande av multidisciplinär vård
Ryggradskurvor
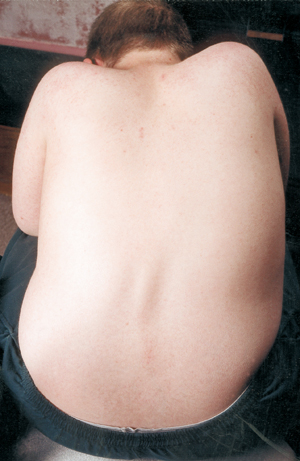 Hos unga män med DMD kan ryggraden gradvis dras in i en böjd form. Ryggraden kan kröka från sida till sida (skolios) eller framåt i en ”puckelryggsform” (kyfos).
Hos unga män med DMD kan ryggraden gradvis dras in i en böjd form. Ryggraden kan kröka från sida till sida (skolios) eller framåt i en ”puckelryggsform” (kyfos).
Skolios uppträder vanligtvis efter att en pojke har börjat använda en rullstol på heltid. Den ”svajande” krökning som ibland ses hos dem som fortfarande går kallas lordos.
Svår skolios kan störa sittande, sovande och till och med andning, så åtgärder bör vidtas för att försöka förebygga den.
Övningar för att hålla ryggen så rak som möjligt och råd om sittande och sovande positioner kan erhållas från en sjukgymnast.
Kirurgi för att räta upp ryggraden innebär att metallstänger med krokar sätts in i ryggraden.
Kirurgi för ungdomar med DMD utförs vanligen i tonåren.
Standarder för vård
Uppdateringar av 2010 års Centers for Disease Control (CDC) Care Considerations for Duchenne muscular dystrophy (vårdöverväganden för Duchennes muskeldystrofi) publicerades 2018.
Uppdateringar av 2005 års riktlinjer från American Academy of Neurology (AAN) om kortikosteroidbehandling av DMD utfärdades 2016.
Allmänna rekommendationer för medicinsk vård vid DMD utfärdades 2010 av arbetsgruppen DMD Care Considerations Working Group, under överinseende av US CDC. Dessa inkluderar:
En familjevänlig version av riktlinjerna finns tillgänglig tack vare TREAT-NMD. MDA bidrog till utvecklingen av den omfattande vägledningen.
Riktlinjer för vård av personer med DMD som får anestesi eller sedering släpptes av American College of Chest Physicians 2007.
Rekommendationer för övervakning av kardiovaskulär hälsa hos BMD- och DMD- bärare utfärdades 2005 av American Academy of Pediatrics.
Riktlinjer för respiratorisk vård vid DMD utfärdades av American Thoracic Society 2004.
- Birnkrant, D. J. et al. Diagnosis and management of Duchenne muscular dystrophy, part 2: respiratory, cardiac, bone health, and orthopaedic management. Lancet. Neurol. (2018). doi:10.1016/S1474-4422(18)30025-5
- Birnkrant, D. J. et al. American College of Chest Physicians consensus statement on the respiratory and related management of patients with Duchenne muscular dystrophy undergoing anesthesia or sedation. in Chest (2007). doi:10.1378/chest.07-0458.
- Raman, S. V et al. Eplerenon för tidig kardiomyopati vid Duchennes muskeldystrofi: en randomiserad, dubbelblind, placebokontrollerad studie. Lancet. Neurol. (2015). doi:10.1016/S1474-4422(14)70318-7
- Birnkrant, D. J. et al. Diagnosis and management of Duchenne muscular dystrophy, part 1: diagnosis, and neuromuscular, rehabilitation, endocrine, and gastrointestinal and nutritional management. Lancet. Neurol. (2018). doi:10.1016/S1474-4422(18)30024-3
- McDonald, C. M. et al. Långsiktiga effekter av glukokortikoider på funktion, livskvalitet och överlevnad hos patienter med Duchennes muskeldystrofi: en prospektiv kohortstudie. Lancet (2018). doi:10.1016/S0140-6736(17)32160-8
- Biggar, W. D. et al. Deflazacort in Duchenne muscular dystrophy: En jämförelse av två olika protokoll. Neuromuscul. Disord. (2004). doi:10.1016/j.nmd.2004.05.001
- Angelini, C. et al. Deflazacort in Duchenne dystrophy: Studie av långtidseffekt. Muscle Nerve (1994). doi:10.1002/mus.880170405
- Biggar, W. D., Harris, V. A., Eliasoph, L. & Alman, B. Långsiktiga fördelar av deflazacortbehandling för pojkar med Duchennes muskeldystrofi i sitt andra decennium. Neuromuscul. Disord. (2006). doi:10.1016/j.nmd.2006.01.010
- JR, M. et al. Randomized, double-blind six-month trial of prednisone in Duchenne’s muscular dystrophy. in New England journal of medicine (1989). doi:10.1056/NEJM198906153202405
- Henricson, E. K. et al. The cooperative international neuromuscular research group Duchenne natural history study: Glukokortikoidbehandling bevarar kliniskt betydelsefulla funktionella milstolpar och minskar sjukdomsprogressionen, mätt med manuella muskeltest och andra. Muscle and Nerve (2013). doi:10.1002/mus.23808
- Schram, G. et al. All-cause mortality and cardiovascular outcomes with prophylactic steroid therapy in Duchenne muscular dystrophy. J. Am. Coll. Cardiol. (2013). doi:10.1016/j.jacc.2012.12.008
- Bach, J. R., Martinez, D. & Saulat, B. Duchenne muskeldystrofi: Effekten av glukokortikoider på ventilatoranvändning och ambulation. Am. J. Phys. Med. Rehabil. (2010). doi:10.1097/PHM.0b013e3181e72207