Acesta este un ECG care mi-a fost trimis recent. Este un caz minunat și o situație cu care ne putem confrunta cu toții. Întrebarea este: Este vorba de TV sau SVT cu Aberrancy? Întrebarea suplimentară este: Ce faceți atunci când tratamentul dumneavoastră nu funcționează?
Un bărbat de 80 de ani se prezintă cu o stare de rău și palpitații. El vă spune că a avut un episod anterior cu ceva similar și a fost diagnosticat cu TVS. Deși nu toți antecedentele sunt comunicate. Pacientul are un GCS de 14, o tensiune arterială de 118/62 și o saturație de 95% în aerul ambiental. ECG-ul său este prezentat mai jos:
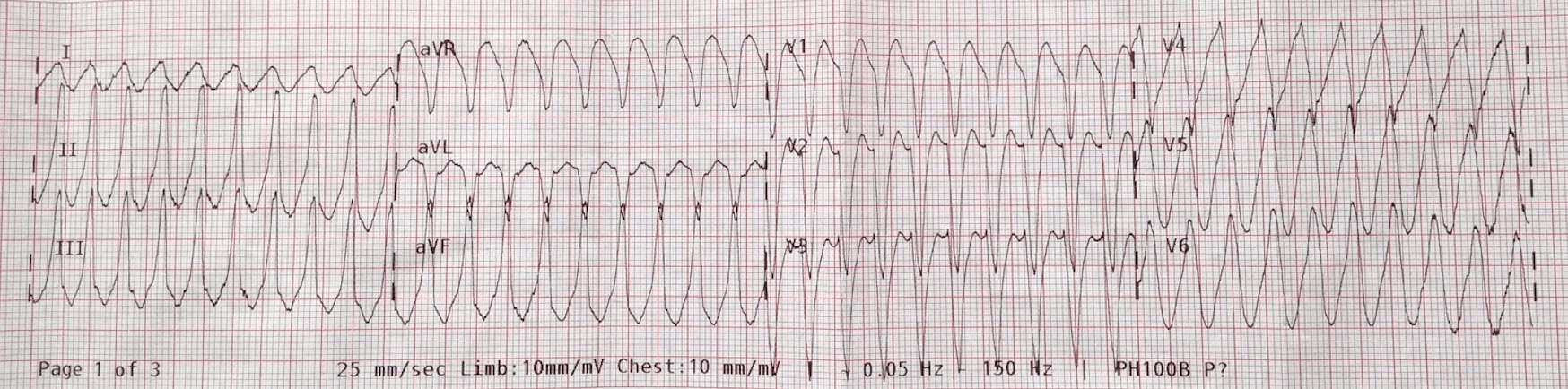
Pacientului i s-au administrat doze crescânde de adenozină 6,12 și mai târziu 18mg fără efect. A fost sedat și cardiovertit la 100/200/200J, fără rezolvare.
Ce ați face în continuare?
Câteva persoane au spus „treziți pacientul și vedeți ce se întâmplă atâta timp cât este stabil”. O opțiune bună.
Majoritatea oamenilor au spus „consultați cardiologia”. Unii au spus lignocaină, iar alții au spus să se înceapă o perfuzie de amiodaronă.
O perfuzie de amiodaronă a fost, de fapt, începută. La scurt timp după aceasta, ritmul pacientului s-a deteriorat în fibrilație ventriculară și apoi în asistolie. A fost începută resuscitarea cardio-respiratorie și i s-a administrat Adrenalină. A avut loc ROSC și pacientul și-a recăpătat cunoștința.
Este vorba de TV sau NU? – Răspunsurile dumneavoastră
Întrebarea a fost adresată cu privire la posibile diagnostice alternative ale ECG-ului. Nu despre management- care ar trebui să fie sedare și cardiovert imediat(mai multe despre acest lucru mai târziu).
Iată un grafic al procentului de persoane care au crezut că este unul dintre cele cinci diagnostice.

Vezi că majoritatea persoanelor au crezut că este TV, totuși un număr substanțial a crezut că este TVS asociată cu o cale accesorie a WPW.
Să ne uităm la cele 3 alternative.
Să eliminăm HyperK și blocajul canalelor Na, deoarece nu a fost niciuna dintre acestea.
TVS cu aberație
Acest lucru înseamnă de obicei TVS cu un bloc de ramură de fascicul. Veți vedea că morfologia este destul de diferită față de ECG-ul de mai sus. ECG-ul de mai jos prezintă o morfologie LBBB cu o frecvență rapidă. Cu toate acestea, QRS-ul nu este deloc foarte larg. Acesta este un SVT cu un LBBB.

Sursa LITFL
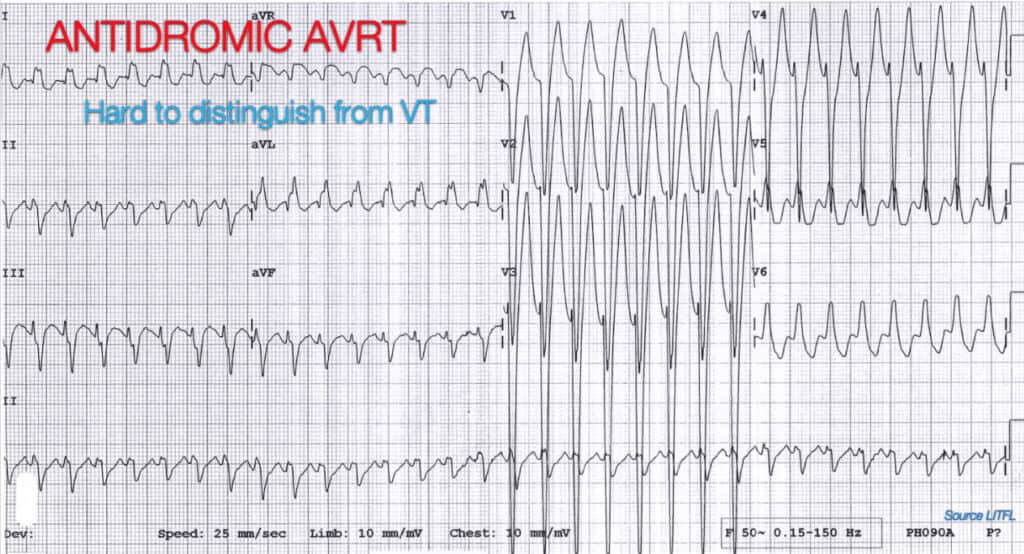
SVT cu conducere antidromică prin calea accesorie
Un număr substanțial de persoane au crezut că este vorba de un SVT cu conducere antidromică prin calea accesorie asemănătoare unuiWPW. Acest lucru a fost în principal din cauza ratei în sine. În unele cazuri a fost foarte rapidă, apropiindu-se de 250bpm. Aceasta este de fapt destul de rapidă și sunt de acord că dacă rata este mai mare de 250 gândiți-vă la o cale accesorie. Un ritm precum tahicardia de reintroducere a nodului AV va fi aproape imposibil de diferențiat de TV. Acesta poate funcționa la un ritm foarte rapid.
Este vorba de TV?
Știm că aproximativ 80% din toate tahicardiile complexe largi sunt TV. La vârsta acestui pacient, șansa este mai mare de 90%. Conform prelegerilor mele cu privire la cei 2 pași de diagnosticare a TV și anume:
- PASUL 1: Este frecvența mai mare de 120bpm ȘI
- PASUL 2: Este QRS-ul > 120ms
Dacă da la ambele este TV.
Comparați acest lucru cu abordarea mai academică de a pune diagnosticul. Pentru o abordare mai academică de a pronunța VT, există anumite criterii care trebuie căutate.
Criterii pentru VT
1. Care este vârsta pacientului?- Cu cât pacientul este mai în vârstă, cu atât este mai probabil diagnosticul de TV
2. Sunt complexele cu adevărat largi, adică >4 pătrate mici (>160ms)
3. Există unde p și există o disociere AV adevărată?
4. Există bătăi de captură sau de fuziune?
5. Este axa extremă?
6. Există concordanță (+ve sau -ve) în V1-6
7. Există un pattern RSr?
8. Este prezent vreunul dintre semne?
-Brugada’s- QRS la unda S >100ms
-Josephson’s- Notching în unda S
Primul lucru pe care îl pot vedea în acest ECG este disocierea AV și al doilea este semnul Josephson. Indiferent de ritm, este vorba de TV.

Să ne uităm la management
Adenosina este sigură de utilizat în ritmuri regulate complexe largi(atenție la FA cu WPW), la fel și Amiodarona. Cred că în acest caz, cel mai probabil a fost o TV legată de ischemie și a durat prea mult timp, astfel încât pacientul s-a deteriorat în FV
Am discutat acest lucru cu cardiologia și cardiologul a fost de acord că a fost o TV și a fost de acord că este posibil să fi fost o perioadă prea lungă în TV pentru acest pacient.
Întrebarea ce trebuie făcut dacă cardioversia nu funcționează la acești pacienți trebuie să fie abordată. Nu există multe opțiuni. Putem să trezim pacientul dacă este stabil hemodinamic și apoi să ne regrupăm cu cardiologia. Putem să administrăm amiodaronă și apoi să încercăm cardioversia . O alternativă este să încercăm să folosim două defibrilatoare. Acest lucru este OK atâta timp cât puteți livra curentul la câteva secunde unul după celălalt. O altă opțiune este utilizarea stimulării de supraviteză. Ați folosi ceva diferit?
Mesajul este că trebuie să ne simplificăm sarcina. Avem nevoie de abordări de siguranță pe care să le putem folosi la patul cabinei de resuscitare. Vorbesc despre abordările failsafe, sau cum le-a numit altcineva „The 2am in the morning, when my brain isn’t working” (Abordările de la 2 dimineața, când creierul meu nu funcționează) pentru cele mai dificile probleme de cardiologie la Cardiac Bootcamp și sunt încântat când aud poveștile care se întorc de unde oamenii au trebuit să le folosească.
„Cunoștințele pe care le luăm în tura noastră contează”
Peter Kas