Auteur: Louise R.A. Olde Nordkamp
Supervizor: Louise R.A. Olde Nordkamp
: Wouter Wieling
Definiție
Sincopa este o pierdere tranzitorie a conștienței (TLOC) datorată hipoperfuziei cerebrale globale, caracterizată prin apariție rapidă, durată scurtă și recuperare completă spontană. Aceasta exclude alte cauze de TLOC, cum ar fi cauzele neurologice, psihologice și metabolice.
1.Sincopa
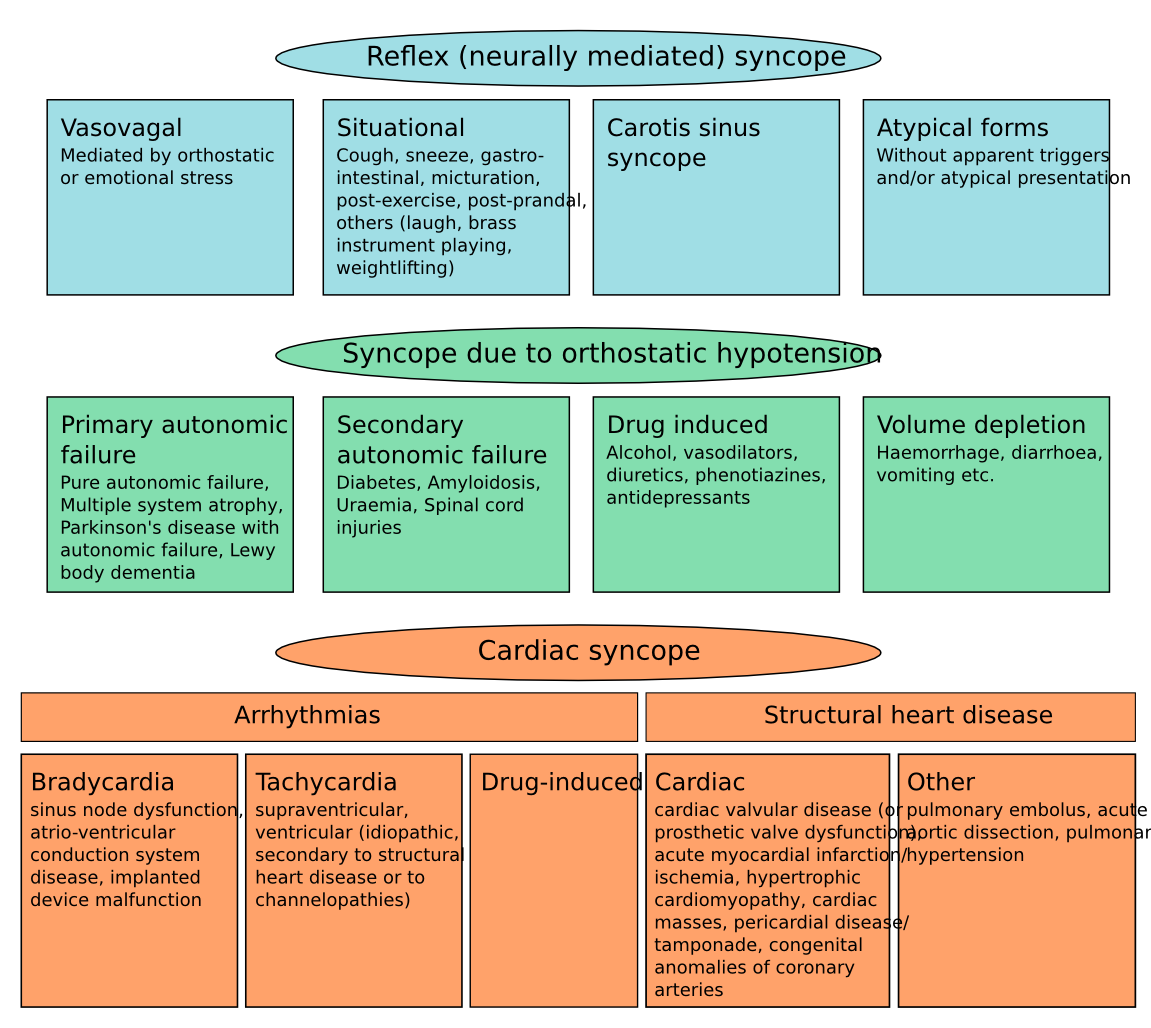
a. Reflex syncope
b. Hipotensiune arterială ortostatică
c. Cardiac syncope
2.Neurological disorders
3.Psychiatrical disorders
4.Tulburări metabolice
Clasificarea sincopei
Sincopa poate fi clasificată în:
Pathofiziologie
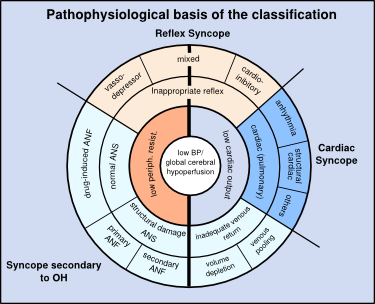
Presiunea arterială medie este determinată de debitul cardiac (CO), rezistența vasculară sistemică (RVS) și presiunea venoasă centrală. Sincopa poate fi cauzată de o rezistență periferică scăzută (tip vasodepresor), de un debit cardiac scăzut (tip cardioinhibitor) sau de o combinație a celor două.
O rezistență periferică scăzută poate fi cauzată de un reflex inadecvat, sau de o insuficiență autonomă. Un debit cardiac scăzut poate fi cauzat de bradicardie reflexă, aritmii sau boli cardiace structurale sau de un retur venos inadecvat.
Presiunea arterială medie
=
Debitul cardiac * Rezistența periferică totală
Epidemiologie
Sincopa este frecventă în populația generală. Incidența cumulativă de-a lungul vieții a ≥1 episoade sincopale la adolescenți în populația generală este ridicată, cu aproximativ 40% până la vârsta de 21 de ani. Sincopa reflexă este de departe (>95%) cea mai frecventă cauză. Majoritatea au experimentat episoade de sincopă mediată de reflex în adolescență și adolescență. Frecvența hipotensiunii ortostatice și a sincopei cardiace crește odată cu vârsta. Aproximativ 10-30% din episoadele de sincopă la pacienții de peste 60 de ani care vizitează un spital pentru episoadele de sincopă sunt de origine cardiacă.
Caracteristici clinice
Ancheta este cea mai importantă caracteristică în evaluarea sincopelor. O anamneză adecvată relevă caracteristicile clinice asociate cu un eveniment sincopal care sunt importante pentru a diferenția diferitele cauze de sincopă.
Aceste caracteristici clinice sunt sugestive pentru o cauză specifică de sincopă:
Sincopă reflexă (mediată neural)
- Absența bolii cardiace
- Antecendente îndelungate de sincopă
- După o vedere, un sunet, un miros brusc, neașteptat, neplăcut, sau durere
- Starea prelungită în picioare sau în locuri aglomerate, fierbinți
- Nausee, vărsături asociate cu sincopa
- În timpul sau în stare de absorbție după o masă
- Cu rotația capului, presiune pe sinusul carotidian (ca în tumori, bărbierit, gulere strânse)
- După efort
Sincopă datorată hipotensiunii ortostatice
- După ridicarea în picioare
- Relație temporală cu începerea medicației care duce la hipotensiune sau modificări ale dozei
- Starea prelungită în picioare, mai ales în aglomerație, locuri fierbinți
- Prezența neuropatiei autonome sau a parkinsonismului
- După efort
Sincopă cardiacă
- Prezența unei boli cardiace structurale severe
- În timpul efortului, sau în decubit dorsal
- Precedată de palpitații sau însoțită de durere toracică
- Antecedente familiale de moarte subită
La toți pacienții care se prezintă la un medic cu sincopă în spital se recomandă efectuarea unui ECG pentru a depista o cauză cardiacă a sincopei. Monitorizarea Holter este indicată doar la pacienții care au sincope foarte frecvente sau presincope. Monitorizarea în spital (la pat sau telemetrică) este justificată numai atunci când pacientul are o boală cardiacă structurală importantă și prezintă un risc ridicat de aritmii care pun viața în pericol. La >60% se pune un diagnostic cert sau foarte probabil după evaluarea inițială (anamneză, examen fizic și ECG).
Când mecanismul sincopei rămâne neclar după o evaluare completă, inclusiv un test de înclinare a capului în sus și un masaj al sinusului carotidian, este indicat un înregistrator cu buclă implantabil la pacienții care au caracteristici clinice sau ECG care sugerează sincopa aritmică.
Sincopa de reflex
Evaluare diagnostică
Sincopa de reflex se referă la un grup eterogen de afecțiuni în care există o modificare relativ bruscă a activității sistemului nervos autonom (scăderea tonusului simpatic care determină mai puțină vasoconstricție și creșterea tonusului parasimpatic (vagal) care determină bradicardie), declanșată de o afecțiune centrală (de ex.g. emoții, durere, fobie de sânge) sau periferic (de exemplu, ortostatism prelungit sau creșterea activității aferente a sinusului carotidian). Aceasta duce la o scădere a tensiunii arteriale și a perfuziei cerebrale. Intervalul de bradicardie variază foarte mult în sincopa reflexă, de la o mică reducere a frecvenței cardiace maxime până la câteva secunde de asistolie. Deoarece sincopa reflexă necesită o inversare a fluxului autonom normal de ieșire, aceasta apare numai la persoanele cu un sistem nervos autonom funcțional și, prin urmare, ar trebui să fie distinsă de sincopa datorată hipotensiunii ortostatice neurogene la pacienții cu insuficiență autonomă cronică.
Sincopa vasovagală, o formă specifică de sincopă reflexă, este diagnosticată dacă sincopa este precipitată de stres emoțional sau stres ortostatic și este asociată cu prodromuri tipice (cum ar fi greață, căldură, paloare, amețeală și/sau diaforeză).
Testul de înclinare a capului în sus este utilizat pentru a examina susceptibilitatea la sincopa reflexă la pacienții care prezintă sincopă de cauză necunoscută. În timpul testului de înclinare a capului în sus, un pacient este schimbat în mod pasiv din poziția culcat în poziție verticală folosind o masă de înclinare.
Tratament
Prognosticul sincopei reflexe este excelent. Cu toate acestea, episoadele de sincopă pot avea un impact considerabil asupra calității vieții, din cauza naturii sale neașteptate și a temerii pentru recurențe. Tratamentul inițial al sincopei reflexe constă în măsuri terapeutice nefarmacologice, inclusiv reasigurarea cu privire la natura benignă a afecțiunii, creșterea aportului de sare și lichide din alimentație, antrenamentul pentru exerciții fizice moderate și manevrele fizice de contrapresiune (încordare musculară).
Hipotensiune arterială ortostatică
Evaluare diagnostică

Hipotensiunea arterială ortostatică poate fi împărțită în 3 variante, în funcție de intervalul de timp dintre ridicarea din poziția decubit dorsal și acuzele de amețeală și/sau leșin.1. hipotensiunea ortostatică inițială este definită ca o scădere tranzitorie a tensiunii arteriale (>40 mmHg tensiune arterială sistolică (TA) și/sau >20 mmHg tensiune arterială diastolică) în decurs de 15 secunde de la ridicarea în picioare. Poate fi prezentă doar în timpul stării active în picioare, deoarece scăderea inițială a TA nu este observată în timpul testului de înclinare cu capul în sus, în care atât TA, cât și frecvența cardiacă (FC) cresc treptat până când se ajunge la stabilizare. Din cauza modificărilor inițiale rapide, poate fi detectată doar prin măsurarea continuă a TA de la bătaie la bătaie a tensiunii arteriale de la deget. 2. Hipotensiunea ortostatică clasică este definită ca o reducere susținută a tensiunii arteriale sistolice de cel puțin 20 mmHg sau a tensiunii arteriale diastolice de 10 mmHg în decurs de 3 minute de la statul în picioare sau de la înclinarea capului în sus la cel puțin 60 de grade pe o masă de înclinare. Deoarece scăderea TA este dependentă de TA inițială, o reducere a TA sistolică de 30 mmHg poate fi un criteriu mai adecvat pentru OH la pacienții cu hipertensiune arterială în decubit dorsal. Hipotensiunea ortostatică este un semn clinic și poate fi simptomatică sau asimptomatică și poate fi un rezultat al insuficienței autonome primare sau secundare. Hipotensiunea ortostatică clasică poate fi depistată în timpul evaluării la patul bolnavului cu un test activ de menținere în poziție culcată în picioare utilizând manșeta manuală.3. Hipotensiunea ortostatică întârziată este o reducere susținută a TA sistolică dincolo de 3 minute de menținere în picioare. Aceste scăderi întârziate ale TA pot fi o formă ușoară sau precoce de insuficiență simpatică adrenergică. Ea poate fi detectată cu un test prelungit de menținere în poziția culcat în picioare sau în timpul testului de înclinare a capului în sus.
Tratament
Tratamentul inițial constă în educarea în ceea ce privește conștientizarea și posibila evitare a factorilor declanșatori (de exemplu, medii aglomerate și fierbinți, epuizarea volumului), recunoașterea precoce a simptomelor premonitorii și efectuarea de manevre pentru a întrerupe episodul (de exemplu, poziția în decubit dorsal, încordarea mușchilor). Insuficiența autonomă indusă de medicamente este probabil cea mai frecventă cauză a hipotensiunii ortostatice; în aceste cazuri, eliminarea agenților incriminați, în principal diureticele și vasodilatatoarele, reprezintă principala strategie. Alcoolul este, de asemenea, frecvent asociat cu intoleranța ortostatică. În plus, la unii pacienți poate fi utilă extinderea volumului intravascular prin încurajarea unui aport de sare și lichide mai mare decât cel normal.
Sincopa cardiacă
Evaluare diagnostică
Aritmiile cardiace, atât cele bradi- cât și cele tahiaritmice pot cauza sincopă, din cauza scăderii debitului cardiac. Factorii suplimentari care determină susceptibilitatea la sincopă datorată aritmiilor sunt tipul de aritmie (atrială sau ventriculară), starea funcției ventriculare stângi, postura și adecvarea compensării vasculare sunt importante. Boala cardiacă structurală poate provoca sincopă atunci când solicitările circulatorii depășesc capacitatea afectată a ritmului cardiac de a-și crește debitul.
Vârsta mai mare, un ECG anormal (anomalii de ritm, tulburări de conducere, hipertrofie, infarct miocardic vechi, posibilă ischemie acută și bloc AV), antecedente de boli cardiovasculare, în special aritmie ventriculară, insuficiență cardiacă, sincopa apărută fără prodromi sau în timpul efortului sau în decubit dorsal, s-au dovedit a fi factori predictivi de aritmie și/sau mortalitate în decurs de 1 an.
Dacă se suspectează o sincopă cardiacă se recomandă evaluarea cardiacă (ecocardiografie, test de efort, studiu electrofiziologic și monitorizare ECG prelungită, inclusiv loop recorder).
Tratament
Sincopa datorată aritmiilor cardiace documentate trebuie să primească un tratament adecvat cauzei la toți pacienții. Stimularea cardiacă, ICD-urile și ablația prin cateter sunt tratamentele obișnuite ale sincopei datorate aritmiilor cardiace, în funcție de mecanismul sincopelor. Pentru bolile cardiace structurale, tratamentul este cel mai bine direcționat spre ameliorarea leziunii structurale specifice sau a consecințelor sale.
-
The ESC Textbook of Cardiovascular Medicine. Ediția a doua. Editori: Camm AJ, Luscher TF, Serruys PW. 2009. Oxford university press.
- Task Force for the Diagnosis and Management of Syncope…, European Society of Cardiology (ESC)., European Heart Rhythm Association (EHRA)., Heart Failure Association (HFA)., Heart Rhythm Society (HRS)., Moya A, Sutton R, Ammirati F, Ammirati F, Blanc JJ, Brignole M, Dahm JB, Deharo JC, Gajek J, Gjesdal K, Krahn A, Massin M, Pepi M, Pezawas T, Ruiz Granell R, Sarasin F, Ungar A, van Dijk JG, Walma EP, și Wieling W. Guidelines for the diagnosis and management of syncope (versiunea 2009). Eur Heart J. 2009 Nov;30(21):2631-71. DOI:10.1093/eurheartj/ehp298 | PubMed ID:19713422
-
R. Fiziopatologia sincopelor. Clin Auton Res 2004; 14: Suppl 1:18-24
- Wieling W, Thijs RD, van Dijk N, Wilde AA, Benditt DG, and van Dijk JG. Simptomele și semnele de sincopă: o revizuire a legăturii dintre fiziologie și indicii clinice. Creier. 2009 Oct;132(Pt 10):2630-42. DOI:10.1093/brain/awp179 | PubMed ID:19587129
- Freeman R, Wieling W, Axelrod FB, Benditt DG, Benarroch E, Biaggioni I, Cheshire WP, Chelimsky T, Cortelli P, Gibbons CH, Goldstein DS, Hainsworth R, Hilz MJ, Jacob G, Jacob G, Kaufmann H, Jordan J, Lipsitz LA, Levine BD, Low PA, Mathias C, Raj SR, Robertson D, Sandroni P, Schatz I, Schondorff R, Stewart JM, și van Dijk JG. Declarație de consens privind definirea hipotensiunii ortostatice, a sincopei mediate neural și a sindromului de tahicardie posturală. Clin Auton Res. 2011 Apr;21(2):69-72. DOI:10.1007/s10286-011-0119-5 | PubMed ID:21431947
- Colman N, Nahm K, van Dijk JG, Reitsma JB, Wieling W și Kaufmann H. Valoarea diagnostică a anamnezei în sincopa reflexă. Clin Auton Res. 2004 Oct;14 Suppl 1:37-44. DOI:10.1007/s10286-004-1006-0 | PubMed ID:15480928
Toate rezumatele Medline: PubMed