 Agoniserend, onverdraaglijk, ellendig, ondraaglijk, gestoken met een mes, erger dan een bevalling.
Agoniserend, onverdraaglijk, ellendig, ondraaglijk, gestoken met een mes, erger dan een bevalling.
Als uroloog die gespecialiseerd is in de behandeling van patiënten met nierstenen heb ik een nieuw lexicon geleerd dat exclusief is voor steenvormers die vlagen van nierkoliek beschrijven.
Pijn, het kenmerkende symptoom van steenziekte, is goed voor meer dan een miljoen bezoeken aan de spoedeisende hulp door dergelijke patiënten in de Verenigde Staten per jaar.
In de afgelopen decennia is aanzienlijke vooruitgang geboekt bij het verkrijgen van inzicht in de fysiologie van nierkoliek en het optimaliseren van methoden om het te behandelen. Echter, ondanks verbeterde wetenschappelijke verklaringen hebben wij als clinici nog steeds geen perfect begrip van waarom het optreedt.
- PIJN VAN STEENPASSAGE
- Hoe de pijn begint
- What Happens Later
- Three Phases of Pain in more Detail
- The Physiology
- De symptomen
- Het CONUNDRUM – Pijn zonder obstructie
- Opinies van Urologen in het algemeen
- Wat gebeurt er met de patiënt? In alle gevallen is het eerst noodzakelijk om andere mogelijke bronnen van pijn uit te sluiten; dergelijke workups eindigen echter vaak met hetzelfde resultaat – een patiënt met hinderlijke pijn in de flank en bewijs van een of meer niet obstructieve stenen op beeldvorming.
- Een specifiek voorbeeld
- Wat is bekend tot op heden
- Wat ik denk
- Meer dat u zou kunnen bevallen
- Wat nierstenen zijn
- Soorten nierstenen
- Moeten we al die stenen analyseren?
- Hoe nierstenen ontstaan
- Wanneer kristallen de nieren verstoppen
- Medullaire sponsnieren
PIJN VAN STEENPASSAGE
Patiënten lijden al meer dan tweeduizend jaar aan nierkoliek als gevolg van steenziekte. Het is opmerkelijk hoe weinig de klinische presentatie in deze periode is veranderd. In 400 v. Chr. noemde Hippocrates het al de eerste ziekte van de nieren. Hij was een van de eerste waarnemers die het verband tussen urinaire obstructie en pijn begreep, en schreef:
Een acute pijn wordt gevoeld in de nier, de lendenen, de flank en de testis van de aangedane zijde; de patiënt urineert vaak; geleidelijk aan wordt de urine onderdrukt. Met de urine wordt zand meegevoerd; als het zand langs de urinebuis passeert, veroorzaakt het hevige pijn, die verlicht wordt als het wordt uitgedreven; dan begint hetzelfde lijden opnieuw.
We zijn sindsdien de complexe fysiologische basis voor deze relatie op een veel dieper niveau gaan waarderen.
Hoe de pijn begint
 De eerste stap in dit proces is acute obstructie, meestal door een steen. Maar bij steenvormers kunnen massa’s kristallen voor obstructie zorgen, net als bloedstolsels als het bloeden bijzonder hevig is.
De eerste stap in dit proces is acute obstructie, meestal door een steen. Maar bij steenvormers kunnen massa’s kristallen voor obstructie zorgen, net als bloedstolsels als het bloeden bijzonder hevig is.
De urine uit de nier kan niet meer naar de blaas en hoopt zich op en rekt de proximale – het dichtst bij de nier gelegen – urineleider en het renale verzamelsysteem op. Deze rek activeert nociceptieve zenuwvezels – vezels die verwondingen waarnemen – binnen een heel neuronaal netwerk dat zich submucosaal in het nierbekken, de kelken, het kapsel en de urineleider bevindt.
Figuur 1 (links) – Voorbeeld van een verstopte proximale uretersteen met verwijding en uitrekking van het verzamelsysteem boven het niveau van de obstructie.
Deze vezels zenden vervolgens afferente signalen naar het ruggenmerg T11 – L1 die door het lichaam worden geïnterpreteerd als pijn op het corresponderende niveau van neuronale activering. Als de steen vanuit de nier via de urineleider naar de blaas migreert, verschuift de pijn meestal ook naar beneden. De pijn wordt meestal in de bovenzijde van de flank gevoeld wanneer de steen in de proximale ureter vastzit en in de buurt van de uretero-vesicale overgang bij de ingang van de blaas, zo laag als de schaamlippen/testikel.
Patiënten die een steen uitscheiden, kunnen naast pijn ook andere symptomen ervaren. Veel van de zenuwen die betrokken zijn bij het proces van obstructie zijn nauw verbonden met de innervatie van aangrenzende organen, bijvoorbeeld het maagdarmkanaal. Kruisactivatie van deze geassocieerde zenuwvezels is voorgesteld als een verklaring voor misselijkheid en braken, die zo vaak voorkomen in de setting van een acute episode van nierkoliek.
In zeldzame gevallen kunnen patiënten zelfs alternatieve symptomen hebben zonder dat er ook maar enige pijn is. In sommige gevallen, vooral wanneer de steen zich op de uretero-vesicale overgang bevindt, overheersen de plasklachten en zijn de enige noemenswaardige symptomen de urinefrequentie, aandrang en ongemak bij het plassen. Deze symptomen lijken op een urineweginfectie en leiden vaak tot een tijdelijke verkeerde behandeling met antibiotica totdat de juiste diagnose is gesteld.
What Happens Later
De toenemende druk op het nierbekken als gevolg van de aanhoudende obstructie veroorzaakt een afgifte van prostaglandine E2. Deze chemische bemiddelaar van de respons op het letsel veroorzaakt een perfecte storm.
Het veroorzaakt ureterale hyperperistaltiek (verhoogde intensiteit van de golven van gecoördineerde ureterale contracties die normaal gesproken de urine naar de blaas stuwen) en uiteindelijk zelfs ureterale spasmen. Het leidt ook tot verwijding van de afferente arteriolen – die kleine weerstandsvaten die de bloedstroom naar de haarvaten van de nieren regelen.
De arteriolaire verwijding verhoogt de bloedstroom naar de nier en bevordert een tijdelijke diurese, net zoals de ureterale gladde spier hyperperistaltiek en uiteindelijk spasme de urineleider rond de steen vernauwen en de obstructie verergeren. Spasme leidt tot de opbouw van melkzuur, zoals dat bij elke overbelaste spier gebeurt, en zet een ontstekingscascade in gang die op haar beurt de pijn kan verergeren.
Na verloop van tijd daalt de bloedstroom naar de aangetaste nier, hoewel de arteriolen die het bloed in de niercapillairen laten stromen verwijd blijven. De bloedstroom daalt omdat de efferente arteriolen, die het bloed uit de haarvaten laten stromen waar de filtratie plaatsvindt, zich beginnen te vernauwen en de filtratie door de glomerulae van de nieren verhogen. De verhoogde filtratie houdt de druk op peil en kan deze zelfs verhogen.
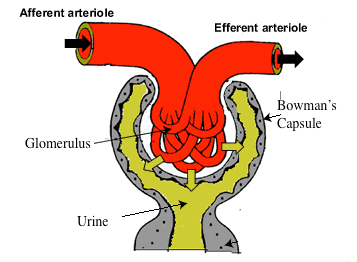
Figuur 2 – Schema van de bloedstroom naar het nefron. Het bloed komt binnen via de afferente arteriole en wordt vervolgens gefilterd in de glomerulus, waarbij urine wordt geproduceerd. Het bloed verlaat het nefron via de uitvoerende arteriole. Zowel de afferente als de efferente arteriole kunnen zich verwijden en vernauwen om de druk en uiteindelijk de filtratie via de urineproductie te regelen.
In veel opzichten is dit complexe systeem analoog aan de uitwasslangen die veel mensen gebruiken om hun gazon te besproeien. De afferente arteriolen zijn de kraan waarmee de slang is verbonden en de efferente arteriolen zijn de opening aan het uiteinde van de slang die kan worden gesloten of opengelaten tot een sproeier.
Filtratie zijn de vele kleine waterstroompjes langs de slang die het gras laten groeien.
Wanneer de kraan en het uiteinde goed werken, zijn beide open en wordt water (urine) geproduceerd in een langzaam, constant tempo (Figuur 4 – links). Bij een verstopte steen wordt de kraan – bij wijze van spreken – meer geopend en het uiteinde meer vastgeklemd, zodat meer vloeistof – water – met hoge druk over de lengte van de slang wordt uitgefilterd (figuur 4 – rechts). In de nier vindt deze filtratie plaats in de nefronen en wordt de druk verhoogd. Wanneer de klem wordt aangetrokken, kan de totale hoeveelheid water die door de slang stroomt dalen, terwijl de hoeveelheid water die langs de slang wordt uitgefilterd toeneemt.
Figuur 4 – Analogie van de soaker slang met de renale bloedstroom en filtratie. Links is er weinig druk in het systeem en sijpelt het water (de urine) er langzaam uit over de gehele lengte. Rechts is de instroom veel groter dan de uitstroom en schiet het water (de urine) met een zeer hoge druk uit de slang.

Three Phases of Pain in more Detail
The Physiology
Een discussie over ureterale obstructie zou niet volledig zijn zonder het werk van E. Darracott Vaughan, die in de jaren zeventig de fysiologie van urinewegobstructie karakteriseerde.
Aannemende dat twee nieren goed functioneren, kunnen de fysiologische effecten van acute ureterale obstructie worden gekenmerkt door drie verschillende fasen.
In fase één veroorzaken de effecten van de hierboven beschreven ontstekingscascade een progressieve stijging van de nierdoorbloeding en de druk in het nierbekken en de uretera. Deze fase duurt ongeveer één tot anderhalf uur. In deze fase wordt de afferente arteriole – de kraan – maximaal geopend.
Fase twee wordt gekenmerkt door efferente arteriolaire vaatvernauwing, die gedurende maximaal vijf uur een afname van de totale renale bloedstroom veroorzaakt, maar een toename van de ureterale druk. De kraan wordt geopend en de eindklem wordt aangedraaid.
Fase drie wordt gekenmerkt door een verdere afname van de renale bloedstroom naar de aangedane nier en uiteindelijk een afname van de ureterale druk. De eindklem wordt steeds strakker aangetrokken, zodat de bloedstroom naar de nier zodanig vermindert dat de filtratie en de urineproductie beginnen af te nemen, en daarmee ook de druk.
Metingen van de ureterale druk (rood) en de renale bloedstroom (blauw) na het begin van een acute unilaterale ureterale obstructie. (Met dank aan Campbell-Walsh Urology, Tenth Edition, Elsevier Inc.)
De daling van de bloedstroom is tijdens een acute aanval niet schadelijk, maar na verloop van tijd kan dat wel het geval zijn. Dit betekent dat het verwijderen van een verstoppende steen een belangrijke zaak is. Meestal gaan stenen vanzelf over. Maar steenaanvallen vereisen medische aandacht, want als de steen blijft belemmeren moet hij worden verwijderd.
De symptomen
Het is gemakkelijk te vermoeden hoe deze drie verschillende fasen klinisch correleren met de symptomen die men ervaart tijdens een acute episode van koliek.
Het begin van de pijn correleert klassiek met fase één en de uitlokkende obstructieve gebeurtenis. Het is op dit punt dat de patiënt meestal hulp zoekt op de spoedeisende hulp of in de spreekkamer van een arts.
De pijn houdt klassiek enkele uren aan op een ernstig niveau (fase twee) maar neemt uiteindelijk af, althans gedeeltelijk (fase drie).
In veel gevallen komt de pijn in golven, mogelijk een teken van intermitterende obstructie die de bovenstaande route activeert telkens wanneer de urinestroom wordt belemmerd. Dit gebeurt door een combinatie van de beweging van de steen en de spanningen van de ureter met toe- of afname van spierkrampen.
Het CONUNDRUM – Pijn zonder obstructie
Opinies van Urologen in het algemeen
Hoewel de fysiologische basis van pijn in het geval van obstructie duidelijk is, geeft het geen verklaring voor een van de meest voorkomende raadsels bij steenziekte – de symptomatische niet-obstructerende steen. Dit kunnen vrije stenen zijn die niet gepasseerd zijn, stenen die aan een plaque vastzitten, of pluggen in de nierbuisjes die samengeklonterd genoeg zijn om op een CT-scan als ‘steen’ te worden gezien, hoewel het eigenlijk weefselverkalkingen zijn.
Er is misschien wel net zoveel variatie in de klinische opinie in dergelijke gevallen als in elk ander klinisch scenario in het veld.
Als men een groep urologen zou vragen of zij geloven dat kleine niet blokkerende stenen nierkoliek kunnen veroorzaken, zouden de meningen variëren van absolute zekerheid tot volledige afwijzing van het concept in zijn geheel.
Wat gebeurt er met de patiënt? In alle gevallen is het eerst noodzakelijk om andere mogelijke bronnen van pijn uit te sluiten; dergelijke workups eindigen echter vaak met hetzelfde resultaat – een patiënt met hinderlijke pijn in de flank en bewijs van een of meer niet obstructieve stenen op beeldvorming.
Bij gebrek aan een fysiologische verklaring voor hun symptomen, worden patiënten met pijn en niet obstructieve stenen vaak doorgestuurd voor gedetailleerde workups, secundaire en tertiaire consulten en doorverwijzing naar pijnspecialisten en zelfs psychiaters. Echter, in een tijd waarin flexibele ureteroscopie vrij veilig en poliklinisch kan worden uitgevoerd, moet men zich afvragen of dergelijke patiënten wel op de juiste manier worden behandeld.
Een specifiek voorbeeld
Als voorbeeld ontmoette ik onlangs een patiënte die van enkele uren afstand was doorverwezen op zoek naar een vierde opinie over haar chronische pijn in de flank. Ze had maandenlang last gehad van een hevige pijn in haar linkerflank die haar vermogen om te werken en haar normale leven te leiden had beperkt.
Ze had de pijn toegeschreven aan een niersteen van 7 mm in de lagere pool aan die kant, die niet obstructerend was en die was ontdekt op een CT scan tijdens haar eerste presentatie op een externe spoedeisende hulp (Figuur 3). Geen van de artsen die ze had gezien, was het echter eens met haar zelfdiagnose.
scan tijdens haar eerste presentatie op een externe spoedeisende hulp (Figuur 3). Geen van de artsen die ze had gezien, was het echter eens met haar zelfdiagnose.
Figuur 3 – CT-beeld van een steen aan de linkeronderpool die geen obstructie veroorzaakt (rode pijl). Er zijn geen aanwijzingen voor obstructie of ontsteking rond de nier.
Op de eerste hulp kreeg ze verdovende pijnstillers en werd ze naar huis gestuurd voor een vervolgbehandeling bij een uroloog.
De eerste uroloog die ze zag, vertelde haar dat de steen weliswaar zichtbaar was, maar dat de plaats ervan in de nier betekende dat die onmogelijk de oorzaak van haar pijn kon zijn. Hij vulde haar recept voor pijnmedicatie bij en stuurde haar naar een pijnspecialist.
De pijnspecialist probeerde fysiotherapie voor wat hij dacht dat misschien een musculoskeletale bron was, maar uiteindelijk bleek dit niet effectief en kreeg ze meer pijnmedicatie.
Ze zocht later hulp bij een tweede uroloog die haar ook vertelde dat de steen onmogelijk haar pijn kon veroorzaken omdat er geen obstructie was. Deze keer werd zij er echter van beschuldigd een agenda te hebben en de zorg speciaal te zoeken om pijnstillers te krijgen. Soortgelijke bezoeken aan verschillende eerstehulpafdelingen leverden meer CT-scans op en ook beschuldigingen van het zoeken naar pijnstillers. Elke CT-scan leverde echter hetzelfde resultaat op, namelijk een steen van 7 mm in de linker benedenpool die geen obstructie veroorzaakte.
Bij één bezoek vermaande een behandelaar haar zelfs door te zeggen dat stenen die geen obstructie veroorzaken geen pijn veroorzaken en dat hij dat kon weten, omdat bij hem ook zo’n steen was gediagnosticeerd op een CT-scan.
Uiteindelijk ging ze naar de kliniek voor een consult, waar haar een ureteroscopie en verwijdering van de steen werd aangeboden. De procedure verliep goed en zij werd ontslagen met een stent voor een week. Zij werd voor het laatst 5 weken na de ingreep teruggezien en meldde dat haar pijn volledig was verdwenen. Ze nam geen enkele pijnmedicatie meer en er was geen bewijs van een steen of hydronefrose op vervolgbeelden.
Wat is bekend tot op heden
Dergelijke patiënten worden vaak aangetroffen. Ondanks een gebrek aan fysiologische verklaring waarom deze niet-blokkerende stenen pijn kunnen veroorzaken, zijn er steeds meer aanwijzingen dat dit inderdaad het geval is en dat verwijdering de pijn kan verhelpen.
In 2006 beschreef Taub et al. de resultaten van twintig van dergelijke patiënten met chronische pijn in de flank en radiografisch duidelijke verkalkingen binnen hun papillen zonder duidelijke stenen in het verzamelsysteem. Zevenentwintig nieren werden onderworpen aan een ureteroscopie met laser papillotomie om alle zichtbare stenen los te maken en te verwijderen. Pijnverbetering werd gezien in 85% van de gevallen met een duurzame verbetering van meer dan een jaar in bijna 60% van de gevallen.
Deze studie werd vervolgens herhaald op een multi-institutioneel niveau met 65 patiënten die soortgelijke procedures ondergingen over een periode van tien jaar. In totaal werden er 176 procedures uitgevoerd in dit cohort waarbij de patiënten in 85% van de gevallen minder pijn rapporteerden na de procedure. De gemiddelde duur van de respons was 26 maanden, waarbij 60% van de patiënten duurzame verbeteringen van hun pijnniveau vertoonden gedurende meer dan een jaar.
Ten slotte wordt dit klinische scenario zo vaak gezien dat het zijn eigen bijnaam heeft gekregen in het Massachusetts General Hospital waar het is beschreven als “small stone syndrome”. In een retrospectief overzicht van patiënten die daar behandeld werden met ureteroscopische verwijdering van kleine niet blokkerende stenen (<4mm) om redenen die verband hielden met chronische pijn, meldden 11/13 patiënten dat ze pijnvrij waren na de procedure, terwijl de andere twee een gedeeltelijke respons vertoonden.
Wat ik denk
We begrijpen nog steeds niet volledig de fysiologische verklaring voor pijn bij deze patiënten. Maar, net als Hippocrates meer dan tweeduizend jaar geleden, gaat klinische observatie vaak vooraf aan wetenschappelijk begrip. In dit opzicht is het oneerlijk om het idee te verwerpen dat kleine niet obstructieve stenen legitieme nierkoliek kunnen uitlokken.
Physiologische doorbraken in het begrijpen van pijnsignalering en ontsteking volgen elkaar momenteel in snel tempo op en het is waarschijnlijk dat we mettertijd beter zullen kunnen ontcijferen welke niet obstructieve stenen werkelijk verantwoordelijk zijn voor symptomen. Tot die tijd zullen dergelijke scenario’s echter een veel voorkomende klinische complexiteit blijven voor urologen.
Voorlopig zou ik er nog steeds voor pleiten om in dergelijke situaties alternatieve oorzaken van pijn te overwegen, waaronder urineweginfectie, obstructie en maligniteit. Een zorgvuldige anamnese is van cruciaal belang om niet-urologische oorzaken uit te sluiten, zoals pathologie in het bewegingsapparaat, de longen, gynaecologie en het maagdarmstelsel. Een ander belangrijk element van de voorgeschiedenis is of de patiënt eerder een steen heeft doorgegeven en of de huidige symptomen vergelijkbaar zijn met die ervaring.
Als andere verklaringen zijn uitgesloten, is het volkomen redelijk om steenverwijdering aan te bieden. Dit kan niet alleen de pijn verbeteren, maar ook het risico van toekomstige steengroei of spontane doorgang op een later tijdstip verminderen. In dergelijke gevallen geef ik de voorkeur aan flexibele ureteroscopie met steenverwijdering boven lithotripsie met schokgolven. Ten eerste is bij ureteroscopie de kans het grootst dat alle stenen kunnen worden geïdentificeerd en verwijderd, wat vooral belangrijk is als de pijn na de procedure aanhoudt. Ten tweede kan met ureteroscopie de binnenkant van de nier in hoge definitie worden geïnspecteerd, waardoor informatie kan worden verkregen die op röntgenfoto’s en CT-scans niet gemakkelijk beschikbaar is, zoals ingebedde stenen, weefselverkalkingen en andere pathologie (figuur 4).

Figuur 4 – Beelden met hoge definitie die tijdens nier-endoscopie zijn verkregen en waarop verstopping van de nierbuizen (in de nier ingebedde stenen) is te zien (met dank aan: AE Evan, IMCD en BD pluggen: Do they have a role in stone formation).
Ten slotte is het van cruciaal belang om vóór de operatie realistische verwachtingen te hebben met betrekking tot de pijnbestrijding. Ons begrip van dit concept is in ontwikkeling en de gepubliceerde literatuur die een behandelingsrespons suggereert is beperkt tot relatief weinig patiënten. Maar, zoals de wetenschap en de geschiedenis ons hebben laten zien, het feit dat we het verband niet volledig begrijpen betekent niet dat het niet bestaat.