Cutaneous angiosarcoma has one of the worst prognoses among all cutaneous tumors. Het is zeer agressief en heeft een hoog lokaal recidiefpercentage. De 5-jaars overleving ligt volgens de meeste studies tussen 12% en 34%,1,2 maar kan oplopen tot 62%.3 In tegenstelling tot andere sarcomen is de differentiatiegraad niet geassocieerd met de prognose bij cutane angiosarcomen.4
De klassieke vorm van cutaan angiosarcoom is een slecht gedefinieerde blauwe plekachtige oedemateuze laesie met een grotendeels indolente klinische presentatie in de vroege stadia. Het komt voor in het gezicht of op de hoofdhuid van oudere patiënten (Wilson-Jones angiosarcoom) en vertegenwoordigt ongeveer 50% van alle primaire cutane angiosarcomen.5-8 Twee andere typische vormen van angiosarcomen zijn het Stewart-Treves-syndroom, dat zich ontwikkelt in gebieden met langdurig lymfoedeem en vooral voorkomt bij vrouwen die een radicale mastectomie hebben ondergaan,9-11en het postbestralingsangiosarcoom, dat zich ontwikkelt in gebieden van bestraalde huid, vooral in de borststreek van vrouwen met een voorgeschiedenis van borstkanker die met bestralingstherapie is behandeld.12-15
Het histopathologisch voorkomen van cutane angiosarcomen varieert van relatief gedifferentieerde vormen met herkenbare vasculaire ruimten bedekt met prominente endotheelcellen met enige atypie en een infiltratief patroon dat de collageenbundels doorsnijdt, tot meer solide zeer ongedifferentieerde vormen bestaande uit spindel- of epithelioïde cellen met aanzienlijk meer atypie en pleomorfie en een hoger aantal mitosen. Vasculaire ruimtes zijn zeldzaam en de tumoren kunnen soms carcinomen imiteren.
De belangrijkste behandeling voor cutane angiosarcoom – en de enige die potentieel curatief is als ziektevrije marges worden bereikt – is chirurgische excisie met brede marges gevolgd door lokale bestraling en zelfs, volgens sommige auteurs, bestraling van regionale lymfeklieren.6 In de meeste gevallen is het echter niet gemakkelijk om ziektevrije marges te bereiken als gevolg van uitgebreide subklinische verspreiding. Bovendien zijn deze tumoren vaak multifocaal. Chemotherapie heeft een zuiver palliatieve rol bij de behandeling van cutane angiosarcomen.
Hoewel cutane angiosarcomen zeldzaam zijn (minder dan 1% van alle sarcomen), ontstaan de meeste gevallen van angiosarcomen in de huid. Wegens hun lage prevalentie worden cutane angiosarcomen opgenomen in reeksen van viscerale of botangiosarcomen, die een nog slechtere prognose hebben.1 Er zijn dus weinig grote reeksen van cutane angiosarcomen in de literatuur wegens het tekort aan langdurige, uniforme gevallen.2,4,5,7,16 De behandeling van angiosarcomen is bovendien vaak ontmoedigend, vooral in gevallen van gevorderde ziekte, die een zeer slechte prognose hebben ondanks het gebruik van een agressieve behandeling vanaf het begin. Gemotiveerd door de moeilijkheden bij de behandeling van cutane angiosarcomen en de weinige beschikbare literatuur, onderzochten wij alle gevallen van cutane angiosarcomen die behandeld werden in het Instituto Valenciano de Oncología (IVO), in Valencia, Spanje, met als doel klinische, histologische en behandelingsgerelateerde factoren te identificeren die mogelijk geassocieerd zijn met de prognose. Om dit te doen, bekeken we medische dossiers en klinische bevindingen op zoek naar verkennende gegevens die kunnen dienen als een gids voor vroege diagnose, aangezien patiënten met vroege ziekte en kleine tumoren een aanzienlijk betere overlevingskans hebben.
Materiaal en Methoden
We voerden een retrospectieve observationele studie uit van alle gevallen van cutaan angiosarcoom behandeld aan het IVO tussen januari 2000 en december 2015. Alle verzamelde informatie werd gehaald uit de medische dossiers van de patiënten, het biopsiearchief van de afdeling pathologie, en het fotoarchief van onze afdeling. Van de 20 aanvankelijk geïdentificeerde gevallen, moesten er 4 worden uitgesloten: 1 omdat er geen follow-up was, een ander omdat er onvoldoende materiaal was om te bepalen of de tumor een hemangioendothelioma of een angiosarcoom was, en 2 omdat de tumoren geen primaire angiosarcoom waren. Deze 2 tumoren waren aanvankelijk bestempeld als cutaan angiosarcoom omdat alle histologische dia’s cutane betrokkenheid van de borst toonden. Bij het herzien van de plaatjes ontdekten we echter dat de cutane betrokkenheid in beide gevallen secundair was, en dat de primaire tumor zich in het borstparenchym bevond, van waaruit hij zich uitbreidde tot de bovenliggende huid.
De inclusiecriteria voor de studie waren klinische bevindingen die duidden op cutaan angiosarcoom en histologische bevestiging van de diagnose met hematoxyline-eosinekleuring van biopsiestalen, ondersteund door immunohistochemische studies, die in de meeste gevallen CD31, CD34, D240 en Ki-67 kleuring betroffen.
Voor elke patiënt werden de volgende variabelen bestudeerd: leeftijd, geslacht, plaats en grootte van de tumor, type angiosarcoom (primair, nabestraling, lymfoedeem-geassocieerd), behandeling (chirurgie, bestralingstherapie, chemotherapie), recidief, metastase, overleving en overlijden. Voor tumoren na bestraling en lymfoedeem-geassocieerde tumoren, noteerden we ook het type van de vorige tumor en het aantal jaren sinds de bestraling of het lymfoedeem. De geanalyseerde histologische variabelen waren marge-status, histopathologisch patroon (vasoformatief, solide, of gemengd), overheersend celtype (epithelioid of spindle cell), aanwezigheid van necrose (ja, nee), invasieniveau (epidermis, dermis, hypodermis, spier, bot), lymfocytaire reactie, infiltratief patroon, en het aantal mitosen per 10 velden.
Resultaten
Zestien gevallen van cutaan angiosarcoom werden in de studie opgenomen. Zij kwamen overeen met 11 vrouwen en 5 mannen in de leeftijd tussen 35 en 83 jaar (gemiddeld, 67 jaar; mediaan, 71 jaar). Tien van de gevallen waren angiosarcomen na bestraling (10 gevallen), 5 waren Wilson-Jones angiosarcomen, en slechts 1 was lymfoedeem-geassocieerd angiosarcoom. De meest voorkomende locatie was de romp (10 gevallen), gevolgd door het hoofd en de hals (5 gevallen). De bovenste ledematen waren in slechts 1 geval betrokken. De kleinste tumorgrootte was 1 cm en de grootste 50 cm (gemiddelde, 10 cm; mediaan, 6,5 cm).
Elf van de patiënten hadden een voorgeschiedenis van kanker (borstkanker in 10 gevallen en seminoma in 1). Met uitzondering van 1 geval van invasief lobulair carcinoom, waren alle borstkankers invasieve ductale carcinomen.
De gemiddelde tijd tussen de bestraling en de ontwikkeling van angiosarcoom in de 10 gevallen van angiosarcoom na bestraling was 8,2 jaar. Slechts 1 van de gevallen verscheen binnen 5 jaar na de bestraling; de rest verscheen ten minste 5 jaar later.
Veertien gevallen werden chirurgisch behandeld en in 4 daarvan werd adjuvante bestralingstherapie toegepast. Acht patiënten kregen chemotherapie en bij 2 patiënten was dit de eerste en enige behandeling.
Doxorubicine en taxol werden elk in 4 gevallen gebruikt, ifosfamide werd in 3 gevallen gebruikt, en paclitaxel en dacarbazine werden elk in 1 geval gebruikt. De respons op chemotherapie was slecht, en hoewel bijna alle patiënten een gedeeltelijke respons vertoonden, vorderde de ziekte in alle gevallen en overleden de patiënten tijdens de follow-up (8/8).
Vijf patiënten hadden verre metastasen, die in de meeste gevallen meerdere plaatsen betroffen. De meest voorkomende plaatsen waren de long en de lever.
Tien van de 16 patiënten overleden aan angiosarcoom tijdens de follow-up. De andere 6 patiënten zijn momenteel vrij van ziekte. De gemiddelde follow-up duur was 42,5 maanden (mediaan, 26 maanden; range, 7-188 maanden).
Histologisch hadden 8 gevallen een solide groeipatroon, 4 een vasoformatief patroon, en 4 hadden een gemengd patroon. Het overheersende celtype was epithelioid in 14 gevallen en spindle in slechts 2. Necrose werd waargenomen in 6 tumoren en het infiltratieve patroon was subcutaan in de meeste gevallen (n=10). Vier gevallen waren beperkt tot de lederhuid en slechts 2 betroffen de spiervlakken. De chirurgische marges waren niet evalueerbaar in 3 gevallen. Van de overige gevallen hadden er 8 negatieve marges en 5 positieve marges. De lymfocytaire reactie was mild of matig in 10 gevallen, intens in 2, en onbestaand in 4. In de 14 gevallen met een lymfocytaire reactie was het infiltraat peritumoraal in 2 gevallen, intratumoraal in 8, en gemengd in 2. Er was een gemiddelde van 15 mitosen per 10 velden (bereik, 0-37 mitosen).
De meest relevante klinische en pathologische resultaten zijn samengevat in tabel 1. De resultaten van de vergelijking tussen overlevenden en niet-overlevenden zijn samengevat in Tabel 2.
Selectie van klinische en pathologische resultaten voor de 16 Cutane Angiosarcomas.a
| Patiënt | Leeftijd, j | Sekse | Type | Locatie | Grootte, cm | Tijd sinds Rx, mo | Dosis, Gy | Vorige tumor | Type borstkanker | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 1 | 78 | F | PR | Linkerborst | 18 | 60 | 46 | Borst | IDC | ||||||||||
| 2 | 71 | F | ST | Linkerarm | 12 | – | – | – | . | Borst | IDC | ||||||||
| 3 | 51 | F | PR | Rechter submammaire regio | 1 | 57 | 50 | Borst | IDC | ||||||||||
| 4 | 76 | F | WJ | Hoofd en nek | 3 | – | – | Geen | . | ||||||||||
| 5 | 77 | F | PR | Rechterborst | 1 | 94 | 46 | Borst | IDC | ||||||||||
| 6 | 71 | F | PR | Linker borst | 50 | 171 | 48 | Borst | IDC | ||||||||||
| 7 | 48 | M | PR | Binnenwand | 2 | 96 | 26 | Seminoma | – | ||||||||||
| 8 | 55 | F | PR | Linkerborst | 10 | 88 | 46 | Borst | ILC | ||||||||||
| 9 | 69 | F | PR | Linker borst | 8 | 143 | 46 | Borst | IDC | ||||||||||
| 10 | 76 | M | WJ | Rechterwang | 6 | – | – | Geen | – | ||||||||||
| 11 | 35 | F | PR | Rechterborst | 12 | 66 | 50 | borst | IDC | ||||||||||
| 12 | 57 | F | PR | Rechterborst | 8 | 108 | 50 | Borst | IDC | ||||||||||
| 13 | 68 | M | WJ | Hoofd en hals | 2 | – | – | – Geen | – | ||||||||||
| 14 | 80 | M | WJ | Hoofd en nek | 15 | – | – | Geen | – | 15 | 79 | M | WJ | Hoofd en nek | 2 | – | – | Nee | – |
| 16 | 83 | F | PR | Linkerborst | 3 | 110 | 50 | borst | IDC | ||||||||||
| X=67.1 | 11W, 5M | 10 RI, 5 WJ, 1 ST | 9 borst, 5 hoofd en nek, 1 buik, 1 bovenste ledemaat | X=10 | X=100.3 | X=45.8 | 10 borst, 1 seminoma |
10 borstkankers: 9 IDC, 1 ILC |
| Patiënt | Greep | Margin, cm | Als behandeling | Dood | HP Patroon | Cellentype | Necrose | DoI | Mitoses/mm2 | Verleven, mo |
|---|---|---|---|---|---|---|---|---|---|---|
| 1 | Ja | 0.2 | 13 | Ja | 1 | E | Nee | 3 | 7 | 24 |
| 2 | Nee | ns | 3 | Ja | 2 | E | Nee | 3 | 37 | 8 |
| 3 | Ja | 3.5 | 1 | Nee | 1 | E | Nee | 3 | 2 | 29 |
| 4 | Ja | 2 | 123 | Ja | 2 | E | Nee | 3 | 28 | 26 |
| 5 | Ja | ns | 1 | Ja | 2 | E | Nee | 2 | 14 | 8 |
| 6 | Nee | ns | 3 | Ja | 1 | E | Nee | 2 | 0 | 19 |
| 7 | Ja | ns | 1 | Nee | 3 | E | Nee | 3 | 6 | 187 |
| 8 | Ja | ns | 13 | Ja | 2 | E | Ja | 4 | 6 | 28 |
| 9 | Ja | ns | 13 | Ja | 3 | E | Ja | 3 | 22 | 24 |
| 10 | Ja | ns | 12 | Ja | 2 | E | Ja | 3 | 16 | 7 |
| 11 | Ja | 0.5 | 1 | Nee | 2 | SC | Nee | 3 | 18 | 76 |
| 12 | Ja | 0 | 13 | Ja | 3 | E | Ja | 3 | 36 | 26 |
| 13 | Ja | 2 | 12 | Nee | 3 | E | Nee | 3 | 5 | 95 |
| 14 | Ja | 2 | 123 | Ja | 2 | E | Ja | 4 | 17 | 24 |
| 15 | Ja | 2 | 1 | Nee | 2 | E | Ja | 2 | 6 | 53 |
| 16 | Ja | 3 | 1 | Nee | 1 | SC | Nee | 2 | 23 | 51 |
| 14 ja, 2 nee | 1.68 | 14: Qx 4: Rt 8: Qt |
10 ja 6 nee |
4 vasof 8 vast 4 gemengd |
14 E, 2 SC | 6 ja 10 nee |
4 dermis 10 hypodermis 2 muscle |
X=15 | X=42.8 |
De patiënten die overleden zijn vetgedrukt weergegeven.
AS behandeling, angiosarcoom behandeling (1, chirurgie ; 2, bestralingstherapie ; 3, chemotherapie ); DoI, diepte van invasie (2, dermis; 3, hypodermis; 4, spier); E, epithelioid; HP, histopathologisch (1, vasoformatief ; 2, solide; 3, gemengd); IDC, invasief ductaal carcinoom; ILC, invasief lobulair carcinoom; M, man; ns, niet gespecificeerd; PR, angiosarcoom na bestraling; Rx, bestraling; SC, spindelcel; ST, Stewart-Treves angiosarcoom; W, vrouw; WJ, Wilson-Jones angiosarcoom: X, gemiddelde.
Vergelijking van variabelen tussen overlevenden en patiënten die zijn overleden aan cutaan angiosarcoom.
| Variabele | Levensduur (n=6) | Overleden (n=10) |
|---|---|---|
| Leeftijd, gemiddelde, y | 61 | 71 |
| Vrouwen | 3 | 8 |
| Mannen | 3 | 2 |
| Na bestraling | 4 | 6 |
| Idiopathisch | 2 | 3 |
| Lymfoedeem-geassocieerd | 0 | 1 |
| Lymfeklier | 4 | 6 |
| Hoofd en nek | 2 | 3 |
| Bovenste ledematen | 0 | 1 |
| Omvang, cm | 3.6 | 13.1 |
| Tijd sinds bestraling, mo | 82.25 | 110.6 |
| Stralingsdosis, Gy | 44 | 47 |
| Borst | 3 | 7 |
| Seminoma | 1 | |
| Chirurgie | 6 | 8 |
| Bestralingstherapie | 1 | 3 |
| Chemotherapie | 0 | 8 |
| Vasoformatief | 2 | 2 |
| Stevig | 2 | 6 |
| Gemengd | 2 | 2 |
| Necrose | 1 | 5 |
| Dermis | 2 | 2 |
| Onderhuids | 4 | 6 |
| Spier | 0 | 2 |
| Mitoses | 10 | 18.3 |
| Overleving, mo | 81,8 | 19.4 |
Discussie
Cutaan angiosarcoom is een zeer zeldzame tumor, wat blijkt uit het feit dat wij slechts gegevens hebben kunnen verzamelen over 16 tumoren die over een periode van 14 jaar in een oncologisch ziekenhuis zijn gediagnosticeerd. Over het algemeen komt cutaan angiosarcoom iets vaker voor bij oudere mannen. Dit komt omdat de meest voorkomende vorm van cutaan angiosarcoom in de algemene bevolking primair angiosarcoom van het hoofd en de hals is (ook bekend als idiopathisch of Wilson-Jones angiosarcoom)(Fig. 1), dat meestal oudere mannen treft.5,7,17 Het angiosarcoom na bestraling (fig. 2) is nu de tweede meest voorkomende vorm van cutaan angiosarcoom, als gevolg van het toegenomen gebruik van bestralingstherapie in plaats van radicale mastectomie voor de behandeling van borstkanker.2,13,18 Deze verandering heeft ook geleid tot een vermindering van de frequentie van lymfoedeem-geassocieerd angiosarcoom, dat momenteel de minst voorkomende vorm van deze tumor is. De prevalentie van de verschillende vormen van cutaan angiosarcoom in onze serie komt niet overeen met rapporten in de literatuur, aangezien ons ziekenhuis een groot aantal vrouwen met borstkanker behandelt, wat verklaart waarom de meest voorkomende vorm van cutaan angiosarcoom in ons ziekenhuis het angiosarcoom na bestraling was. Dit overwicht aan borstkankergevallen verklaart ook waarom 11 van de 16 patiënten vrouwen waren. Er was slechts 1 geval van lymfoedeem-geassocieerd angiosarcoom (Fig. 3), wat wel overeenkomt met elders gerapporteerde prevalentiecijfers. De patiënte had chronisch lymfoedeem van de linkerarm secundair aan axillaire lymfeklierdissectie uitgevoerd als onderdeel van de behandeling van borstkanker 22 jaar eerder.
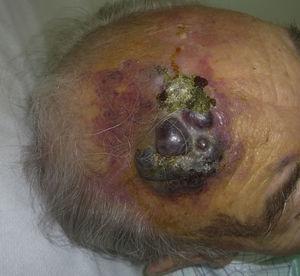
Rood-violette plaque met nodulaire gebieden op het voorhoofd van een oudere man.
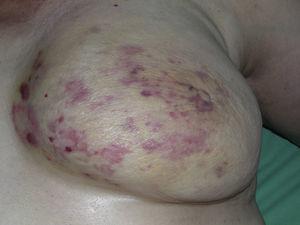
Meervoudige macules en erythemateuze vlekken met verscheidene roodachtige papels op gelige huid op een borst bestraald wegens kanker.
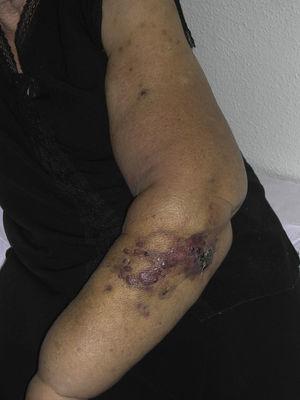
Rood-violette papels en knobbels met blauwe plekken op een arm met lymfoedeem secundair aan borstkankeroperatie.
Met uitzondering van 1 vrouw die idiopathisch of Wilson-Jones angiosarcoom had, had de rest van de vrouwen in onze serie (n=10) een voorgeschiedenis van borstkanker. Negen van deze kankers waren invasieve ductale carcinomen. Aangezien 80% van de borstkankers in de algemene bevolking invasieve ductale carcinomen zijn en slechts 10% lobulaire carcinomen, is de hoge prevalentie van invasieve ductale carcinomen in onze studie waarschijnlijk een weerspiegeling van de hoge prevalentie van deze kanker in de algemene bevolking en niet van een bijzondere associatie tussen cutane angiosarcomen na bestraling en invasieve ductale carcinomen, zoals onze resultaten lijken te suggereren. Met andere woorden, de in onze serie waargenomen verhoudingen zijn in overeenstemming met de percentages beschreven voor verschillende borstkankers in de algemene bevolking. Er waren 2 gevallen van borstangiosarcoom die aanvankelijk in onze studie waren opgenomen en die het vermelden waard zijn. Er is gerapporteerd dat borstangiosarcomen de neiging hebben cutaan te zijn wanneer het door bestraling wordt geïnduceerd en parenchymaal wanneer dat niet het geval is.19 In onze serie waren er van de 18 aanvankelijk geïdentificeerde gevallen van cutaan angiosarcoom 2 gevallen van borstangiosarcoom die niet door bestralingstherapie werden geïnduceerd. Bij het opnieuw bekijken van deze gevallen ontdekten wij dat de primaire locatie van de tumor het borstparenchym was en niet de huid. De tumoren werden daarom uitgesloten van de studie omdat zij secundair waren en niet primair. De resterende gevallen waren alle primaire borst angiosarcomen geïnduceerd door bestraling, in overeenstemming met rapporten in de literatuur.
De meest voorkomende locatie voor angiosarcomen in onze serie was de borst (10 gevallen) en niet het gezicht of de hoofdhuid, zoals zou worden verwacht. Het enige geval waarbij de extremiteiten betrokken waren, was een lymfoedeem-geassocieerd angiosarcoom. Nogmaals, het feit dat de borst de meest voorkomende tumorplaats was, kan worden verklaard door het overwicht van door bestraling veroorzaakte tumoren in onze serie.
Hoewel de latentietijd tussen blootstelling aan bestraling en de ontwikkeling van angiosarcoom volgens de rapporten in de literatuur zeer variabel is (3-50 jaar), neigt hij ernaar langer te zijn (gemiddeld 25 jaar) wanneer de door bestraling behandelde ziekte goedaardig is. De latentietijd voor kwaadaardige aandoeningen is korter (ongeveer 10-15 jaar), behalve voor angiosarcomen van de borst, waarvoor een gemiddelde van ongeveer 5 jaar is beschreven12. De reden voor deze kortere periode in het geval van angiosarcomen van de borst is onduidelijk, hoewel verschillende theorieën zijn voorgesteld, waaronder het grote volume bestraalde huid, de aanwezigheid van geassocieerd lymfoedeem, factoren die mogelijk intrinsiek zijn aan de borst, en een mogelijk synergetisch effect met chemotherapie.13,14 In onze 10 gevallen na bestraling werd de diagnose angiosarcoom na gemiddeld 8,2 jaar gesteld, en in 90% van de gevallen was ten minste 5 jaar verstreken. Er is geen verband gerapporteerd tussen de latentietijd en de prognose voor angiosarcomen. In onze serie was de gemiddelde tijd tussen de bestraling en het ontstaan van het angiosarcoom iets langer bij patiënten die overleden (110,6 maanden) dan bij degenen die overleefden (82,25 maanden). In het enige geval van het Stewart-Treves-syndroom had de patiënt 22 jaar eerder een lymfeklierdissectie ondergaan. De latentieperioden die zijn gemeld voor lymfoedeem-geassocieerd angiosarcoom zijn zeer variabel, met een bereik van 1 tot 30 jaar en een gemiddelde van 10. Het syndroom van Stewart-Treves vertegenwoordigt 90% van alle gevallen van lymfoedeem-geassocieerd angiosarcoom.9,11 Angiosarcoom kan echter ook ontstaan bij andere vormen van lymfoedeem, zoals congenitaal lymfoedeem, filariair lymfoedeem en lymfoedeem secundair aan lymfeklierdissectie in andere delen van het lichaam.10
De grootte van de tumor is momenteel de meest algemeen aanvaarde prognostische marker voor cutaan angiosarcoom, en er is vaak gemeld dat angiosarcomen van 5 cm of meer een slechtere prognose hebben dan kleinere tumoren.5,17 In onze serie zagen we verschillen in de gemiddelde tumorgrootte tussen overlevenden en niet-overlevenden. De overlevenden hadden een gemiddelde tumorgrootte van 3,6 cm, wat meer dan 3 keer kleiner was dan de gemiddelde grootte (13,1 cm) in de groep van patiënten die overleden. Onze resultaten ondersteunen dus de overtuiging dat grotere tumoren geassocieerd zijn met slechtere resultaten bij angiosarcomen en benadrukken het belang van het diagnosticeren van de tumor wanneer deze begint als een blauwe plek-achtige laesie, hoewel dit bijzonder moeilijk is bij angiosarcomen van de hoofdhuid en nog meer wanneer de patiënt nog haar heeft (Fig. 4). Een angiosarcoom van de borst na bestraling is gemakkelijker te diagnosticeren, omdat van elke persisterende laesie in dit gebied met een vasculair of kneuzingachtig uitzicht een biopsie moet worden genomen. Een mogelijk nuttige diagnostische aanwijzing is een gelige halo (overeenkomend met hemosiderine) rond de verdachte laesie (Fig. 5), aangezien wij dit teken nooit hebben waargenomen bij goedaardige vasculaire proliferaties op bestraalde huid. Post-bestraald angiosarcoom en atypische vasculaire proliferaties op bestraalde huid moeten histologisch van elkaar worden onderscheiden, maar klinische kenmerken kunnen helpen. Atypische vasculaire proliferaties zijn meestal veel kleiner dan angiosarcomen en hebben in het algemeen ook een kortere latentietijd.20 In tegenstelling tot angiosarcomen blijven deze proliferaties beperkt tot de oppervlakkige en middeldermis en dringen ze niet door in het subcutane weefsel. Bovendien vertoont de histologie niet de karakteristieke nucleaire atypie die bij angiosarcomen wordt waargenomen, noch de meerdere lagen endotheelcellen of mitotische figuren. Niettemin kan het soms moeilijk zijn om een onderscheid te maken tussen de 2 entiteiten en er zijn meldingen van het naast elkaar voorkomen van de 2 letsels in dezelfde bestraalde borst. Er zijn zelfs gevallen bekend van door bestraling veroorzaakte atypische vasculaire proliferaties die overgaan in angiosarcoom.21 In zeer gecompliceerde gevallen kan het nuttig zijn om te zoeken naar overexpressie van het MYC-gen als een immunohistochemische studie wordt uitgevoerd, of amplificatie als fluorescente in situ hybridisatie wordt gebruikt. MYC-amplificatie komt vrij vaak voor bij secundaire angiosarcomen, maar lijkt niet voor te komen bij atypische vasculaire proliferaties op bestraalde huid.22
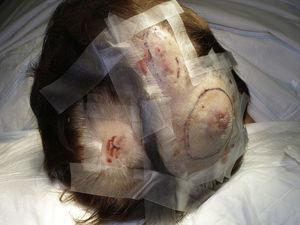
Multifocale erythemateuze knobbeltjes op de hoofdhuid.
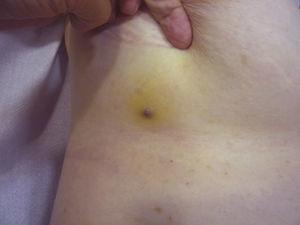
Rood-violette papule van minder dan 1 cm omgeven door een gelig huidgebied.
De andere meest geaccepteerde prognostische marker bij angiosarcoom is leeftijd. In onze serie waren de patiënten die overleefden gemiddeld jonger dan degenen die stierven (62 versus 71 jaar). Niettemin waren 10 van de 16 patiënten in onze serie aan het eind van de studie overleden, hetgeen de slechte prognose bevestigt die over het algemeen met angiosarcomen wordt geassocieerd.
In tegenstelling tot het geval van andere sarcomen beschouwt het American Joint Committee on Cancer histologische graad niet als een relevante prognostische marker bij angiosarcomen. Verscheidene auteurs hebben echter gesuggereerd dat bepaalde histopathologische kenmerken van invloed zouden kunnen zijn op de prognose. Sommige recente studies hebben bijvoorbeeld beweerd dat een overwegend solide patroon een relatief goede prognostische marker zou kunnen zijn bij angiosarcomen van hoofd en hals.3,16 Dit was niet het geval in onze serie, aangezien 6 van de 10 patiënten die overleden dit patroon hadden, vergeleken met slechts 2 van de 6 patiënten die aan het eind van de studie nog in leven waren (Fig. 6 en 7).
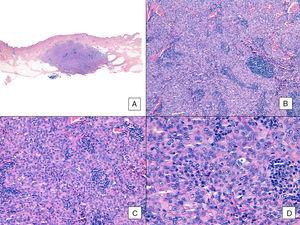
Angiosarcoom met een overwegend solide patroon. A, Het panoramische beeld toont invasie van de midden en diepe reticulaire dermis en de hypodermis (hematoxyline-eosine, originele vergroting ×10). B, dichte cellulaire tumor die reeds bestaande structuren heeft vernietigd en vergezeld gaat van nodulaire lymfoïde infiltraten (hematoxyline-eosine, originele vergroting ×100). C en D, detailaanzicht met een overwicht aan epithelioïde cellen, vergezeld van een lymfocytair infiltraat (hematoxyline-eosine ×200 en ×400, respectievelijk).
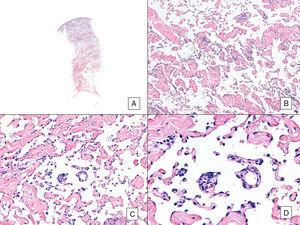
Angiosarcoom met een overheersend vasoformatief patroon. A, Panoramabeeld met infiltratie van de dermis tot in de hypodermis (hematoxyline-eosine, originele vergroting ×10). B, Neoplastische vasculaire ruimtes met uitgesproken collageendissectie (hematoxyline-eosine, originele vergroting ×100). C en D, Niet-neoplastische vaten ontleed door neoplastische endotheelcellen, die blijven “zweven” in de dermis (promontoriumteken) (hematoxyline-eosine, originele vergroting ×200 en ×400, respectievelijk).
Andere mogelijk risicovolle histologische factoren die in de literatuur worden voorgesteld, zijn de aanwezigheid van necrose, een epithelioïde morfologie en een grotere diepte van de invasie.5,7 Onze resultaten ondersteunen deze potentiële markers, aangezien alle 3 variabelen vaker voorkwamen in de groep van niet-overlevenden. Necrose werd waargenomen bij 5 van de 10 patiënten die overleden en bij slechts 1 van de 6 patiënten die overleefden. Evenzo waren de enige 2 patiënten met een overwegend spindle cell patroon nog in leven aan het eind van de studie. Geen van de overleden patiënten had daarentegen dit patroon. Tenslotte overleden de enige 2 patiënten met betrokkenheid van de spiervlakken. Het gemiddelde aantal mitoses was ook hoger in de groep van niet-overlevenden (18,3 vs 10).
De behandeling van cutaan angiosarcoom bij uitstek is chirurgische excisie met ruime marges, gevolgd door bestraling.6 Het vaak multifocale karakter van angiosarcoom en zijn neiging tot subklinische verspreiding bemoeilijken vaak het bereiken van duidelijke marges. Bovendien bestaat er geen universele overeenstemming over wat een adequate marge is, en de meeste studies geven onnauwkeurige informatie, zoals excisie met “brede marges”. In onze serie was chirurgie de keuzebehandeling bij 14 van de 16 patiënten. Marges van 3 cm werden gebruikt waar dit technisch mogelijk was, en in de andere gevallen werd getracht de tumor te klaren met marges van 2 cm. De 14 patiënten ondergingen radicale chirurgie. De andere 2 werden niet geschikt geacht voor chirurgie en kregen palliatieve chemotherapie. Zij overleden tijdens de follow-up. Adjuvante bestraling van het operatiebed werd slechts bij 4 patiënten toegepast. Dit geringe gebruik van bestralingstherapie bij de behandeling van angiosarcomen in onze serie kan waarschijnlijk worden verklaard door het grote aantal gevallen van angiosarcomen na bestraling in onze serie. Met andere woorden, het werd waarschijnlijk beïnvloed door een zekere mate van weerstand tegen het gebruik van bestraling in deze gevallen. Het gebruik van bestraling bij angiosarcomen na bestraling vindt echter steun in de literatuur, en wordt soms zelfs toegediend als monotherapie, zonder chirurgie.23,24 Bij de helft van de patiënten werd chemotherapie toegepast. Zoals reeds vermeld, had deze slechts een palliatieve rol en werd zij in alle gevallen geassocieerd met een slecht resultaat. Hoewel paclitaxel monotherapie niet het meest gebruikte chemotherapieschema was in onze reeks (aangezien de gevallen enige tijd geleden werden gediagnosticeerd), wordt dit schema nu in de meeste gevallen als eerstelijnsoptie gebruikt. Ondanks de aanvankelijke verwachtingen worden angiogene geneesmiddelen (sunitinib, sorafenib, bevacizumab, thalidomide) in deze setting niet gebruikt wegens hun teleurstellende resultaten.
Ondanks het kleine aantal gevallen in onze serie cutane angiosarcomen, waardoor wij geen statistische analyses konden uitvoeren, stelden wij vast dat een grotere tumorgrootte en een hogere leeftijd beide geassocieerd waren met een slechtere prognose. Een minder duidelijk verband werd ook waargenomen tussen slechte prognose en de volgende histologische kenmerken: aanwezigheid van necrose, een overwicht van epithelioïde cellen, invasie van diepere lagen, en een groter aantal mitoses.
Ethical DisclosuresBescherming van mens en dier
De auteurs verklaren dat geen proeven werden uitgevoerd op mens of dier voor het doel van deze studie.
Geheimhouding van gegevens
De auteurs verklaren dat zij het protocol van hun ziekenhuis inzake de publicatie van gegevens betreffende patiënten hebben gevolgd.
Recht op privacy en geïnformeerde toestemming
De auteurs verklaren dat in dit artikel geen privégegevens van patiënten voorkomen.
Belangenconflicten
De auteurs verklaren dat zij geen belangenconflicten hebben.