Abstract
Complicaties zoals anastomotische lekkage (AL) na colorectale procedures worden geassocieerd met een aanzienlijke morbiditeit. Subklinische AL kunnen misleidend zijn door klinisch gedrag en vormen dus een diagnostisch dilemma. Soms is radiologisch onderzoek een hulpmiddel, maar het kan een omweg zijn in de diagnostische vooruitgang. Wij presenteren een geval van subklinische AL waarbij een bijna-diagnose tot ongunstige resultaten leidde. Bij gevoelige patiënten moeten de diagnostische resultaten met de nodige voorzichtigheid worden geïnterpreteerd tegen de achtergrond van het klinische scenario. Chirurgen en radiologen moeten goed op de hoogte zijn van de verschillende presentaties van postoperatieve complicaties na lagere gastro-intestinale chirurgie en hun manifestaties op beeldvorming.
Key words
anastomotic leakage, subklinisch lek, contrast klysma
Introductie
Colo-rectale procedures vormen een belangrijk deel van de algemene chirurgie. Ondanks alle vooruitgang en een precieze chirurgische techniek, veroorzaken complicaties, waaronder anastomotische lekkage (AL), een aanzienlijke morbiditeit en mortaliteit. Een lokale of beperkte lekkage presenteert zich zonder alarmerende symptomen en wordt daarom subklinische anastomotische lekkage genoemd. Computertomografie (CT) van het abdomen is de methode bij uitstek geworden voor de beoordeling van postoperatieve complicaties. Hoewel de superioriteit van deze methode in dergelijke gevallen niet bewezen is, zijn menselijke fouten bij de verslaglegging, die leiden tot een ondermaats resultaat, niet ongewoon. Het vertrouwen op beeldvorming als diagnostisch hulpmiddel ter vervanging van het klinisch oordeel (vanwege de medisch-juridische gevolgen), is een punt van zorg geworden.
Presentatie
Een 82-jarige man werd op de medische afdeling opgenomen wegens ongewone lethargie. Hij had zes weken geleden een laparoscopisch geassisteerde anterieure resectie met een bedekkende ileostomie ondergaan voor een middenrectaal adenocarcinoom. Anastomose werd uitgevoerd met een 30 mm nietmachine. Tijdens de huidige presentatie klaagde hij over verhoogde stoma-output en ongewone vermoeidheid. Het lichamelijk onderzoek was onopvallend. Routine hematologische tests toonden een hoge ureum/creatinine ratio en afwijkingen in de elektrolyten. Behandeling voor volume- en elektrolytenafwijkingen werd gestart.
Subsequent verminderde de output uit het stoma geleidelijk en de patiënt begon te klagen over buikpijn en braken. Het chirurgisch team werd op dit punt bij de zorg betrokken. Abdominale röntgenfoto’s toonden uitgezette lussen van de dunne darm en meerdere luchtvloeistofniveaus. CT abdomen toonde uitgezette dunne darm lussen. De anastomose van de dikke darm was intact en er waren geen sporen van lekkage. Differentiële diagnose was ofwel darmobstructie of ileus secundair aan elektrolytabnormaliteiten. Nasogastrische decompressie en vloeistof reanimatie werden gestart. Anticiperend op een vertraagd herstel in de achtergrond van adhesies en eerdere chirurgie, werd parenterale voeding gestart. Aanvankelijk verbeterden de obstructieve kenmerken na 48 uur met herstel van de stoma-functie.
Bij het opnieuw introduceren van heldere orale vloeistoffen, ontwikkelde de patiënt echter recidiverende pijn en galachtig braken. Wateroplosbaar contrast werd toegediend via de nasogastrische buis (NGT) om diagnostische en therapeutische resultaten te bereiken. Uit het onderzoek bleek dat er een obstructie van de dunne darm was proximaal van de plaats van de ileostomie en de radioloog adviseerde een contrasttoediening via de ileostomie ter bevestiging. Een Foley’s katheter werd via de stoma ingebracht en de patiënt werd naar de beeldvormingsafdeling gestuurd voor een herhalingsscan. Onverwacht rapport suggereerde extravasaties van contrast in de peritoneale holte en het pneumoperitoneum. Een perforatie op de plaats van de ileostomie, misschien te wijten aan de katheter, werd gesuggereerd als mogelijke oorzaak.
Met het oog op een perforatie van de ileostomie, werd besloten tot een spoed laparotomie. Aangezien het de zesde week was sinds de primaire procedure, werd een wateroplosbaar contrastklysma uitgevoerd om de anastomotische integriteit te controleren voorafgaand aan een mogelijke ileostomie resectie of omkering indien nodig. Het werd gerapporteerd als intacte colorectale anastomose met goede rectale distensie. Pooling van vrij contrast in het bekken werd verondersteld als lekkage van ileostomie perforatie in eerdere instantie (figuur 1 pijl).
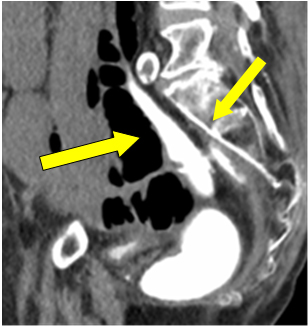
Figuur 1: Contrast extravasatie in het bekken.
Een re-look midline laparotomie werd uitgevoerd. Verrassend genoeg werd er geen macroscopische perforatie gevisualiseerd. De bevindingen omvatten een matige hoeveelheid hemoserose vloeistoffen met enkele fibrineuze verklevingen zonder enige obstructieve banden. Normaal kaliber, adherente kleine darmlussen werden beneden in het bekken waargenomen. Deze werden niet verstoord door de opererende chirurg (geen anastomotische lekkage op beeldvorming). Adhesiolyse van de resterende dunne darm werd uitgevoerd en de ileostomie werd teruggedraaid.
Patiënt werd overgebracht naar een afdeling met hoge afhankelijkheid en werd nauwlettend in de gaten gehouden. Hij bleef stabiel tot de vijfde postoperatieve dag toen hij delirant werd en snel atriale fibrillatie ontwikkelde. De Laparotomiewond bleek een dehiscentie te hebben. Gezien de complexe chirurgische voorgeschiedenis was een herhaalde CT-scan gerechtvaardigd voor een routekaart. Deze toonde een uitgebreid pneumoperitoneum en ongeveer 200 ml rimvergrotende verzameling in de linker paracolische goot. De patiënt werd opnieuw naar de spoedoperatiekamer gebracht waar een nieuwe exploratie werd uitgevoerd. Bij het openen van de buik was feculeuze peritonitis aanwezig met een groot defect in de anastomose van de dikke darm, verborgen door verklevingen van de dunne darm ter plaatse. Anastomose werd verwijderd en eind sigmoid stoma gecreëerd met sluiting van rectale stomp.
Patiënt had langzaam herstel en werd overgebracht naar revalidatie faciliteit. Hij werd uiteindelijk naar huis ontslagen na 14 dagen in transitional care te hebben doorgebracht.
Discussie
AL blijft de belangrijkste oorzaak van morbiditeit en mortaliteit bij colorectale chirurgie. Als het niet onmiddellijk wordt geïdentificeerd en adequaat behandeld, kan het sterftecijfer oplopen tot 50% . Een slecht functionerend stoma kan de integriteit van de lagere gastro-intestinale anastomose niet garanderen.
In de literatuur zijn verschillende anastomotische termen en graden beschreven. De klinische behandeling is afhankelijk van de anatomische plaats, de graad van het lek en de ernst van de symptomen. Subliminale kenmerken van besloten lekken leiden vaak tot verwarring bij de diagnose. Een hoge mate van verdenking en vroege opsporing is de sleutel tot een snelle klinische behandeling. Doet men dit niet dan zal dit leiden tot klinische verslechtering en verdere belasting van de economie van de gezondheidszorg.
CT scan is het meest beschikbare onderzoek voor postoperatieve darmcomplicaties. Bepaalde radiologische kenmerken van lekkage zoals peri anastomotische lucht, vloeistof of een combinatie van beide kunnen zelden aanwezig zijn. De diagnostische doeltreffendheid ervan bij AL van de lagere darm is echter niet goed vastgesteld. Beeldvorming kan verwarrend zijn om te interpreteren vanwege postoperatieve veranderingen en andere verwarrende factoren zoals residueel pneumoperitoneum, littekenvorming of inflammatoire stranding van pre-sacrale weke delen. De grootte en de omvang van het lek is een andere belangrijke factor waarmee rekening moet worden gehouden.
Contrast klysma toont niet alleen de snelheid en de omvang van het lek aan, maar helpt ook bij de diagnose van verschijnselen zoals pre sacrale collecties. De rol ervan als routineonderzoek voorafgaand aan het omkeren van een stoma is nog steeds twijfelachtig, vooral bij klinisch onverdachte patiënten. Studies hebben echter aangetoond dat wateroplosbaar contrast klysma superieur is bij de detectie van lekkage in distale anastomose waar beide modaliteiten worden gebruikt. Verschillende studies hebben ook vals-negatieve percentages van 35%-49% gerapporteerd voor radiologische beeldvorming van vermoedelijke anastomotische lekken.
In uitdagende situaties moet men vertrouwen op het klinisch oordeel in plaats van zich te laten leiden door beeldvorming alleen, aangezien een negatieve scan geen definitief antwoord is als de klinische verdenking niet op de juiste manier wordt behandeld.
In dit scenario was darmobstructie een rode haring (waarschijnlijk lopende ileus als gevolg van subklinische sepsis). Tijdens de eerste exploratie werd geen macroscopisch lek gevonden in de ileostomie. Histologie van het weggesneden monster toonde geen mucosale schade. Een scheur in het serosaal duidde er echter op dat de katheter door een subserosaal kanaal was gegaan alvorens het peritoneum binnen te dringen. Retrospectieve analyse van de beelden werd uitgevoerd met de afdeling radiologie. In een van de films, werd de katheter tip gevonden passeren subcutane vlak (figuur 2). Dit verklaart het vrije contrast in de peritoneale holte, eerder dan de eigenlijke luminale perforatie van de ileostomie. Veronderstellingen over de oorsprong van het contrast droegen bij tot het raadsel van de diagnose.
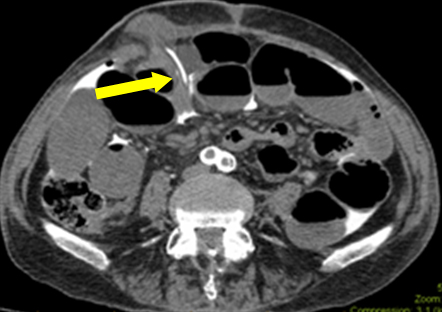 Figuur 2: Axiale afbeelding die de punt van de katheter toont die vanuit het subcutane vlak in de peritoneale holte binnendringt
Figuur 2: Axiale afbeelding die de punt van de katheter toont die vanuit het subcutane vlak in de peritoneale holte binnendringt
Hoewel het om een triviale bevinding ging, was het lekken en samenvloeien van contrast in de buurt van de anastomotische plaats op het klysma een belangrijke bevinding. Helaas werd dit toegeschreven aan het deel van eerdere extravasaties door een perforatie van het stoma.
Patiënt was recent geopereerd voor een maligniteit en door slechte voeding en voortdurende darmobstructie was de genezing van de anastomose al in gevaar gebracht. Dat draagt bij aan de gevoeligheid voor lekkage, wat de noodzaak van een hoge verdenkingsindex in deze klinische situatie opnieuw versterkt.
Vanwege eerdere lage anterieure resectie, waren de lussen van de dunne darm vastgehecht in het bekken en beperkten de aanvankelijk kleine AL, waardoor klassieke klinische kenmerken ontbraken. Toen de ileostomie eenmaal was teruggedraaid en er geen fecale omleiding meer was om de anastomotische integriteit te beschermen, nam de grootte van het lek toe en leidde tot verslechtering met peritonitis en abdominale dehiscentie.
Diagnostische fouten kunnen zich op elk gebied van de geneeskunde voordoen. Voorzichtigheid is geboden bij het interpreteren van de resultaten van studies tegen de achtergrond van klinische scherpzinnigheid . We kunnen dergelijke incidenties verminderen door routinematige controle van scans voorafgaand aan procedures en ook toekomstige gevallen ‘bank kan worden vastgesteld door regelmatige constructieve feedback voor beeldvorming die verschilt met operatieve bevindingen.
Patiënten met neoplastische ziekte, geassocieerd met andere co-morbiditeiten en gecompromitteerde voedingstoestand, zijn zeer gevoelig voor verminderde genezing van een darm anastomose. Zij moeten worden beschouwd als kwetsbaar voor subklinische anastomose, vooral wanneer klassieke tekenen van lekkage afwezig zijn. Postoperatieve radiologie moet in dit geval met voorzichtigheid worden geïnterpreteerd en chirurgische interventie kan een betere diagnostische en dus ook therapeutische modus zijn.
Bovendien is het leren van chirurgische radiologie van het grootste belang voor chirurgen en regelmatige feedback aan radiologen kan helpen om nieuwe presentaties van postoperatieve complicaties na colorectale chirurgie te identificeren.
- Trencheva K, Morrissey KP, Wells M, Mancuso CA, Lee SW, et al. (2013) Identifying important predictors for anastomotic leak after colon and rectal resection: prospective study on 616 patients. Ann Surg 257: 108-113.
- Lim M, Akhtar S, Sasapu K, Harris K, Burke D, et al. (2006) Clinical and subclinical leaks after low colorectal anastomosis: a clinical and radiologic study. Dis Colon Rectum 49: 1611-1619.
- Bruce J, Krukowski ZH, Al-Khairy G, Russell EM, Park KG (2001) Systematic review of the definition and measurement of anastomotic leak after gastrointestinal surgery. Br J surg 88: 1157-1168.
- Guillem JG, Cohen AM (1999) Current issues in colorectal cancer surgery. Semin Oncol 26: 505-513.
- Leester B, Asztalos I, Polnyib C (2002) Septic complications after low anterior rectal resection–is diverting stoma still justified? Acta Chir Iugosl 49: 67-71.
- Power N, Atri M, Ryan S, Haddad R, Smith A (2007) CT assessment of anastomotic bowel leak. Clin Radiol 62: 37-42.
- Nicksa GA, Dring RV, Johnson KH, Sardella WV, Vignati PV, et al. (2007) Anastomotic leaks: what is the best diagnostic imaging study? Dis Colon Rectum 50: 197-203.
- Kalady MF, Mantyh CR, Petrofski J, Ludwig KA (2008) Routine contrast imaging of low pelvic anastomosis prior to closure of defunctioning ileostomy: is it necessary? J Gastrointest Surg 12: 1227-1231.
- Khair G, Alhamarneh O, Avery J, Cast J, Gunn J, et al. (2007) Routine use of gastrograffin enema prior to the reversal of a loop ileostomy. Dig Surg 24: 338-341.
- Akyol AM, McGregor JR, Galloway DJ, George WD (1992) Early postoperative contrast radiology in the assessment of colorectal anastomotic integrity. Int J Colorectal Dis 7: 141-143.
- Goligher JC, Graham NG, De Dombal FT (1970) Anastomotic dehiscence after anterior resection of rectum and sigmoid. Br J Surg 57: 109-118.
- Haynes IG, Goldman M, Silverman SH, Alexander-Williams J, Keighley MR (1986) The Water-soluble contrast enema after colonic anastomosis. Br J Surg 69: 714-717.
- Khoury W, Ben-Yehuda A, Ben-Haim M, Klausner JM, Szold O (2009) Abdominal computed tomography for diagnosing postoperative lower gastrointestinal tract leaks. J Gastrointest Surg 13: 1454-1458.
- Doeksen A, Tanis PJ, Wüst AF, Vrouenraets BC, van Lanschot JJ, et al. (2008) Radiological evaluation of colorectal anastomoses. Int J Colorectal Dis 23: 863-868.