Ver mais
O acesso aos serviços de saúde é fundamental para a boa saúde, no entanto os residentes rurais enfrentam uma variedade de barreiras de acesso. Um relatório das Academias Nacionais de 1993, Access to Healthcare in America, definiu o acesso como o uso oportuno de serviços pessoais de saúde para alcançar os melhores resultados de saúde possíveis. Um relatório de 2014 do Painel de Saúde da RUPRI sobre acesso a cuidados de saúde rurais resume definições adicionais de acesso com exemplos de medidas que podem ser usadas para determinar o acesso.
Idealmente, os residentes devem ser capazes de acessar de forma conveniente e confiante serviços como cuidados primários, cuidados odontológicos, saúde comportamental, cuidados de emergência e serviços de saúde pública. De acordo com a Healthy People 2020, o acesso aos cuidados de saúde é importante para:
- Todos os estados de saúde física, social e mental
- Prevenção de doenças
- Detecção, diagnóstico e tratamento de doenças
- Qualidade de vida
- Morte evitável
- Expectativa de vida
Os residentes rurais frequentemente encontram barreiras aos cuidados de saúde que limitam a sua capacidade de obter os cuidados de que necessitam. Para que os residentes rurais tenham acesso suficiente, os serviços de saúde necessários e apropriados devem estar disponíveis e ser obtidos em tempo hábil. Mesmo quando existe uma oferta adequada de serviços de saúde na comunidade, existem outros factores a considerar em termos de acesso aos cuidados de saúde. Por exemplo, para ter um bom acesso aos cuidados de saúde, um residente rural também deve ter:
- Meios financeiros para pagar por serviços, tais como seguros de saúde ou odontológicos que sejam aceitos pelo provedor
- Meios para alcançar e usar serviços, tais como transporte para serviços que possam estar localizados à distância, e a capacidade de tirar tempo pago fora do trabalho para usar tais serviços
- Confiança na sua capacidade de se comunicar com os prestadores de serviços de saúde, particularmente se o paciente não for fluente em inglês ou tiver baixa alfabetização em saúde
- Confiança de que ele pode usar os serviços sem comprometer a privacidade
- Crença de que ele receberá cuidados de qualidade
Este guia fornece uma visão geral do acesso aos cuidados de saúde na América rural, incluindo discussões sobre a importância e os benefícios do acesso aos cuidados de saúde e as barreiras que os residentes rurais enfrentam. O guia inclui informações sobre:
- Barreiras ao cuidado, incluindo escassez de mão-de-obra e status de seguro saúde
- Transporte
- Alfabetização em saúde
- Estigma associado com condições em comunidades rurais, como saúde mental ou abuso de substâncias
Perguntas Freqüentes
- Como a falta de acesso à saúde afeta a saúde da população e o bem-estar do paciente em uma comunidade?
- Quais são as barreiras ao acesso aos cuidados de saúde nas zonas rurais?
- Por que o acesso aos cuidados primários é importante para os residentes das zonas rurais?
- Que tipos de serviços de saúde são frequentemente difíceis de aceder nas zonas rurais?
- Como o fechamento de estabelecimentos e serviços de saúde rurais afeta o acesso aos cuidados de saúde?
- Quais são algumas estratégias para melhorar o acesso aos cuidados de saúde nas comunidades rurais?
- O que pode ser feito para ajudar os veteranos rurais a terem acesso aos cuidados de saúde?
- O que há de diferente no acesso à saúde para os índios americanos, nativos do Alasca e havaianos nativos?
- Que organizações trabalham para melhorar o acesso aos cuidados de saúde rurais?
- Como as fundações privadas estão trabalhando para melhorar o acesso aos cuidados de saúde e as questões de reembolso relacionadas?
- Como a falta de acesso aos cuidados de saúde afeta a saúde da população e o bem-estar dos pacientes em uma comunidade?
- Quais são as barreiras ao acesso aos cuidados de saúde nas zonas rurais?
- Distância e Transporte
- Cobertura de Seguro de Saúde
- Alfabetização em Saúde
- Questões de Estigma Social e Privacidade
- Escassez de mão-de-obra
- Por que o acesso aos cuidados primários é importante para os residentes rurais?
- Que tipos de serviços de saúde são freqüentemente de difícil acesso nas áreas rurais?
- Saúde doméstica
- Cuidados paliativos e hospitalares
- Serviços de Saúde Mental
- Serviços de Abuso de Substâncias
- Serviços Obstétricos
- Serviços de Saúde Bucal
- Como o fechamento de instalações e serviços de saúde rural afeta o acesso aos cuidados?
- Quais são algumas estratégias para melhorar o acesso aos cuidados nas comunidades rurais?
- Modelos de Entrega
- Afiliação a Sistemas ou Redes Maiores
- Esforços para melhorar a força de trabalho
- Tele-saúde
- O que pode ser feito para ajudar os veteranos rurais a ter acesso aos cuidados de saúde?
- O que há de diferente no acesso à saúde para os índios americanos, nativos do Alasca e havaianos nativos?
- Que organizações trabalham para melhorar o acesso à saúde rural?
- Como as fundações privadas estão trabalhando para melhorar o acesso aos cuidados de saúde e as questões de reembolso relacionadas?
Como a falta de acesso aos cuidados de saúde afeta a saúde da população e o bem-estar dos pacientes em uma comunidade?
O estado de saúde e o acesso aos cuidados de saúde das populações agrícolas e rurais afirma que tanto as populações agrícolas como as rurais têm menos acesso aos cuidados de saúde ao longo das dimensões de acessibilidade, proximidade e qualidade, em comparação com as suas congéneres não agrícolas e urbanas. As famílias não metropolitanas são mais propensas a reportar os custos dos cuidados de saúde, limitando a sua capacidade de receber cuidados. As viagens para chegar a um prestador de cuidados primários podem ser dispendiosas e onerosas para os pacientes que vivem em áreas rurais remotas, sendo que os cuidados de subespecialidade muitas vezes estão ainda mais distantes. Estes pacientes podem substituir os prestadores de cuidados primários locais por sub-especialistas ou podem decidir adiar ou renunciar aos cuidados.
De acordo com o relatório do Painel de Saúde da RUPRI de 2014, Access to Rural Health Care – A Literature Review and New Synthesis, as barreiras à saúde resultam em necessidades de saúde não atendidas, incluindo a falta de serviços de prevenção e triagem e tratamento de doenças. Uma comunidade rural vital é dependente da saúde da sua população. Embora o acesso aos cuidados médicos não garanta uma boa saúde, o acesso aos cuidados de saúde é fundamental para o bem-estar e a saúde ideal de uma população.
Os desafios que os residentes rurais enfrentam no acesso aos serviços de saúde contribuem para as disparidades em termos de saúde. Para saber mais sobre as disparidades em resultados de saúde, consulte o guia de tópicos Disparidades em Saúde Rural da RHIhub.
Quais são as barreiras ao acesso aos cuidados de saúde nas zonas rurais?
Distância e Transporte
É mais provável que as populações rurais tenham que percorrer longas distâncias para ter acesso aos serviços de saúde, particularmente aos serviços sub-especialistas. Isto pode ser um fardo significativo em termos de tempo de viagem, custo e tempo longe do local de trabalho. Além disso, a falta de transporte confiável é uma barreira aos cuidados de saúde. Nas áreas urbanas, o transporte público é geralmente uma opção para os pacientes chegarem às consultas médicas; no entanto, estes serviços de transporte são muitas vezes inexistentes nas áreas rurais. As comunidades rurais muitas vezes têm mais residentes idosos que têm condições crônicas que exigem múltiplas visitas a unidades de saúde ambulatoriais. Isto torna-se um desafio sem transporte público ou privado disponível. O guia de tópicos de Transporte para Apoio à Saúde Rural da RHIhub fornece recursos e informações sobre transporte e assuntos relacionados para as comunidades rurais.
Cobertura de Seguro de Saúde
Os indivíduos sem seguro de saúde têm menos acesso aos serviços de saúde. Um relatório do U.S. Census Bureau, Health Insurance Coverage in the United States, 2018, constatou que a população vivendo fora das áreas estatísticas metropolitanas (MSAs) sem qualquer tipo de seguro de saúde era de 9,1% em 2018, comparado a 8,4% da população dentro das MSAs.
O resumo da edição de junho de 2016 do Escritório do Secretário Assistente de Planejamento e Avaliação, Impact of the Affordable Care Act Coverage Expansion on Rural and Urban Populations, constatou que 43,4% dos residentes rurais não segurados relataram não ter uma fonte habitual de cuidados, que foi inferior aos 52,6% dos residentes urbanos não segurados que relataram não ter uma fonte habitual de cuidados. O resumo informa que 26,5% dos não segurados, residentes rurais atrasaram o recebimento de cuidados de saúde no último ano devido ao custo. A Affordable Care Act and Insurance Coverage in Rural Areas, um resumo de 2014 da Kaiser Family Foundation, aponta que os residentes rurais não segurados enfrentam maior dificuldade de acesso aos cuidados devido à oferta limitada de prestadores de cuidados de saúde rurais que oferecem cuidados de baixo custo ou de caridade, quando comparados com os seus homólogos urbanos.
A acessibilidade dos seguros de saúde é uma preocupação para as áreas rurais. Um resumo da política do Centro RUPRI de Análise de Políticas de Saúde Rural, Health Insurance Marketplaces: Emitente Participação e Tendências de Prêmios em Locais Rurais, 2018, avaliou mudanças na média dos prêmios do mercado de seguro saúde (HIM) de 2014 a 2018. Os prêmios médios foram maiores nos municípios rurais do que nos urbanos. Além disso, os municípios rurais tinham mais probabilidade de ter apenas um emissor de seguro participando do MHI.
Alfabetização em Saúde
A alfabetização em saúde também pode ser uma barreira ao acesso à saúde. A alfabetização em saúde afeta a capacidade do paciente de compreender informações e instruções de saúde de seus prestadores de serviços de saúde. Isto pode ser especialmente preocupante nas comunidades rurais, onde os níveis educacionais mais baixos e a maior incidência de pobreza muitas vezes impactam os residentes. A baixa alfabetização sanitária pode tornar os residentes relutantes em procurar cuidados de saúde devido ao medo ou à frustração relacionada com a comunicação com um profissional de saúde. Além disso, a navegação nos sistemas de saúde pode ser difícil sem a alfabetização sanitária. Para saber mais sobre a baixa alfabetização em saúde na América rural, veja Quais são os papéis da alfabetização, da alfabetização em saúde e do desempenho educacional na saúde dos residentes rurais? no guia de tópicos Determinantes Sociais de Saúde para a População Rural da RHIhub. A série em duas partes do Monitor Rural sobre alfabetização em saúde rural, Compreender as Habilidades e Exigências é a Chave para a Melhoria e Quem Fornece Informações de Saúde?, fornece insights, conexões entre saúde e alfabetização em saúde, e discute como as informações de saúde estão sendo fornecidas às populações rurais.
Questões de Estigma Social e Privacidade
Nas áreas rurais, há pouco anonimato; o estigma social e as preocupações com a privacidade têm mais probabilidade de agir como barreiras ao acesso aos cuidados de saúde. Os residentes rurais podem ter preocupações em procurar cuidados de saúde mental, abuso de substâncias, saúde sexual, gravidez, ou mesmo doenças crônicas comuns devido ao mal-estar ou preocupações com privacidade. Os sentimentos dos pacientes podem ser causados por relacionamentos pessoais com seu provedor de saúde ou outros que trabalham no estabelecimento de saúde. Além disso, os pacientes podem sentir medo ou preocupações sobre outros residentes, que muitas vezes são amigos, membros da família ou colegas de trabalho, que podem notá-los utilizando serviços para condições de saúde que normalmente não são discutidas abertamente, tais como aconselhamento ou serviços de teste de HIV. A co-localização ou a integração de serviços de saúde comportamentais com serviços de cuidados de saúde primários no mesmo prédio pode ajudar a aliviar as preocupações dos pacientes. Understanding Rural Communities, um podcast de 2018 da Hogg Foundation for Mental Health, apresenta uma entrevista com Dennis Mohatt, vice-presidente de Saúde Comportamental da Western Interstate Commission for Higher Education (WICHE), discutindo a saúde rural e o estigma que envolve os cuidados de saúde mental nas comunidades rurais.
Escassez de mão-de-obra
A escassez de mão-de-obra na área de saúde tem impacto no acesso aos cuidados de saúde nas comunidades rurais. Uma medida do acesso aos cuidados de saúde é ter uma fonte regular de cuidados, que depende de ter uma força de trabalho adequada na área da saúde. Alguns pesquisadores dos serviços de saúde argumentam que determinar o acesso aos cuidados de saúde simplesmente medindo a disponibilidade dos provedores não é uma medida adequada para entender completamente o acesso aos cuidados de saúde. Medidas de não utilização, tais como a contagem de residentes rurais que não conseguiram encontrar um prestador de cuidados adequados, podem ajudar a fornecer uma imagem mais completa sobre se existe uma mão-de-obra de saúde suficiente para os residentes rurais.
Uma escassez de profissionais de saúde nas áreas rurais dos EUA pode limitar o acesso aos cuidados de saúde, limitando a oferta de serviços disponíveis. Em dezembro de 2019, 62,93% das áreas de carência de profissionais de saúde de cuidados primários (HPSAs) estavam localizadas em áreas rurais. Para os números mais atuais, consulte as Estatísticas de Áreas de Carência de Profissionais de Saúde Designados da HRSA.
Os HPSAs da atenção primária têm pontuação de 0 a 25, com pontuação mais alta indicando uma maior necessidade de profissionais de atenção primária. Este mapa de janeiro de 2020 destaca as áreas não metropolitanas com escassez de mão-de-obra na atenção primária, com áreas em verde escuro indicando uma pontuação mais alta nos HPSA não metropolitanos:
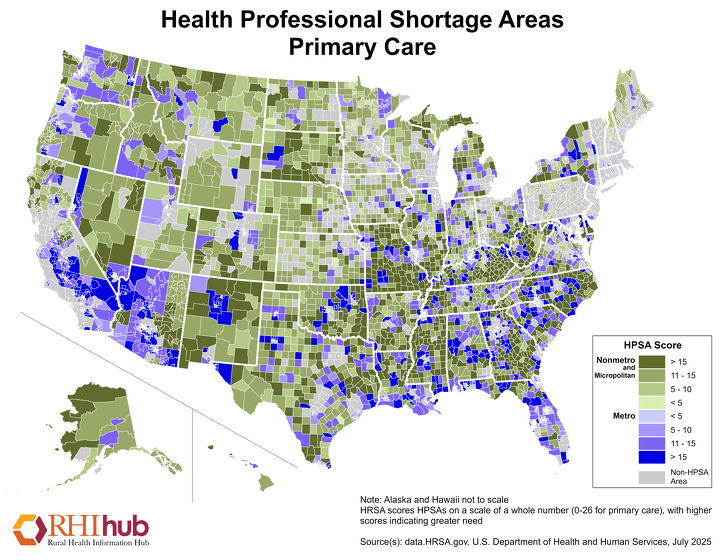
Para mais informações sobre os desafios da força de trabalho de saúde nas áreas rurais, recursos e estratégias usadas para lidar com a escassez de força de trabalho de saúde rural, consulte o guia de tópicos da força de trabalho de saúde rural da RHIhub.
Por que o acesso aos cuidados primários é importante para os residentes rurais?
O atendimento primário é o mais básico e, juntamente com os serviços de emergência e saúde pública, o serviço mais vital necessário nas comunidades rurais. Os prestadores de cuidados primários oferecem uma ampla gama de serviços e tratam um amplo espectro de questões médicas. A Academia Americana de Médicos de Família caracteriza os cuidados primários da seguinte forma:
Uma prática de cuidados primários serve como o primeiro ponto de entrada do paciente no sistema de saúde e como o ponto focal contínuo de todos os serviços de saúde necessários… As práticas de cuidados primários proporcionam promoção da saúde, prevenção de doenças, manutenção da saúde, aconselhamento, educação do paciente, diagnóstico e tratamento de doenças agudas e crônicas em uma variedade de ambientes de cuidados de saúde.
Um artigo trimestral do Milbank 2005, Contribuição da Atenção Primária aos Sistemas de Saúde e Saúde, identifica os papéis-chave que o acesso à atenção primária desempenha na prevenção de doenças e na melhoria da saúde. A atenção primária serve como um primeiro ponto de entrada no sistema de saúde, que pode ser particularmente importante para grupos, tais como residentes rurais e minorias étnicas/raciais, que de outra forma poderiam enfrentar barreiras no acesso aos cuidados de saúde. Alguns benefícios do acesso aos cuidados primários são:
- Serviços preventivos, incluindo a detecção precoce de doenças
- Coordenação de cuidados
- Á baixas taxas de mortalidade por todas as causas, câncer e doenças cardíacas
- Redução no baixo peso ao nascer
- Comportamentos de saúde melhorados
Acesso a Serviços de Saúde de Qualidade em Áreas Rurais – Atenção Primária: A Literature Review, uma seção do relatório 2015 Rural Healthy People 2020 (Pessoas Saudáveis em Áreas Rurais 2020): Um Documento Complementar para Pessoas Saudáveis 2020, Volume 1, fornece uma visão geral do impacto que o acesso aos cuidados primários tem na saúde rural. Os residentes rurais com acesso limitado aos cuidados primários podem não receber rastreios preventivos que possam levar à detecção e tratamento precoce de doenças. A North Carolina Rural Health Research Program 2018 findings brief, Access to Care: Populações em municípios sem FQHC, RHC ou Acute Care Hospital, descreve o escopo do acesso limitado à atenção primária em áreas rurais nos EUA e abrange três tipos de instalações que fornecem serviços de atenção primária para comunidades rurais, incluindo Centros de Saúde Federalmente Qualificados (FQHCs), Clínicas de Saúde Rural (RHCs) e Departamentos Ambulatoriais de Hospitais de Atenção Aguda. O resumo dos resultados revelou que há 660.893 residentes dos EUA que vivem em condados rurais sem FQHC, RHC, ou hospital de cuidados agudos que vivem predominantemente no Atlântico Sul (34%), Leste Central Norte (21%), e Oeste Central Norte (20%) divisões do censo.
Para saber mais sobre FQHCs, veja o guia de tópicos dos Centros Federais de Saúde Qualificados (FQHCs) da RHIhub. Além disso, o guia temático RHIhub’s Rural Health Clinics (RHCs) fornece informações e recursos e respostas a perguntas frequentes sobre esses tipos de instalações.
Que tipos de serviços de saúde são freqüentemente de difícil acesso nas áreas rurais?
Saúde doméstica
Os serviços de saúde doméstica na América rural são uma necessidade crescente. Home is Where the Heart Is: Insights on the Coordination and Delivery of Home Health Services in Rural America, um resumo das políticas do Centro de Pesquisa de Políticas de Reforma da Saúde Rural de agosto de 2017, cobre muitas barreiras e desafios enfrentados pelas agências de saúde domiciliar rural que afetam sua capacidade de fornecer acesso nas áreas rurais, incluindo:
- Reembolso e cobertura de seguro
- Requisito de cara a cara
- Requisito de status de vinculado ao domicílio
- Alterar apólices
- Força de trabalho
- Áreas de serviço
- Descarga e processo de encaminhamento
Ver Até que ponto os serviços de saúde domiciliar estão disponíveis nas comunidades rurais? no Guia Temático dos Serviços de Saúde Domésticos Rurais para mais informações.
Cuidados paliativos e hospitalares
As agências de cuidados paliativos e hospitalares muitas vezes enfrentam barreiras e desafios semelhantes a outros serviços de saúde em áreas rurais. Estes desafios podem incluir escassez de mão-de-obra; programas de recrutamento e retenção; questões de reembolso; acesso limitado à banda larga; e outros. Um relatório de política do Comitê Nacional Consultivo sobre Saúde Rural e Serviços Humanos de 2013, Implicações Rurais das Mudanças no Benefício do Medicare Hospice, afirma que os beneficiários do Medicare rural podem ter acesso limitado aos cuidados hospitalares.
O guia de tópicos do RHIhub’s Rural Hospice and Palliative Care responde às perguntas mais frequentes e fornece recursos sobre cuidados paliativos e hospitalares em áreas rurais. Cuidados Paliativos Baseados na Comunidade: Scaling Access for Rural Populations, um artigo do Monitor Rural de Outubro de 2018, descreve o papel que os cuidados paliativos desempenham na satisfação das necessidades dos pacientes que estão cronicamente e gravemente doentes e cobre os desafios no acesso aos cuidados paliativos em áreas rurais.
Serviços de Saúde Mental
O acesso a provedores e serviços de saúde mental é um desafio nas áreas rurais. Como resultado, os médicos de cuidados primários muitas vezes preenchem a lacuna e fornecem serviços de saúde mental enquanto enfrentam suas próprias barreiras, tais como falta de tempo com os pacientes ou reembolso financeiro adequado. Em dezembro de 2019, 60,98% das áreas de carência de profissionais de Saúde Mental estavam localizadas em áreas rurais. Para os números mais atuais, veja Estatísticas de Áreas de Carência de Profissionais de Saúde Designados da HRSA.
HPSAs de Saúde Mental têm pontuação de 0-25, com pontuação mais alta indicando uma maior necessidade de profissionais de saúde mental. O mapa de janeiro de 2020 abaixo destaca os HPSAs de saúde mental tanto para áreas metropolitanas, em vários tons de roxo, quanto para áreas não-metro, em vários tons de verde.
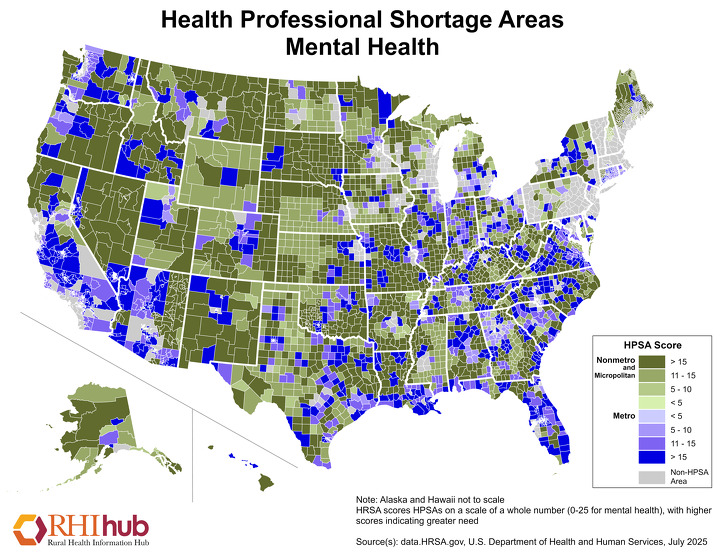
Devido à falta de provedores de saúde mental nas comunidades rurais, o uso da telesaúde para fornecer serviços de saúde mental está em ascensão. A Agência de Pesquisa e Qualidade em Saúde de Junho de 2016, Telehealth: Mapping the Evidence for Patient Outcomes from Systematic Reviews, constatou que os serviços de saúde mental prestados através da tele-saúde têm se mostrado eficazes. Ao usar sistemas de prestação de telesaúde, serviços de saúde mental podem ser prestados em uma variedade de ambientes rurais, incluindo clínicas rurais, escolas, programas residenciais e instalações de cuidados a longo prazo. O guia de Telessaúde da RHIhub no uso da Saúde Rural tem muito mais recursos sobre como a telesaúde pode melhorar o acesso aos cuidados. Para recursos adicionais sobre acesso a serviços de saúde mental em áreas rurais, veja o guia de tópicos de Saúde Mental Rural da RHIhub.
A falta de médicos de saúde mental e de toxicodependentes nas comunidades rurais levou ao desenvolvimento de novos modelos para colmatar a lacuna e fornecer os serviços necessários de saúde mental e de abuso de substâncias usando trabalhadores de saúde aliados comportamentais, tais como:
>
- Programa de Distância de Especialistas em Enfermagem e Recuperação
- Programa de Saúde Comunitária da Rede ASPIN
Para mais informações, veja o resumo dos dados do Centro de Pesquisa em Saúde Rural do WWAMI de 2016, Fornecimento e Distribuição da Força de Trabalho em Saúde Comportamental na América Rural. O resumo discute e compara as relações entre o provedor e a população da força de trabalho de saúde comportamental nos condados metropolitanos e não metropolitanos dos EUA, incluindo áreas micropolitanas e não metropolitanas. Uma análise do estudo em nível estadual também está disponível com informações para todos os estados.
Serviços de Abuso de Substâncias
Apesar de uma necessidade crescente, há uma falta definitiva de serviços de abuso de substâncias oferecidos em muitas comunidades rurais em toda a América.
A 2015 American Journal of Drug and Alcohol Abuse article, Rural Substance Use Treatment Centers in the United States: An Assessment of Treatment Quality by Location, relata que os centros de tratamento de abuso de substâncias em áreas rurais tinham uma proporção menor de conselheiros altamente qualificados, em comparação com os centros urbanos. Descobriu-se que os centros de tratamento rurais ofereciam menos serviços envolventes e pistas de tratamento especializadas.
A desintoxicação é uma etapa inicial do tratamento do abuso de substâncias que envolve o tratamento de intoxicação aguda, abstinência e minimização de complicações médicas. Um resumo de pesquisa e política do Maine Rural Health Research Center 2009, Few and Far Away: Serviços de Desintoxicação em Áreas Rurais, descobriu que 82% dos residentes rurais vivem em um município sem um fornecedor de desintoxicação. A falta de desintoxicadores em áreas rurais cria uma barreira ao cuidado que pode resultar na renúncia ou atraso do tratamento necessário aos pacientes. Em vez de um provedor de desintoxicação numa comunidade rural, o pronto-socorro local ou a cadeia do condado, embora não seja o local mais apropriado para os serviços de desintoxicação, deve muitas vezes servir como um substituto.
O acesso ao tratamento assistido por medicação (MAT) também é limitado nas comunidades rurais. O que é que o MAT tem a ver com isso? O Tratamento Assistido por Medicamentos para o Transtorno de Uso de Opioides na América Rural fornece uma visão geral do MAT, um tratamento baseado em evidências para o transtorno de uso de opioides, com informações sobre a ciência por trás do transtorno e como três medicamentos MAT funcionam.
RHIhub’s Substance Use and Misuseuse in Rural Areas topic guide provides information and resources; answers frequently asked questions; and lists model programs to address substance abuse treatment in rural areas.
Serviços Obstétricos
Encerramento de Serviços Obstétricos Hospitalares que Afetam Desproporcionalmente os Municípios Rurais Menos Populosos, um resumo da política do Centro de Pesquisa em Saúde Rural da Universidade de Minnesota, em abril de 2017, destaca os crescentes desafios que as mulheres das áreas rurais enfrentam no acesso aos serviços obstétricos (OB). De 2004 a 2014, 179 municípios rurais perderam serviços de obstetrícia hospitalar, seja para o fechamento de um hospital ou de uma unidade de obstetrícia. Isto resulta em apenas 45,7% de todos os condados rurais terem serviços de obstetrícia hospitalares. Dos 179 condados rurais que perderam os serviços de OB durante esse período de dez anos, 150 eram condados não centrais, deixando apenas 30,2% desses condados com serviços de OB.
Um parecer do Comitê 2014 do Colégio Americano de Obstetras e Ginecologistas (ACOG), Disparidades de Saúde em Mulheres Rurais, relata que a iniciação de cuidados pré-natais no primeiro trimestre foi menor para mães em áreas mais rurais em comparação com áreas suburbanas. O acesso ao parto e parto, pré-natal e serviços relacionados também é uma preocupação da ACOG, relatando que menos da metade das mulheres rurais vive a menos de 30 minutos de carro do hospital mais próximo oferecendo serviços perinatais.
Serviços obstétricos e qualidade entre hospitais de acesso crítico, rurais e urbanos em nove estados, um resumo da política de 2013 do Centro de Pesquisa em Saúde Rural da Universidade de Minnesota, relata os resultados de um estudo avaliando a qualidade dos cuidados relacionados ao parto em diferentes ambientes hospitalares. O estudo concluiu que os Hospitais de Acesso Crítico (HAC) tiveram um desempenho favorável nas medidas de qualidade da atenção obstétrica quando comparados aos hospitais urbanos, com alguma variação entre os nove estados.
O resumo da política da National Rural Health Association (NRHA) de 2019, Access to Rural Maternity Care, fornece uma visão geral do declínio no acesso à maternidade em áreas rurais e fatores que contribuem para o declínio no acesso. O resumo oferece considerações políticas para apoiar os serviços de maternidade e abordar as barreiras ao acesso na área rural dos EUA, tais como o aumento do financiamento da pesquisa, os desafios da prática da obstetrícia rural, as questões da força de trabalho e a qualidade dos cuidados da obstetrícia.
Serviços de Saúde Bucal
A saúde bucal afeta a saúde física e emocional, e tem muitas outras influências sobre nossas vidas que afetam a saúde e o bem-estar, tais como a obtenção de emprego. Apesar da importância da saúde oral, o acesso aos serviços de saúde oral é muito limitado ou de difícil acesso em muitas comunidades rurais e remotas.
Tradicionalmente, os planos de seguro médico ou de saúde não têm coberto os serviços de saúde oral. É necessário um plano de saúde oral ou seguro dentário separado para cobrir os serviços e procedimentos de saúde oral. Um relatório das Academias Nacionais de Ciências, Engenharia e Medicina de 2011, Advancing Oral Health in America, afirma que menos residentes rurais têm seguro odontológico em comparação com residentes urbanos.
Outro fator que limita o acesso aos serviços odontológicos é a falta de profissionais de saúde odontológica nas áreas rurais e pouco assistidas. Um relatório do WWAMI Rural Health Research Center de junho de 2015, Dentist Supply, Dental Care Use, and Oral Health Among Rural and Urban U.S. Residents, constatou que adultos rurais usavam menos os serviços odontológicos e tinham mais perda de dentes permanentes em comparação com adultos urbanos, o que poderia estar relacionado com a escassez de dentistas em áreas rurais. A oferta per capita de dentistas generalistas por 100.000 habitantes, com base em dados de 2008, foi de 30,1 para áreas metropolitanas, em comparação com 21,9 por 100.000 para áreas não metropolitanas.
A May 2018 NRHA policy brief, Improving Rural Oral Healthcare Access, oferece recomendações para lidar com a escassez de mão-de-obra dentária e para, em última análise, melhorar o acesso aos serviços de saúde oral, incluindo:
- Providenciando cursos de formação rural durante a educação odontológica
- Admitindo estudantes de odontologia de áreas rurais que teriam mais probabilidade de praticar numa comunidade rural
- Providenciando oportunidades aos estudantes de odontologia para obter uma ampla gama de habilidades odontológicas que serão necessárias numa clínica rural
- Ajudar as comunidades rurais a recrutar e reter provedores de saúde oral através de programas de desenvolvimento comunitário local
O guia temático RHIhub’s Oral Health in Rural Communities fornece mais informações sobre as disparidades de saúde oral na América rural e as estratégias que estão sendo usadas para abordar essas disparidades.
Como o fechamento de instalações e serviços de saúde rural afeta o acesso aos cuidados?
O fechamento de estabelecimentos de saúde rurais ou a interrupção dos serviços pode ter um impacto negativo no acesso aos cuidados de saúde em uma comunidade rural.
Os sistemas locais de saúde rural são frágeis; quando uma instalação fecha ou um provedor sai, isso pode ter um impacto nos cuidados e no acesso em toda a comunidade. Por exemplo, se um cirurgião sai, o acesso à cesariana diminui e os cuidados obstétricos são comprometidos. Se um hospital fecha, pode ser mais difícil recrutar médicos.
Há múltiplos fatores que podem afetar a gravidade e o impacto do fechamento de um hospital ou estabelecimento de saúde, inclusive:
- Distância ao próximo provedor mais próximo
- Disponibilidade de serviços alternativos
- Serviços de transporte
- Estado sócio-econômico e de saúde dos membros da comunidade
Viajar para receber serviços de saúde coloca o fardo sobre os pacientes. Para indivíduos com baixa renda, sem tempo de afastamento do trabalho remunerado, limitações físicas, condições agudas ou sem transporte pessoal, esses encargos podem afetar significativamente sua capacidade de acesso aos serviços de saúde.
Fechamentos de hospitais rurais, particularmente de CAHs, freqüentemente fazem as notícias com artigos discutindo os efeitos negativos, em particular para as comunidades rurais, como por exemplo:
- No Delta do Tennessee, uma comunidade pobre perde seu hospital – e senso de segurança
- Aqui está um Mapa de Onde Fechamentos de Hospitais Rurais Estão Acontecendo nos EUA.
- Consequências ‘Mortíferas,’ À medida que mais hospitais TN fecham
- Um hospital rural do Kansas de propriedade de uma empresa do Kansas City-Based Company fecha abruptamente
Uma preocupação significativa para as comunidades rurais perderem o seu hospital é a perda dos serviços de emergência. Em situações de emergência, qualquer atraso no atendimento pode ter sérias conseqüências adversas nos resultados dos pacientes.
Um resumo dos resultados de 2015 do Programa de Pesquisa em Saúde Rural da Carolina do Norte, A Comparison of Closed Rural Hospitals and Perceived Impact, identifica os seguintes impactos potenciais no acesso à saúde devido ao fechamento do hospital:
- Serviços de saúde instáveis, particularmente testes de diagnóstico e laboratoriais, obstetrícia, reabilitação e cuidados médicos de emergência
- Aumento dos custos do SME
- Residentes que não recebem os cuidados ou serviços necessários devido à falta de transporte
- Maior impacto no acesso para os idosos, minorias raciais/étnicas, pobres e pessoas com deficiência
O Programa de Pesquisa em Saúde Rural da Carolina do Norte mantém um mapa de monitoramento de fechamento de hospitais rurais. Especialistas em saúde rural acreditam que o fechamento de hospitais rurais é provável que continue porque muitos hospitais rurais têm margens operacionais mínimas com pouco espaço para perdas financeiras.
Uma apresentação da Comissão Consultiva de Pagamentos de Medicare de 2016, Melhorando a Eficiência e Preservando o Acesso aos Cuidados de Emergência em Áreas Rurais, descreve políticas e estratégias para garantir o acesso aos serviços do departamento de emergência em áreas rurais. A apresentação oferece uma discussão sobre modelos alternativos de prestação de cuidados de saúde. Veja Quais modelos alternativos de hospitais foram propostos para servir as comunidades rurais? no guia temático Hospitais Rurais da RHIhub para aprender sobre modelos inovadores de hospitais para garantir o acesso aos serviços de saúde para residentes rurais.
A manutenção de serviços farmacêuticos em cidades rurais também pode ser um desafio, particularmente quando o único farmacêutico na cidade está perto da aposentadoria. Quando a única farmácia de uma comunidade fecha, ela cria um vazio e os residentes devem se adaptar para encontrar novas formas de atender às suas necessidades de medicamentos. De acordo com Causas e Consequências do Fechamento da Farmácia Rural: Um Estudo de Casos Múltiplos:
Os residentes rurais confiam nas farmácias locais para a gestão e coordenação da farmácia e dos cuidados clínicos. A ausência de uma farmácia pode ser sentida de forma desproporcionada pelos idosos rurais, que muitas vezes têm uma maior necessidade de acesso a medicamentos e a serviços de gestão de medicamentos.
Um resumo da política rural de 2015 do Centro de Análise de Políticas de Saúde Rural da RUPRI, Características das Comunidades Rurais com Farmácia Independente, analisou dados para descrever características de comunidades rurais vulneráveis servidas por uma única farmácia rural de propriedade independente. As características médias das comunidades incluem:
- 19% da população tinha 65 anos ou mais
- Desemprego a 8%
- Taxas sem seguro eram 15%
- 28% tinham renda abaixo de 150% do nível de pobreza federal
Para mais informações sobre acesso a farmácias rurais ou desafios que as farmácias rurais enfrentam, veja o guia de tópicos da RHIhub sobre Farmácia Rural e Prescrição de Medicamentos.
Quais são algumas estratégias para melhorar o acesso aos cuidados nas comunidades rurais?
Há múltiplas estratégias sendo usadas para melhorar o acesso aos cuidados de saúde nas zonas rurais. Exemplos incluem:
Modelos de Entrega
Departamentos de Emergência Autônomos (FSEDs) são definidos pelo American College of Emergency Physicians (ACEP) como um “estabelecimento estruturalmente separado e distinto de um hospital e que fornece cuidados de emergência”. A ACEP fornece recomendações operacionais e de pessoal para os FSEDs. Um artigo do Monitor Rural de Novembro de 2016, Freestanding Emergency Departments: Um Modelo Alternativo para Comunidades Rurais, define ainda um FSED e descreve os dois tipos, enquanto discute a sustentabilidade financeira do modelo.
Paramedicina Comunitária é um modelo de atendimento onde paramédicos e técnicos médicos de emergência (EMTs) operam em funções ampliadas para auxiliar nos serviços de saúde para os necessitados, sem duplicar os serviços disponíveis dentro da comunidade. O guia temático de Paramedicina Comunitária da RHIhub descreve como este modelo de assistência pode beneficiar as comunidades rurais e cobrir os passos para iniciar um programa de paramedicina comunitária rural.
Frontier Community Health Integration Program (FCHIP) está explorando o desenvolvimento e teste de novos modelos para melhorar o acesso a serviços de saúde de qualidade em áreas fronteiriças.
O modelo Community Health Worker (CHW) facilita o acesso aos cuidados de saúde ao usar CHWs como uma ligação entre os prestadores de cuidados de saúde e os residentes rurais para ajudar a garantir que as suas necessidades de cuidados de saúde são satisfeitas. O guia temático RHIhub’s Community Health Workers in Rural Settings oferece informações e recursos sobre CHWs e cobre educação, treinamento e certificação CHW.
Modelos de cuidados baseados em equipe, tais como Casas Médicas Centradas no Paciente (PCMHs), também podem estender o acesso aos serviços de cuidados primários nas comunidades rurais. Uma variedade de programas de coordenação de cuidados e domicílios médicos rurais são destacados na seção Modelos de Saúde Rural e Inovações da RHIhub.
Após o Encerramento do Hospital: Em busca de Sistemas de Saúde Rural de Alto Desempenho sem Internação, um relatório do Painel de Saúde da RUPRI de junho de 2017, discute estudos de caso de três comunidades rurais que fizeram a transição para novos modelos de atendimento. O relatório também descreve uma série de diferentes opções de parto para as comunidades que carecem de atendimento hospitalar.
Afiliação a Sistemas ou Redes Maiores
As instalações locais de saúde rural podem optar por aderir a redes de saúde ou afiliar-se a sistemas de saúde maiores como um movimento estratégico para manter ou melhorar o acesso à saúde em suas comunidades. Essas afiliações ou adesão a redes de saúde podem melhorar a viabilidade financeira da instalação rural; fornecer recursos e infra-estrutura adicionais para a instalação; e permitir que a instalação de saúde rural ofereça serviços de saúde novos ou expandidos que de outra forma não poderiam fornecer. Entretanto, os benefícios de uma afiliação com uma rede de saúde maior podem vir às custas do controle local.
A 2018 RUPRI Center for Rural Health Policy Analysis policy brief, Trends in Hospital System Affiliation, 2007-2016, observa que os hospitais rurais seguem a tendência geral e mostram um aumento na filiação ao sistema hospitalar. O resumo encontrado não-metropolitano CAHs teve o menor aumento na taxa de afiliação ao sistema hospitalar. O relatório do Centro de Análise de Políticas de Saúde Rural RUPRI de 2018, The Rural Hospital and Health System Affiliation Landscape – A Brief Review, discute os vários tipos de afiliações hospitalares que os hospitais rurais podem considerar e os fatores que podem afetar a opção que os hospitais rurais escolhem, tais como manter a autoridade local de tomada de decisão e atender às demandas da afiliação ao sistema hospitalar. O relatório abrange alguns benefícios que a afiliação ao sistema hospitalar pode proporcionar a um hospital rural, incluindo o acesso a:
- Tecnologia
- Recrutamento e retenção de pessoal
- Compra em grupo
- Acesso ampliado aos serviços operacionais e de saúde
Esforços para melhorar a força de trabalho
É necessária uma força de trabalho adequada para manter o acesso aos cuidados de saúde em uma comunidade. A fim de aumentar o acesso aos cuidados de saúde, as comunidades rurais devem utilizar os seus profissionais de saúde da forma mais eficiente e estratégica. Isso pode incluir permitir que cada profissional trabalhe no topo da sua licença, usando novos tipos de provedores, trabalhando em equipes interprofissionais, e programação criativa para oferecer tempo na clínica fora do horário normal de trabalho.
O guia de tópicos da RHIhub’s Rural Healthcare Workforce discute como as áreas rurais podem abordar a escassez de mão-de-obra, tais como parcerias com outros estabelecimentos de saúde; aumento da remuneração dos funcionários; adição de flexibilidade e incentivos para melhorar o recrutamento e retenção de prestadores de serviços de saúde; e utilização de serviços de telesaúde. O guia também discute políticas e programas estaduais e federais para melhorar a oferta de profissionais de saúde rural, tais como programas de reembolso de empréstimos e isenção de visto.
Tele-saúde
A tele-saúde continua a ser vista como uma solução chave para ajudar a resolver os problemas de acesso à saúde rural. Através da telesaúde, os pacientes rurais podem ver especialistas em tempo hábil enquanto permanecem no conforto de suas casas ou instalações locais. Os prestadores locais de cuidados de saúde também podem se beneficiar da experiência dos sub-especialistas fornecida através da tele-saúde. O guia de tópicos Uso da Telessaúde na Saúde Rural da RHIhub fornece uma visão geral de como a telesaúde está sendo usada nas comunidades rurais para melhorar o acesso aos cuidados de saúde. O guia abrange programas específicos atualmente em uso em áreas rurais, além de fornecer recursos e uma listagem de financiamento e oportunidades que podem ser usadas para apoiar soluções de telesaúde.
O que pode ser feito para ajudar os veteranos rurais a ter acesso aos cuidados de saúde?
Uma das principais barreiras que os veteranos rurais enfrentam ao acessar os serviços de saúde é a distância significativa de viagem até a unidade de saúde Veterans Affairs (VA) mais próxima. Para resolver os problemas de acesso dos veteranos rurais, a VA criou clínicas ambulatórias baseadas na comunidade em muitas áreas rurais, bem como o uso de clínicas móveis e serviços de tele-saúde. Para saber mais sobre os serviços de VA para veteranos rurais ou sobre os esforços da VA para abordar o acesso aos cuidados de saúde dos veteranos, consulte o guia temático Veteranos rurais e Acesso aos cuidados de saúde da RHIhub.
O que há de diferente no acesso à saúde para os índios americanos, nativos do Alasca e havaianos nativos?
Saúde e Cuidados de Saúde para Índios Americanos e Nativos do Alasca (AI/ANs), uma publicação de 2018 da Kaiser Family Foundation, relata que os adultos não idosos com AI/AN têm maior probabilidade de não terem seguro em comparação com os brancos não idosos, 25% e 8% respectivamente, e que há taxas mais altas de crianças com AI/AN não seguradas (14%) em comparação com as crianças brancas (4%). Health and Health Care for Asian Americans, Native Hawaiians and other Pacific Islanders (NHOPIs) in the United States, outra publicação de 2018 da Kaiser Family Foundation, descobriu que 11% dos havaianos não-nativos e outros adultos das Ilhas do Pacífico não tinham seguro em 2016, em comparação com 7% dos adultos não-sobrebrancos.
O Indian Health Service (IHS) fornece serviços de saúde e prevenção à IA/ANs. Promessas Quebradas: O relatório de 2018, Continuing Federal Funding Shortfall for Native Americans, relata que o financiamento federal para programas nativos americanos nos últimos 15 anos tem sido severamente inadequado e não atende às necessidades básicas e serviços das obrigações do governo federal para com as populações que servem, o que por si só é uma barreira ao acesso aos cuidados de saúde para as IA/ANs. O IHS fornece serviços diretos de saúde em uma instalação do IHS ou compra/atendimento diferido (PRC) fornecido por uma instalação ou provedor não pertencente ao IHS através de um acordo contratual, e não é uma cobertura de seguro de saúde. Isto é explicado mais detalhadamente no guia de tópicos de Saúde Tribal Rural da RHIhub. O acesso aos recursos do Serviço de Saúde Indiano (IHS) é considerado seguro de saúde?
O guia de tópicos de Saúde Tribal Rural do RHIhub responde perguntas frequentes sobre saúde tribal e fornece recursos sobre populações de IA/ANs rurais.
Que organizações trabalham para melhorar o acesso à saúde rural?
Muitas organizações trabalham para atender às necessidades das comunidades rurais e ajudam a garantir a disponibilidade de serviços essenciais de saúde.
- O Escritório Federal de Política de Saúde Rural (FORHP) se concentra nas questões de saúde rural e faz parte da HRSA.
- Os Centros de Pesquisa em Saúde Rural são financiados pelo Escritório Federal de Política de Saúde Rural para produzir pesquisas e análises relevantes para a política de saúde e questões que impactam a saúde nas áreas rurais.
- A Associação Nacional de Saúde Rural (NRHA) fornece liderança e recursos sobre questões de saúde rural para provedores de saúde e organizações que trabalham para melhorar a saúde das comunidades rurais.
- A Associação Nacional de Clínicas de Saúde Rural (NARHC) trabalha para melhorar a prestação de cuidados de saúde de qualidade e com boa relação custo-benefício em áreas rurais mal servidas através do Programa RHC.
- A Seção de Serviços de Saúde Rural da Associação Hospitalar Americana (AHA) representa os interesses de hospitais pequenos e rurais e trabalha para assegurar que as necessidades únicas deste segmento de membros da AHA sejam uma prioridade nacional.
- Os Escritórios Estaduais de Saúde Rural (SORHs) e as Associações Estaduais de Saúde Rural ajudam as comunidades rurais a construir sistemas de prestação de cuidados de saúde, coordenando as atividades de saúde rural no estado, coletando e divulgando informações e prestando assistência técnica a entidades públicas e sem fins lucrativos.
- A Organização Nacional das Secretarias Estaduais de Saúde Rural (NOSORH) trabalha para fomentar e promover legislação, recursos e educação com as SORHs, o Escritório Federal de Políticas de Saúde Rural, NRHA, e outras organizações que promovem e apoiam o acesso à saúde rural.
- A Rede Nacional de Recrutamento e Retenção Rural (3RNet) é uma organização nacional de recrutamento para empregos de profissionais de saúde em comunidades rurais e carentes de atendimento.
Como as fundações privadas estão trabalhando para melhorar o acesso aos cuidados de saúde e as questões de reembolso relacionadas?
Muitas fundações privadas trabalham para melhorar o acesso aos cuidados de saúde financiando serviços de transporte, melhorando a força de trabalho e abordando outros factores que afectam o acesso aos cuidados de saúde rurais. O investimento em provedores e programas de rede de segurança existentes, a oferta de subsídios para desenvolver e implementar modelos inovadores de prestação de cuidados de saúde, e o financiamento de pesquisa para estudar as implicações das políticas relacionadas com o acesso aos cuidados de saúde rurais são exemplos de acções que as fundações podem tomar para apoiar o acesso aos cuidados de saúde rurais.
Um artigo publicado em Novembro de 2017 em Health Affairs, Foundations’ Efforts to Improve Rural Health Care, cobre projetos de fundações privadas focadas em melhorar o acesso aos cuidados de saúde rurais.
Grantmakers in Health oferece múltiplos recursos que fornecem educação e orientação a fundações interessadas em melhorar o acesso à saúde rural, tais como Improving Health Care Access (Melhorando o Acesso à Saúde): Os financiadores compartilham suas experiências ou Melhoria do Acesso à Saúde nas Comunidades, Lições para a Obtenção Eficaz de Subsídios.