Manuseio Médico
Abéns aos avanços em muitas áreas da medicina, como cardiologia e pneumologia, pessoas com distrofia muscular Duchenne (DMD) no século 21 estão vivendo mais do que nas décadas anteriores, muitas vezes bem na idade adulta. O tratamento de DMD requer cuidados multidisciplinares para coordenar as múltiplas avaliações e intervenções especializadas necessárias para maximizar a função e a qualidade de vida dos pacientes.
O uso dos tratamentos disponíveis pode ajudar a manter o conforto e a função e prolongar a vida. Os médicos do MDA Care Center podem ajudar a criar planos de cuidados individualizados em relação a todos os aspectos médicos e assistenciais que os pacientes com DMD requerem.
Anestesia
As pessoas com DMD podem ter reações adversas inesperadas a certos tipos de anestesia. É importante que a equipe cirúrgica conheça a DMD do paciente para que as complicações possam ser evitadas ou tratadas rapidamente. Além disso, pacientes com DMD (assim como pacientes diagnosticados com DMD) devem ter avaliações pré-operatórias por especialistas pulmonares, anestesistas e cardíacos antes de qualquer cirurgia.1,2
Braças, armações e cadeiras de rodas
Braças, também chamadas de órteses, suportam o tornozelo e o pé, ou podem se estender até o joelho. As órteses de tornozelo (AFOs) às vezes são prescritas para uso noturno, para evitar que o pé aponte para baixo e manter o tendão de Aquiles esticado enquanto a criança dorme.
Pernas durante algumas horas por dia, mesmo com o mínimo de peso, promove melhor circulação, ossos mais saudáveis e uma coluna vertebral reta. Um andarilho de pé ou uma estrutura de pé pode ajudar as pessoas com DMD a ficarem de pé. Algumas cadeiras de rodas irão elevar o usuário a uma posição de pé.
Mais cedo ou mais tarde, uma cadeira de rodas é necessária em DMD, normalmente por volta dos 12 anos de idade. A menos que haja uma lesão, tal como uma perna partida, o uso de cadeiras de rodas é geralmente gradual. Muitos no início usam cadeiras de rodas para longas distâncias, como na escola ou no centro comercial, e continuam a andar em casa.
Embora uma criança e os pais possam temer a cadeira de rodas como um símbolo de deficiência, a maioria das pessoas descobrem que quando começam a usar uma, na verdade são mais móveis, energéticos e independentes do que quando tentam andar sem assistência.
Outros auxiliares de mobilidade e posicionamento podem ajudar os pais e cuidadores. Entre as ajudas mais simples está uma placa de transferência para ajudar a mover uma pessoa a entrar e sair de uma cadeira de rodas. Elevadores mecânicos, cadeiras de duche e camas electrónicas também podem ser úteis.
Veja também:
- Pondo seus melhores pés para a frente
- Pouse para cima e vá com os suportes móveis e cadeiras de rodas de pé
Cuidados cardíacos
A Academia Americana de Pediatria recomenda que as pessoas com DMD tenham uma avaliação cardíaca completa (incluindo um eletrocardiograma e imagens não-invasivas) por um especialista começando na primeira infância e novamente pelo menos a cada dois anos até os 10 anos de idade. Depois disso, as avaliações devem ser feitas todos os anos ou no início dos sintomas de fraqueza cardíaca, como retenção de líquidos ou falta de ar.1
As mulheres portadoras de DMD têm um risco maior do que a média de desenvolver cardiomiopatia. Recomenda-se que portadoras do sexo feminino sejam submetidas a uma avaliação cardíaca completa no final da adolescência ou no início da vida adulta, ou mais cedo, caso os sintomas ocorram. A avaliação deve incluir RM cardíaca e deve ser repetida pelo menos a cada cinco anos.
Tratamento com inibidores da enzima conversora da angiotensina (ECA), bloqueadores dos receptores da angiotensina (BRA) e bloqueadores beta podem retardar o curso da deterioração do músculo cardíaco em DMD se os medicamentos forem iniciados assim que surgirem anormalidades no ecocardiograma (imagem ultra-sonográfica do coração), mas antes que os sintomas ocorram. Alguns dados sugerem que os corticosteróides retardam o início da cardiomiopatia. O antagonista do receptor mineralocorticoide eplerenona tem alguma evidência de ser eficaz para atenuar o declínio da função cardíaca, mas estudos adicionais são necessários para confirmar estes achados.3
Vejam também:
- Médicos Conversam Coração com Coração (cardiologistas pediátricos e outros especialistas em uma reunião patrocinada pelo MDA trocaram informações e planejaram estudos sobre o coração em DMD e distrofia muscular de Becker)
- Cuidados Cardíacos em Distrofias Musculares
Contratos
O impacto da DMD pode ser minimizado significativamente mantendo o corpo o mais flexível, ereto e móvel possível. Há várias maneiras de fazer isto.
Como o músculo se deteriora, uma pessoa com distrofia muscular frequentemente desenvolve fixações das articulações, conhecidas como contraturas. Se não forem tratadas, elas se tornam severas, causando desconforto e restringindo a mobilidade e flexibilidade. As contraturas podem afetar os joelhos, quadris, pés, cotovelos, pulsos e dedos.
No entanto, há muitas maneiras de minimizar e adiar as contraturas. Exercícios de amplitude de movimento, realizados em horário regular, ajudam a retardar as contraturas, impedindo que os tendões encurtem prematuramente. É importante que um fisioterapeuta lhe mostre como fazer correctamente os exercícios de amplitude de movimentos.
Braças nos membros inferiores também podem ajudar a manter os membros esticados e flexíveis, atrasando o início das contraturas.
Quando as contraturas avançam, pode ser feita uma cirurgia para as aliviar. Um procedimento de liberação do tendão, também chamado cirurgia do cordão do calcanhar, é frequentemente feito para tratar o tornozelo e outras contraturas enquanto a criança ainda está andando. Normalmente o rapaz terá de usar aparelho para a perna depois disto.
Diet e nutrição
Não se conhecem restrições alimentares especiais ou adições para ajudar na DMD. A maioria dos médicos recomenda uma dieta semelhante à de qualquer menino em crescimento, mas com algumas modificações. No entanto, alguns sugerem a ingestão de cálcio e vitamina D na forma de produtos lácteos, outros alimentos ricos em cálcio, um suplemento, e exposição solar. Dependendo das circunstâncias e da via de tratamento (como os glicocorticóides), os pacientes estão em risco de desnutrição e desequilíbrio de peso. Portanto, recomenda-se que os pacientes vejam um nutricionista/dietista em cada consulta.4
Para os rapazes que usam cadeiras de rodas eléctricas, tomam prednisona, ou não são muito activos, o ganho de peso excessivo pode tornar-se um problema. Para estes rapazes, a ingestão calórica deve provavelmente ser um pouco restrita para manter o peso baixo. A obesidade coloca maior stress nos músculos esqueléticos já enfraquecidos e no coração. Os médicos descobriram que uma dieta pobre em calorias não tem qualquer efeito prejudicial sobre os músculos.
Uma combinação de imobilidade e músculos abdominais fracos pode levar a uma obstipação grave, por isso a dieta deve ser rica em líquidos e fibras, com predominância de frutas e vegetais frescos. Pacientes com DMD também podem desenvolver disfagia (dificuldade de deglutição). Quando há suspeita de disfagia, o paciente deve ser encaminhado a um terapeuta da fala e linguagem para avaliação da deglutição.
No caso de um paciente experimentar perda de peso, desidratação, desnutrição, aspiração e disfagia moderada ou grave, o paciente pode precisar de um tubo de gastrostomia (um tubo de alimentação inserido diretamente no estômago). Indivíduos que tomam prednisona e aqueles com problemas cardíacos podem precisar de uma dieta restrita a sódio.
Veja também:
- Considerações nutricionais Enquanto estiver sobre Corticosteróides (inclui guias de planejamento de refeições e opções alimentares sugeridas)
Exercício
Exercício pode ajudar a construir músculo esquelético, manter o sistema cardiovascular saudável e contribuir para se sentir melhor. Mas na distrofia muscular, muito exercício pode danificar o músculo. Consulte o seu médico sobre a quantidade de exercício que é melhor. Uma pessoa com DMD pode exercitar-se moderadamente mas não deve ir ao ponto de exaustão.
Muitos especialistas recomendam exercícios de natação e de água (terapia aquática) como uma boa maneira de manter os músculos o mais tonificados possível sem causar stress excessivo. A flutuabilidade da água ajuda a proteger contra certos tipos de tensão muscular e lesões.
Antes de realizar qualquer programa de exercícios, certifique-se de ter uma avaliação cardíaca.
Desordens cognitivas e comportamentais
Crianças com DMD que são suspeitas de ter uma deficiência de aprendizagem podem ser avaliadas por um neuropsicólogo de desenvolvimento ou pediátrico, quer através do departamento de educação especial do seu sistema escolar ou em um centro médico com um encaminhamento do MDA Care Center. A DMD está associada ao aumento das taxas de distúrbios do espectro do autismo, distúrbio do déficit de atenção e hiperatividade, ansiedade e depressão, o que também pode requerer manejo médico adequado.
Vejam também:
- Quando a Doença Neuromuscular Afeta o Cérebro
- O Cérebro na Distrofia Muscular de Duchenne: As dificuldades de aprendizagem fazem parte do quadro?
- A Teacher’s Guide to Neuromuscular Disease
Medicamentos
Medicamentos que diminuem a carga de trabalho no coração são por vezes prescritos para DMD (ver “Cuidados Cardíacos” acima).
Medicamentos pertencentes a um grupo conhecido como corticosteróides são a base do tratamento farmacológico, uma vez que se têm revelado eficazes em retardar o curso da DMD. Crianças devem ser iniciadas com estes medicamentos antes do declínio físico substancial.4
Os corticosteróides prednisona e deflazacort são benéficos no tratamento da DMD. O FDA em 9 de fevereiro de 2017 aprovou o deflazacort (marca Emflaza), um derivado oxazólico da prednisona, para tratar a DMD. A potência de 1 mg de prednisona é aproximadamente equivalente a 1,3 mg de deflazacort. Para mais informações, consulte FDA Approves Emflaza for Treatment of Duchenne Muscular Dystrophy.
Estudos transversais de todos estes medicamentos em DMD mostraram um aumento significativo na força (11% com prednisona vs. placebo). Esse aumento de força atingiu o máximo após três meses de tratamento e foi mantido por 18 meses; também houve evidência de melhora na função muscular cronometrada (como o tempo necessário para subir 4 escadas, 43% mais rápido com prednisona vs. placebo) e na função pulmonar. Os corticosteroides também reduzem o risco de escoliose e retardam a perda de ambulação. Três estudos constataram que o tratamento com glucocorticosteróides estava associado à melhoria da sobrevida. Entretanto, um quarto estudo não mostrou uma associação clara com o aumento da sobrevida.5,6,7,8
A função pulmonar também melhorou com o tratamento com prednisona vs. placebo. A capacidade vital forçada (CVF) melhorou significativamente (11%) após seis meses de tratamento diário com prednisona.9
Glucocorticoides podem retardar o desenvolvimento da escoliose e reduzir a necessidade de cirurgia para corrigir a escoliose em pacientes com DMD. O risco de desenvolvimento de escoliose pode ser significativamente menor para pacientes que recebem tratamento diário com deflazacort versus placebo, e a necessidade de cirurgia de coluna também é significativamente menor para pacientes tratados com deflazacort. A prevalência de fraturas é semelhante entre os pacientes que são tratados com glicocorticóides e aqueles que não o são.10 Há algumas evidências de que o tratamento glicocorticoide para DMD melhora a sobrevida,8,11 porém outras evidências não mostram relação entre sobrevida e tratamento glicocorticoide.12
O uso crônico de corticosteróides é parte do padrão de tratamento para DMD, mas tal tratamento pode levar a efeitos colaterais como ganho de peso, baixa estatura, acne, alterações comportamentais, osteoporose e fraturas de compressão óssea e vertebral longas. É apropriado monitorar pacientes em terapia com corticosteroides com imagens periódicas da coluna vertebral, pois eles podem estar assintomáticos. Crianças que desenvolvem fraturas vertebrais ou de ossos longos devem ser encaminhadas a um endocrinologista pediátrico ou especialista em osso.
Retirada rígida dos corticosteróides pode resultar em complicações com risco de vida. O Protocolo PJ Nicholoff Steroid Protocol orienta a retirada de corticosteroides após tratamento de longo prazo.
Em setembro de 2016, a US Food and Drug Administration (FDA) concedeu aprovação acelerada do Eteplirsen, um medicamento exon pulo que mostrou aumentar a distrofina em pacientes com mutação do gene da distrofina passível de exon 51 pulo.
Ataluren (também conhecido como PTC124) é um medicamento administrado oralmente que está sendo desenvolvido para o tratamento de defeitos genéticos causados por mutações sem sentido, permitindo o bypass da mutação sem sentido e a continuação do processo de tradução para a produção de uma proteína funcional, o que tem sido demonstrado em vários estudos. Esta abordagem poderia beneficiar os estimados 10% a 15% de pacientes com DMD/BMD que abrigam mutações sem sentido (stop). Ataluren é licenciado na União Europeia e no Reino Unido para tratar pacientes com DMD a partir dos 2 anos de idade causados por mutações sem sentido.
O efeito adverso mais comum de Ataluren é o vómito. Outros incluem diminuição do apetite, perda de peso, dor de cabeça, hipertensão, tosse, sangramento nasal, náusea, dor abdominal superior, flatulência, desconforto abdominal, prisão de ventre, erupção cutânea, dor nos membros, dor musculoesquelética no peito, sangue na urina, micção involuntária e febre.
Em dezembro de 2019, Vyondys 53, um medicamento “exon skipping” que visa uma seção de DNA chamada exon 53 foi aprovado pela FDA para tratamento de indivíduos que têm uma mutação confirmada do gene DMD que é passível de uma estratégia terapêutica chamada exon 53 skipping e pode ajudar até 8% dos indivíduos com DMD. Para mais, veja https://www.mda.org/press-releases/mda-celebrates-fda-approval-vyondys-53-treatment-dmd-amenable-exon-53-skipping.
Em agosto de 2020, Viltepso, um medicamento “exon pulping” que visa uma seção de DNA chamada exon 53. foi aprovado pela FDA para tratamento de indivíduos que têm uma mutação confirmada do gene DMD que é passível de uma estratégia terapêutica chamada exon 53 pulping e que pode ajudar até 8% dos indivíduos com DMD. Para mais, veja https://strongly.mda.org/fda-approves-ns-pharmas-viltepso-for-treatment-of-dmd-amenable-to-exon-53-skipping
Imunizações
As crianças com DMD devem receber todas as vacinas recomendadas pelos Centros de Controle e Prevenção de Doenças dos EUA. Algumas vacinas devem ser administradas antes do início do tratamento com glicocorticóides, já que algumas estão contra-indicadas em pacientes com DMD que recebem altas doses diárias de corticosteróides. Peça mais informações ao seu médico.
Terapia física e ocupacional
Um programa de fisioterapia é geralmente parte do tratamento para DMD. O seu médico do MDA Care Center irá encaminhá-lo a um fisioterapeuta para uma avaliação completa e recomendações. Os principais objetivos da fisioterapia são permitir maior movimentação nas articulações e prevenir contraturas e escoliose.
Enquanto a fisioterapia enfatiza a mobilidade e, quando possível, o fortalecimento de grandes grupos musculares, a terapia ocupacional concentra-se em atividades e funções específicas. A terapia ocupacional pode ajudar em tarefas de trabalho, recreação ou na vida diária, como vestir-se ou usar um computador.
Respiratórios
Quando os músculos que ajudam a respirar ficam mais fracos, o sistema brônquico deve ser mantido livre de secreções, seja usando um dispositivo para a tosse ou tosse assistida manual com a ajuda de um cuidador. Um terapeuta respiratório ou pneumologista pode ser consultado para obter as informações necessárias. Em algum momento, a ventilação assistida pode ser necessária para ajudar a fornecer fluxo de ar suficiente para entrar e sair dos pulmões.
O primeiro passo no uso da ventilação assistida é geralmente um dispositivo não-invasivo, ou seja, um dispositivo que não requer nenhum procedimento cirúrgico. A pessoa recebe o ar sob pressão através de uma máscara, um bocal ou uma boquilha. A ventilação não-invasiva geralmente é necessária apenas em tempo parcial, muitas vezes apenas durante o sono.
Se o suporte ventilatório 24 horas for necessário, é possível usar a ventilação não-invasiva em tempo integral, sob os cuidados de um médico conhecedor desta prática. Alguns jovens optam por mudar para um sistema invasivo, o que significa que é realizada uma abertura cirúrgica chamada traqueostomia, permitindo que o ar seja entregue directamente na traqueia (traqueostomia).
Para mais, ver:
- Obter uma Traqueostomia: My Story (um médico com miopatia mitocondrial descreve submeter-se e cuidar da sua traqueostomia)
- The Great Trach Escape: Is it for You? (equipamento portátil mas potente e orientação especializada fazem da ventilação não invasiva uma opção para muitos)
Curvaturas da coluna vertebral
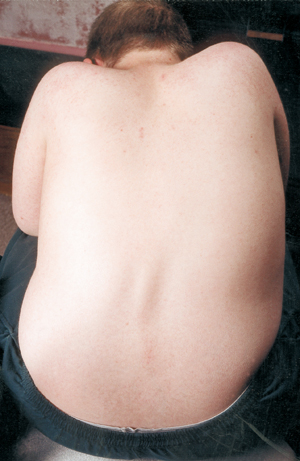 Em homens jovens com DMD, a coluna vertebral pode ser gradualmente puxada para uma forma curva. A coluna vertebral pode curvar de um lado para o outro (escoliose) ou para a frente em forma de “corcunda” (cifose).
Em homens jovens com DMD, a coluna vertebral pode ser gradualmente puxada para uma forma curva. A coluna vertebral pode curvar de um lado para o outro (escoliose) ou para a frente em forma de “corcunda” (cifose).
Scoliose geralmente aparece depois de um rapaz ter começado a usar uma cadeira de rodas a tempo inteiro. A curvatura do “corcunda” que às vezes se vê naqueles que ainda andam chama-se lordose.
Severe escoliose pode interferir com sentar, dormir e até mesmo respirar, por isso devem ser tomadas medidas para tentar evitá-la.
Exercícios para manter as costas o mais retas possível e conselhos sobre posições sentadas e de sono podem ser obtidos de um fisioterapeuta.
Cirurgia de espiritismo envolve a inserção de varetas metálicas com ganchos na coluna vertebral.
A cirurgia para jovens com DMD é normalmente realizada na adolescência.
Padrão de cuidados
Atualizações do Centro de Controle de Doenças (CDC) de 2010 As considerações sobre os cuidados com a distrofia muscular de Duchenne foram publicadas em 2018.
- Diagnóstico e manejo da distrofia muscular de Duchenne, parte 1: diagnóstico e manejo neuromuscular, reabilitação, endócrino e gastrointestinal e nutricional
- Diagnóstico e manejo da distrofia muscular de Duchenne, parte 2: respiratória, cardíaca,
Saúde óssea, e tratamento ortopédico - Diagnóstico e tratamento da distrofia muscular de Duchenne, parte 3: cuidados primários,
Gestão de emergência, cuidados psicossociais, e transições de cuidados ao longo da vida
Atualizações da diretriz de 2005 da Academia Americana de Neurologia (AAN) sobre tratamento de DMD por corticosteroides foram emitidas em 2016.
Recomendações gerais para cuidados médicos em DMD foram emitidas em 2010 pelo DMD Care Considerations Working Group, sob os auspícios do CDC dos EUA. Estas incluem:
- DMD: diagnóstico e manejo farmacológico e psicossocial
- DMD: implementação de cuidados multidisciplinares
Uma versão amigável das diretrizes está disponível, cortesia do TREAT-NMD. MDA contribuiu para o desenvolvimento do guia abrangente.
Guias para o cuidado de pessoas com DMD recebendo anestesia ou sedação foram liberadas pelo American College of Chest Physicians em 2007.
Recomendações para a supervisão da saúde cardiovascular em portadores de DMD e DMD foram emitidas em 2005 pela American Academy of Pediatrics.
Guias para cuidados respiratórios em DMD foram liberadas pela American Thoracic Society em 2004.
- Birnkrant, D. J. et al. Diagnóstico e manejo da distrofia muscular de Duchenne, parte 2: respiratória, cardíaca, saúde óssea, e manejo ortopédico. Lanceta. Neurol. (2018). doi:10.1016/S1474-4422(18)30025-5
- Birnkrant, D. J. et al. American College of Chest Physicians consensus statement on the respiratory and related management of patients with Duchenne muscular dystrophy undergoing anesthesia or sedation. in Chest (2007). doi:10.1378/chest.07-0458
- Raman, S. V et al. Eplerenone para cardiomiopatia precoce na distrofia muscular de Duchenne: um ensaio aleatório, duplo-cego, controlado por placebo. Lanceta. Neurol. (2015). doi:10.1016/S1474-4422(14)70318-7
- Birnkrant, D. J. et al. Diagnosis and management of Duchenne muscular dystrophy, part 1: diagnosis, and neuromuscular, rehabilitation, endocrine, and gastrointestinal and nutritional management. Lanceta. Neurol. (2018). doi:10.1016/S1474-4422(18)30024-3
- McDonald, C. M. et al. Long-term effects of glucocorticoids on function, quality of life, and survival in patients with Duchenne muscular dystrophy: a prospective cohort study. Lancet (2018). doi:10.1016/S0140-6736(17)32160-8
- Biggar, W. D. et al. Deflazacort in Duchenne muscular dystrophy: Uma comparação de dois protocolos diferentes. Neuromuscul. Desordem. (2004). doi:10.1016/j.nmd.2004.05.001
- Angelini, C. et al. Deflazacort na distrofia de Duchenne: Estudo do efeito a longo prazo. Muscle Nerve (1994). doi:10.1002/mus.880170405
- Biggar, W. D., Harris, V. A., Eliasoph, L. & Alman, B. Long-term benefits of deflazacort treatment for boys with Duchenne muscle dystrophy in their second decade. Neuromuscul. Desordem. (2006). doi:10.1016/j.nmd.2006.01.010
- JR, M. et al. Ensaio aleatório, duplo-cego de seis meses de prednisona na distrofia muscular de Duchenne. in New England journal of medicine (1989). doi:10.1056/NEJM198906153202405
- Henricson, E. K. et al. The cooperative international neuromuscular research group Duchenne natural history study: O tratamento com glicocorticóides preserva marcos funcionais clinicamente significativos e reduz a taxa de progressão da doença medida por meio de testes musculares manuais e outros. Muscle and Nerve (2013). doi:10.1002/mus.23808
- Schram, G. et al. All-cause mortality and cardiovascular outcomes with prophylactic steroid therapy in Duchenne muscle dystrophy. J. Am. Coll. Cardiol. (2013). doi:10.1016/j.jacc.2012.12.008
- Bach, J. R., Martinez, D. & Saulat, B. Distrofia muscular de Duchenne: O efeito dos glucocorticoides no uso de ventiladores e na ambulação. Am. J. Phys. Med. Rehabil. (2010). doi:10.1097/PHM.0b013e3181e72207