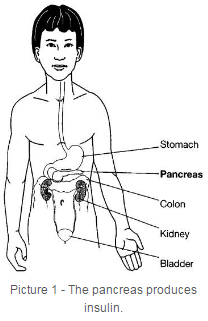
Insulinabhängiger Diabetes mellitus (IDDM), auch bekannt als Typ-1-Diabetes, beginnt meist vor dem 15. Lebensjahr, kann aber auch bei Erwachsenen auftreten. Diabetes betrifft die Drüse der Bauchspeicheldrüse, die sich hinter dem Magen befindet (Bild 1). Die speziellen Zellen (Betazellen) der Bauchspeicheldrüse produzieren ein Hormon namens Insulin.
Der Körper besteht aus Millionen von Zellen. Alle Zellen brauchen Glukose (Zucker) aus der Nahrung, die wir essen, um Energie zu gewinnen. So wie ein Auto ohne Benzin nicht fahren kann, kann der Körper ohne Glukose nicht funktionieren. Insulin ist der „Schlüssel“, der es der Glukose ermöglicht, in die Zellen zu gelangen. Ohne diesen Schlüssel bleibt die Glukose im Blutkreislauf, und die Zellen können sie nicht zur Energiegewinnung nutzen. Stattdessen sammelt sich die Glukose im Blut an und geht in den Urin über. Wenn eine Person an Typ-1-Diabetes erkrankt, stellt die Bauchspeicheldrüse die Produktion von Insulin ein. Um den Körperzellen zu helfen, die Glukose zu verwerten, muss ein Kind mit Typ-1-Diabetes mellitus (DM) Insulin per Injektion (Spritze) erhalten.
Was passiert bei Typ-1-Diabetes
Die Ursache von Diabetes ist nicht bekannt. Einige Experten glauben, dass Diabetes vererbt wird (in Familien vorkommt), aber die Genetik ist nicht eindeutig geklärt. Diabetes tritt nicht immer in Familien auf. Der Körper verwechselt die Zellen, die Insulin produzieren, mit fremden Zellen. Daraufhin zerstört der Körper diese Zellen. Dies nennt man einen Autoimmunprozess. Obwohl etwas in der Umwelt die Krankheit auslösen kann, gibt es keine bekannten Möglichkeiten, Typ-1-Diabetes bei Kindern zu verhindern.
Wichtige Fakten über Diabetes
Menschen wachsen nicht aus Typ-1-Diabetes heraus, aber sie können lernen, ihn durch Insulinspritzen, Blutzuckertests, Ernährung und Bewegung zu kontrollieren.
Diabetes ist nicht ansteckend.
Ungefähr 14,6 Millionen Amerikaner sind an Diabetes erkrankt.
Ungefähr einer von zehn Diabetikern hat Typ-1-Diabetes.
Eine weitere Form von Diabetes ist der nicht insulinabhängige Diabetes mellitus (NIDDM), Typ 2. Typ-2-Diabetes ist häufiger als Typ-1-Diabetes. Etwa 9 von 10 Menschen mit Diabetes haben Typ 2. Typ-2-Diabetes trat früher hauptsächlich bei Erwachsenen auf, wird aber zunehmend auch bei Kindern beobachtet. Er wird mit Fettleibigkeit in Verbindung gebracht. NIDDM beginnt meist nach dem 40. Lebensjahr. Menschen mit Typ-2-Diabetes produzieren in der Regel genügend eigenes Insulin, aber ihr Körper nutzt es nicht richtig. Typ 2 kann durch Gewichtsabnahme oder mit Insulin und/oder oralen Medikamenten kontrolliert werden.
Anzeichen von Diabetes mellitus
Typ 1 tritt meist plötzlich auf.
Frühe Anzeichen für Typ 1 DM sind (Bild 2):
- Gewichtsverlust oder geringe Gewichtszunahme, auch wenn man viel isst
- Mehr Durst als üblich
- Enuresis (Bettnässen)
- Häufiges Wasserlassen
- Mehr Urin als üblich
- Ständig müde sein
Spätere Anzeichen von Diabetes sind:
- Trockene Haut und Mund
- Schwer zu atmen
- Harnzucker und Aceton werden positiv sein
- Blutzucker ist sehr hoch (über 126 mg/dL)
- Verlust des Appetits
- „Fruchtiger“ Geruch im Atem
- Magenschmerzen
Was verursacht Glukose (Zucker) im Urin
Die Nieren filtern Abfallprodukte und überschüssiges Wasser aus dem Blut. Wenn der Glukosegehalt im Blut über dem normalen Wert liegt, können die Nieren nicht alles aufnehmen. Die Glukose taucht dann im Urin auf. Die Glukose im Urin führt dazu, dass die Häufigkeit und Menge der Urinausscheidung zunimmt. Dieser Anstieg führt zu mehr Durst.
Was verursacht Aceton (Ketone) im Urin
Wenn der Körper Glukose wegen des Insulinmangels nicht verwerten kann, verwendet der Körper Fett als Energiequelle. Dies führt zu Gewichtsverlust. Wenn große Mengen an Fett zu schnell abgebaut werden, entstehen Acetone (Ketone). Aceton sammelt sich im Blut an und „schwappt“ in den Urin über. Zu viele Ketonsäuren im Blut können zu einer Ketoazidose führen. (Siehe Helping Hand: Diabetes: Ketoazidose, HH-I-23.)
Die Flitterwochen
Kurz nachdem Sie erfahren haben, dass Sie Diabetes haben und mit der Behandlung beginnen, ist Ihr Bedarf an Insulin möglicherweise viel geringer. Das liegt daran, dass die Zellen der Bauchspeicheldrüse, die Insulin produzieren, noch nicht vollständig zerstört sind. Sie beginnen, eine kleine Menge Insulin zu produzieren. Wir nennen dies die „Flitterwochen“. Diese Phase beginnt kurz nach der Diagnose und kann zwischen zwei Wochen und zwei Jahren dauern. Während dieser Zeit müssen Sie weiterhin kleine Mengen an Insulin einnehmen. Wenn die Flitterwochen vorbei sind, produziert die Bauchspeicheldrüse kein Insulin mehr, und der Insulinbedarf steigt an.
Behandlung
Es muss ein Gleichgewicht zwischen Insulin, Ernährung und Bewegung bestehen, um Ihren Diabetes unter Kontrolle zu halten (Abbildung 3). Aufklärung ist notwendig, damit Sie und Ihre Familie verstehen, wie man sich richtig um Sie und Ihren Diabetes kümmert.
Insulin
Insulin wird im Labor durch einen chemischen Prozess hergestellt. Es gibt eine Reihe von Insulinarten. Ihr Arzt wird Ihnen das für Sie am besten geeignete Insulin verschreiben. Sie benötigen täglich mehrere Insulinspritzen. Es wird per Injektion verabreicht. Deine Krankenschwester oder dein Krankenpfleger wird dir und deinen Eltern zeigen, wie man Insulin spritzt.
Ernährungsplan
Du brauchst Lebensmittel, die deinem Körper helfen zu wachsen, Energie zu produzieren und deinen Blutzucker im Gleichgewicht zu halten. Ihr Ernährungsberater hilft Ihnen bei der Erstellung eines Ernährungsplans, der auf Ihr Alter, Ihr Geschlecht und Ihr Aktivitätsniveau abgestimmt ist. Erkundigen Sie sich bei Ihrer Diabetesberaterin oder Ihrem Diätassistenten, wie Sie lernen können, alle Lebensmittelgruppen einzubeziehen und die Kohlenhydrate zu zählen, damit Sie einen flexiblen Mahlzeitenplan erstellen können.
Ihr Diätassistent wird Sie und Ihre Eltern über die Mahlzeitenplanung unterrichten.
Bewegung
Bewegung baut Muskeln auf, hält den Körper in Form, verbessert den allgemeinen Gesundheitszustand, hilft Ihnen, geistig wachsam zu bleiben und erhöht den Herzmuskeltonus. Bewegung verbessert die Aufnahme und Verwendung von Insulin durch den Körper. Und in der Regel sinkt der Blutzucker. Nehmen Sie Bewegung in Ihren Tagesplan auf.
Überwachung
Die Überwachung Ihres Diabetes bedeutet, zu prüfen, ob er unter Kontrolle ist. So können du und deine Eltern feststellen, ob der Behandlungsplan gut funktioniert. Wir zeigen dir und deiner Familie, wie man Blutzucker und Ketonkörper im Urin misst. Bluttests sind eine Möglichkeit, um festzustellen, ob dein Diabetes unter Kontrolle ist. Lernen Sie, Ihre Blutzuckerwerte in einem Logbuch oder Faxprotokoll festzuhalten. Der Arzt wird das Labor anweisen, einen Bluttest durchzuführen, der Ihren durchschnittlichen Blutzuckerspiegel über die letzten 3 Monate misst. Dieser Test wird als glykosyliertes Hämoglobin oder Hämoglobin A1-C bezeichnet und wird normalerweise alle 3 bis 4 Monate durchgeführt. Ihr Arzt oder Ihre Krankenschwester wird Ihnen mehr über die tägliche Überwachung sagen. Siehe auch Helping Hand: Diabetes: Blutzuckerselbstkontrolle, HH-I-22. Ein Hämoglobin A1-C-Wert unter 7 % trägt dazu bei, Komplikationen zu vermeiden.
Aufklärung
Aufklärung über Diabetes, tägliche Beachtung der Mahlzeiten, Bewegung, Insulin und die richtige Pflege Ihres Körpers sind notwendig, um Ihren Diabetes zu kontrollieren und ein normales tägliches Leben zu führen. Ihr Arzt, Ihre Krankenschwester, Ihr Ernährungsberater und andere Personen im Gesundheitswesen werden Sie über Diabetes aufklären.
Wenn Sie Fragen haben, wenden Sie sich bitte an Ihren Arzt oder Ihre Krankenschwester.
Diabetes: Insulinabhängiger Diabetes mellitus (Typ I) (PDF)