Abstract
Complicações como vazamento anastomótico (AL) após procedimentos colorretais estão associadas com morbidade significativa. A AL subclínica pode ser enganosa devido ao comportamento clínico e, portanto, representa um dilema diagnóstico. Por vezes, as investigações radiológicas são adjuvantes, mas podem ser um desvio na progressão diagnóstica. Apresentamos um caso de AL subclínica onde a quase falha no diagnóstico levou a resultados desfavoráveis. Em pacientes suscetíveis, os resultados diagnósticos precisam ser interpretados com cautela em relação ao cenário clínico. Cirurgiões e radiologistas precisam estar bem familiarizados com diferentes apresentações de complicações pós-operatórias após cirurgia gastrointestinal inferior e suas manifestações em imagem.
Palavras-chave
Fugas anastomóticas, vazamento subclínico, enema de contraste
Introdução
Procedimentos colo-retos compreendem uma grande parte em cirurgia geral. Apesar de todos os avanços e técnicas cirúrgicas precisas, complicações, incluindo vazamento anastomótico (TA), causam morbidade e mortalidade significativas. Um vazamento local ou confinado apresenta-se sem sintomas alarmantes, portanto chamado vazamento anastomótico subclínico . A tomografia computadorizada (TC) do abdômen tornou-se o método de escolha na avaliação das complicações pós-cirúrgicas. Embora sua superioridade em tais casos esteja além de comprovada, erros humanos no relato que levam a resultados abaixo do padrão não são incomuns. A confiança na imagem como ferramenta diagnóstica para substituir o julgamento clínico (devido ao impacto médico-legal), tornou-se um problema preocupante.
Apresentação do caso
Um homem de 82 anos de idade admitido na unidade médica por letargia incomum. Fez uma ressecção anterior assistida por laparoscopia com ileostomia de cobertura para um adenocarcinoma retal médio há seis semanas. Foi realizada anastomose com um grampeador circular de 30 mm. Durante a apresentação atual, queixou-se de aumento do débito do estoma e cansaço incomum. O exame físico não foi notável. Testes hematológicos de rotina mostraram alta relação uréia/criatividade e anormalidades eletrolíticas. Foi iniciado o tratamento para volume e anormalidades eletrolíticas.
O débito do estoma diminuiu gradualmente e o paciente começou a reclamar de dor abdominal e vômitos. A equipe cirúrgica foi envolvida neste ponto de tratamento. As radiografias abdominais demonstraram loops dilatados de intestino delgado e múltiplos níveis de fluido aéreo. A TC do abdómen mostrou alças dilatadas do intestino delgado. Anastomose colorretal foi relatada intacta, sem evidência de vazamento. O diagnóstico diferencial foi obstrução intestinal adesiva ou íleo secundário a anormalidades eletrolíticas. Iniciou-se a descompressão nasogástrica e ressuscitação de fluidos. Antecipando uma recuperação tardia no fundo das aderências e cirurgia prévia, iniciou-se a nutrição parenteral. Inicialmente as características obstrutivas melhoraram após 48 horas com retorno da função estoma.
No entanto, ao reintroduzir fluidos orais claros, o paciente desenvolveu dor recorrente e vômitos biliares. O contraste hidrossolúvel foi dado através da sonda nasogástrica (NGT) para alcançar resultados diagnósticos e terapêuticos. O estudo relatou obstrução intestinal pequena proximal ao local da ileostomia e a administração de contraste através da ileostomia foi aconselhada pelo radiologista para confirmação. Um cateter de Foley foi inserido através do estoma e o paciente foi enviado ao departamento de imagem para uma repetição do exame. Relato inesperado sugeriu extravasamentos de contraste na cavidade peritoneal e pneumoperitônio. Uma perfuração no local da ileostomia, talvez devido ao cateter, foi sugerida como possível causa.
Ao considerar a perfuração da ileostomia, foi tomada a decisão de uma laparotomia de emergência. Como era a sexta semana desde o procedimento primário, foi realizado um enema de contraste solúvel em água para verificar a integridade anastomótica antes da possível ressecção ou reversão da ileostomia, se necessário. Foi relatada como anastomose colorretal intacta com boa distensão retal. Assumiu-se que o pooling de contraste livre na pelve como derrame da perfuração da ileostomia na instância anterior (Figura 1 seta).
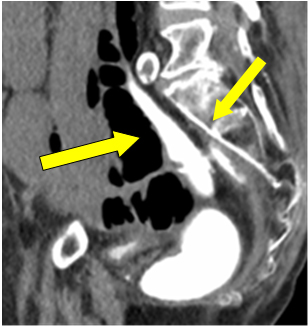
Figure 1: Extravasamento do contraste na pelve.
Realizou-se uma laparotomia de aspecto médio. Surpreendentemente, nenhuma perfuração macroscópica foi visualizada. Os achados incluíram uma quantidade moderada de fluidos hemostáticos com poucas aderências fibrínicas sem nenhuma faixa obstrutiva. Calibre normal, laços de intestino delgado aderentes foram notados na pélvis. Estes não foram perturbados pelo cirurgião cirúrgico (sem vazamento anastomótico na imagem). A adesiólise do intestino delgado restante foi feita e a ileostomia foi revertida.
Patiente foi transferida para unidade de alta dependência e foi observada de perto. Permaneceu estável até o quinto dia de pós-operatório, quando se tornou delirante e desenvolveu fibrilação atrial rápida. Notou-se que a ferida da laparotomia estava em deiscência. Dada a complexa história cirúrgica, a repetição da tomografia computadorizada foi justificada para o mapa de estradas. Mostrou pneumoperitôneo extenso e cerca de 200 ml de aro realçando a coleta na calha paracólica esquerda. O paciente foi novamente levado para uma sala de operações de emergência onde foi feita uma reexploração. Na abertura do abdômen, a peritonite feculenta estava presente com um grande defeito na anastomose colorretal ocultado por aderências do intestino delgado ao local. A anastomose foi retirada e o estoma sigmóide final criado com fechamento do coto retal.
Patiente teve convalescença lenta e foi transferido para a unidade de reabilitação. Ele finalmente recebeu alta em casa após 14 dias em cuidados de transição.
Discussão
AL continua sendo a principal causa de morbidade e mortalidade em cirurgia colorretal. Se não for prontamente identificada e tratada adequadamente, a taxa de mortalidade pode ser de até 50%. Um estoma defuncionante pode não garantir a integridade da anastomose gastrointestinal inferior .
Diferentes termos e graus anastomóticos têm sido descritos na literatura. O manejo clínico é dependente do local anatômico, grau de vazamento e gravidade dos sintomas . Características sublínicas de vazamentos confinados freqüentemente levam a confusão no diagnóstico. O alto índice de suspeita e detecção precoce é a chave para o pronto manejo clínico. Se isso não for feito, resultará em deterioração clínica e maior carga sobre a economia do sistema de saúde.
CT scan é a investigação mais prontamente disponível para complicações intestinais pós-operatórias. Certas características radiológicas de vazamento como ar peri anastomótico, fluido ou combinação de ambos podem estar presentes com pouca frequência. No entanto, a sua eficácia diagnóstica na AL intestinal inferior não está bem estabelecida. As imagens podem ser confusas de interpretar devido a alterações pós-operatórias e outros fatores de confusão como pneumoperitôneo residual, cicatrização ou encalhe inflamatório dos tecidos moles pré sacrais . O tamanho e extensão da fuga é outro factor importante a ter em conta.
Enema de contraste não só demonstra a taxa e extensão da fuga como também ajuda no diagnóstico de fenómenos como as colecções pré sacrais. O seu papel como estudo de rotina antes do desvio da reversão do estoma ainda é questionável, especialmente em pacientes clinicamente insuspeitos . Entretanto, estudos têm demonstrado superioridade do enema de contraste solúvel em água na detecção de vazamento em anastomoses distais, onde ambas as modalidades são usadas.
Vários estudos também têm relatado taxas de falsos-negativos de 35%-49% para imagens radiológicas de suspeita de vazamentos anastomóticos .
Em situações desafiadoras, deve-se confiar no julgamento clínico, ao invés de ser dirigido apenas pela imagem, pois o exame negativo não é uma resposta definitiva se a suspeita clínica não for tratada adequadamente.
Neste cenário, a obstrução intestinal foi um engano (provavelmente um íleo em andamento devido à sepse subclínica). Durante a primeira exploração, não foi encontrada nenhuma fuga macroscópica na ileostomia. A histologia da peça ressecada não mostrou qualquer dano na mucosa. No entanto, uma laceração serosa sugeria a passagem do cateter por um tracto subseroso antes de entrar no peritoneu. A análise retrospectiva das imagens foi realizada com o departamento de radiologia. Em um dos filmes, a ponta do cateter foi encontrada passando pelo plano subcutâneo (Figura 2). Isso explica o contraste livre na cavidade peritoneal, em vez da perfuração luminosa da ileostomia propriamente dita. Assunção sobre a origem do contraste contribuiu para o enigma diagnóstico.
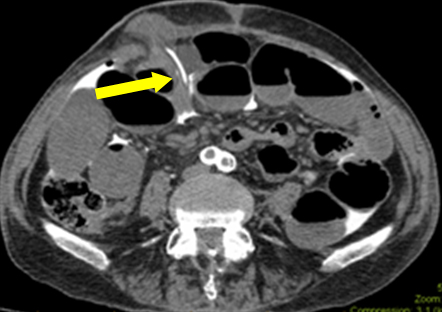
Figure 2: Imagem axial mostrando a ponta do cateter entrando do plano subcutâneo na cavidade peritoneal
Embora trivial, o vazamento de contraste e o pooling próximo ao local anastomótico no enema foi um achado significativo. Infelizmente foi atribuído à parte das extravasações anteriores através da perfuração do estoma.
Patiente teve cirurgia recente para malignidade e devido à má nutrição e obstrução intestinal contínua, a cura da anastomose já estava comprometida. Isto aumenta a susceptibilidade a fugas, o que reforça novamente a necessidade de alto índice de suspeita nesta situação clínica.
Devido à ressecção anterior baixa anterior, as alças do intestino delgado eram aderentes na pélvis, confinando a CA inicialmente menor, faltando assim a característica clínica clássica. Uma vez que a ileostomia foi revertida e o desvio fecal não estava mais presente para proteger a integridade anastomótica, o tamanho do vazamento progrediu e levou à deterioração com peritonite e deiscência abdominal.
Erros de diagnóstico podem ocorrer em qualquer campo da medicina. É preciso ter cuidado ao interpretar os resultados dos estudos no contexto da perspicácia clínica. Podemos reduzir tais incidências através da verificação rotineira dos exames antes dos procedimentos e também o banco de casos futuros pode ser estabelecido através de feedback construtivo regular de imagens que difere com achados operatórios.
Patientes com doença neoplásica, associados a outras co-morbidades e estado nutricional comprometido, são altamente suscetíveis à cicatrização prejudicada de uma anastomose intestinal. Essas devem ser consideradas vulneráveis para anastomose subclínica, especialmente quando os sinais clássicos de vazamento estão ausentes. A radiologia pós-operatória deve ser interpretada com cautela neste caso e a intervenção cirúrgica pode servir melhor modo diagnóstico e, portanto, terapêutico.
Além disso, a aprendizagem da radiologia cirúrgica é de suma importância para os cirurgiões e o feedback regular aos radiologistas pode ajudar a identificar novas apresentações de complicações pós-operatórias após a cirurgia colorretal.
- Trencheva K, Morrissey KP, Wells M, Mancuso CA, Lee SW, et al. (2013) Identificando importantes preditores de vazamento anastomótico após ressecção do cólon e retal: estudo prospectivo em 616 pacientes. Ann Surg 257: 108-113.
- Lim M, Akhtar S, Sasapu K, Harris K, Burke D, et al. (2006) Clinical and subclinical leakaks after low colorectal anastomosis: a clinical and radiologic study. Dis Colon Rectum 49: 1611-1619.
- Bruce J, Krukowski ZH, Al-Khairy G, Russell EM, Park KG (2001) Systematic review of the definition and measurement of anastomotic leak after gastrointestinal surgery. Br J cirurgia 88: 1157-1168.
- Guillem JG, Cohen AM (1999) Current issues in colorectal cancer surgery. Semin Oncol 26: 505-513.
- Leester B, Asztalos I, Polnyib C (2002) Complicações sépticas após baixa ressecção rectal anterior – ainda se justifica o desvio do estoma? Acta Chir Iugosl 49: 67-71.
- Power N, Atri M, Ryan S, Haddad R, Smith A (2007) CT avaliação de vazamento intestinal anastomótico. Clin Radiol 62: 37-42.
- Nicksa GA, Dring RV, Johnson KH, Sardella WV, Vignati PV, et al. (2007) Anastomotic fugas: qual é o melhor estudo de diagnóstico por imagem? Dis Colon Rectum 50: 197-203.
- Kalady MF, Mantyh CR, Petrofski J, Ludwig KA (2008) Routine contrast imaging of low pelvic anastomosis before to closure of defunctioning ileostomy: is it necessary? J Gastrointest Surg 12: 1227-1231.
- Khair G, Alhamarneh O, Avery J, Cast J, Gunn J, et al. (2007) Routine use of gastrograffin enema prior to the reversal of a loop ileostomy. Dig Surg 24: 338-341.
- Akyol AM, McGregor JR, Galloway DJ, George WD (1992) Early postoperative contrast radiology in the assessment of colorectal anastomotic integrity. Int J Colorectal Dis 7: 141-143.
- Goligher JC, Graham NG, De Dombal FT (1970) Deiscência anastomótica após ressecção anterior do reto e sigmóide. Br J Surg 57: 109-118.
- Haynes IG, Goldman M, Silverman SH, Alexander-Williams J, Keighley MR (1986) The Water-soluble contrast enema after colonic anastomosis. Br J Surg 69: 714-717.
- Khoury W, Ben-Yehuda A, Ben-Haim M, Klausner JM, Szold O (2009) Tomografia computadorizada abdominal para diagnóstico de vazamentos no trato gastrointestinal inferior pós-operatório. J Gastrointest Surg 13: 1454-1458.
- Doeksen A, Tanis PJ, Wüst AF, Vrouenraets BC, van Lanschot JJ, et al. (2008) Radiological evaluation of colorectal anastomoses. Int J Colorectal Dis 23: 863-868.
>