- Co je to rakovina tlustého střeva (adenokarcinom tlustého střeva)
- Statistika rakoviny tlustého střeva (adenokarcinom tlustého střeva)
- Rizikové faktory rakoviny tlustého střeva (adenokarcinom tlustého střeva)
- Progrese rakoviny tlustého střeva (adenokarcinomu tlustého střeva)
- Příznaky rakoviny tlustého střeva (adenokarcinomu tlustého střeva)
- Klinické vyšetření rakoviny tlustého střeva (adenokarcinomu tlustého střeva)
- Jak se diagnostikuje rakovina tlustého střeva (adenokarcinom tlustého střeva)?
- Prognóza rakoviny tlustého střeva (adenokarcinomu tlustého střeva)
- Jak se léčí rakovina tlustého střeva (adenokarcinom tlustého střeva)?
- Rakovina tlustého střeva (adenokarcinom tlustého střeva) Odkazy
- Co je rakovina tlustého střeva (adenokarcinom tlustého střeva)
- Statistika o rakovině tlustého střeva (adenokarcinomu tlustého střeva)
- Rizikové faktory rakoviny tlustého střeva (adenokarcinomu tlustého střeva)
- Progrese rakoviny tlustého střeva (adenokarcinomu tlustého střeva)
- Jak se diagnostikuje rakovina tlustého střeva (adenokarcinom tlustého střeva)?
- Prognóza rakoviny tlustého střeva (adenokarcinomu tlustého střeva)
- Jak se léčí rakovina tlustého střeva (adenokarcinom tlustého střeva)?
- Rakovina tlustého střeva (adenokarcinom tlustého střeva) Literatura
Co je rakovina tlustého střeva (adenokarcinom tlustého střeva)
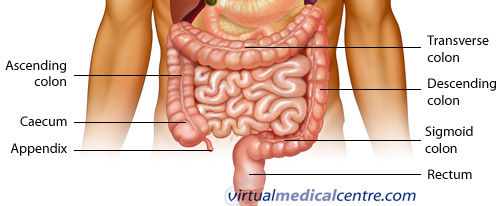
Převážně je funkcí tlustého střeva (tlustého střeva) absorbovat vodu ze stolice. Když ilium ukládá svůj obsah do slepého střeva, je velmi tekutý. Postupně tuhne, jak postupuje kolem tlustého střeva.
Statistika o rakovině tlustého střeva (adenokarcinomu tlustého střeva)
Rakovina tlustého střeva je častá, ale u mladých dospělých se vyskytuje velmi vzácně. S věkem se stává častějším. Nejvíce ohroženy jsou ženy starší 50 let. Geograficky se tento nádor vyskytuje po celém světě, ale nejčastěji se vyskytuje v oblastech, kde je strava s nízkým obsahem vlákniny. Mezi oblasti světa s vysokou spotřebou tuků a nízkou spotřebou vlákniny patří Evropa, USA a Austrálie.
Rizikové faktory rakoviny tlustého střeva (adenokarcinomu tlustého střeva)
Hereditární
Zvlášť vysoké riziko mají lidé s dědičnými chorobami, jako je familiární adenomatózní polypóza nebo hereditární nepolypózní kolorektální karcinom. U těchto onemocnění se může rakovina tlustého střeva objevit i u pacientů v pozdním věku a na začátku dvacátých let.
Rodinná anamnéza
Příbuzní prvního stupně pacientů s kolorektálním karcinomem mají zvýšené riziko rakoviny tlustého střeva, zejména pokud se u příbuzných objeví v mladém věku.
Polypy tlustého střeva
Některé typy polypů, zejména vilózní adenomy, mají potenciál stát se zhoubnými. Pacienti, kteří již dříve měli polyp v tlustém střevě, by měli pravidelně podstupovat kolonoskopii (zeptejte se svého lékaře, jak často).
Zánětlivé onemocnění střev
Pacienti, kteří trpí ulcerózní kolitidou, mají desetinásobné riziko vzniku rakoviny tlustého střeva a měli by pravidelně podstupovat kolonoskopii.
Strava
Strava s vysokým obsahem tuku a nízkým obsahem vlákniny, zejména pokud obsahuje hodně červeného masa, je spojována s rakovinou tlustého střeva. Zvýšené riziko mají také lidé, kteří trpí obezitou.
Progrese rakoviny tlustého střeva (adenokarcinomu tlustého střeva)
Nádor se šíří prorůstáním do stěny střeva. Jakmile překoná svalovou vrstvu ve stěně střeva, vstupuje do lymfatických cév a šíří se do místních a následně regionálních lymfatických uzlin. Někdy se šíří krevním řečištěm do jater, která jsou nejčastější oblastí metastazování tohoto nádoru. Dalšími lidskými orgány, které mohou být postiženy šířením krevní cestou, jsou plíce, méně často kosti a ještě méně často mozek. Pokud se přes střevní stěnu dostane velké množství nádorových buněk, mají tendenci plavat v podobě malého množství tekutiny v břiše a mohou osídlit střevní obal (pobřišnici). Tento typ výsevu rakoviny vytváří malé uzlíky po celém břiše, které dráždí tkáně a způsobují tvorbu velkého množství ascitu (tekutiny).
Jak se diagnostikuje rakovina tlustého střeva (adenokarcinom tlustého střeva)?

Všeobecná vyšetření rakoviny tlustého střeva mohou ukázat anémii nebo abnormální jaterní testy. Hladina albuminu v krvi může být nízká. Pokud je postižení jater závažné, bude abnormální profil srážlivosti krve se zvýšeným INR (mezinárodním normalizovaným poměrem).
Prognóza rakoviny tlustého střeva (adenokarcinomu tlustého střeva)
Včasná rakovina tlustého střeva má mimořádně dobrou prognózu. Pokud nepronikly přes svalovou stěnu, lze naprostou většinu karcinomů tlustého střeva vyléčit chirurgickým zákrokem. Jakmile nádor pronikne svalovou stěnou a pronikne do regionálních lymfatických uzlin, více než 60 % pacientů stále přežívá nejméně 5 let. Pokud se nádor rozšířil do jiných orgánů, například do jater nebo plic, je současná míra přežití 5 let přibližně 10 %.
Jak se léčí rakovina tlustého střeva (adenokarcinom tlustého střeva)?
Léčbou volby u časného karcinomu tlustého střeva je operace. U nádorů, které nedosáhly svalové vrstvy ve stěně střeva, bude tato operace kurativní ve více než 90 % případů. Operace rakoviny tlustého střeva se obvykle provádí za účelem odstranění primárního nádoru u všech nádorů s výjimkou těch, které se rozšířily do vzdálených orgánů. V některých z těchto případů může být primární nádor resekován, pokud se zdá, že dojde k ucpání střeva. Váš chirurg, gastroenterolog a onkolog vám poradí.
Pokud nádor pronikl do stěny střeva a zejména pokud se dostal do místních lymfatických uzlin, zvýší se šance na úspěch adjuvantní chemoterapie. Totéž platí, pokud se rozšířil do regionálních lymfatických uzlin. Panuje jednoznačná shoda v názoru, že nádory, které se rozšířily do regionálních lymfatických uzlin, by měly být léčeny adjuvantní chemoterapií. Nádory, které pronikly do muscularis mucosae, ale nedostaly se do regionálních lymfatických uzlin, mohou mít rovněž prospěch z adjuvantní léčby. Toto rozhodnutí se provádí individuálně ve spolupráci s vaším onkologickým specialistou.
Pokud se rakovina tlustého střeva rozšířila do jater, lze ještě dosáhnout dlouhodobější paliativní léčby operací primárního nádoru, aby se zabránilo obstrukci střeva, a následnou specifickou léčbou metastáz. Pokud se jedná pouze o solitární jaterní metastázu na jedné straně jater, existuje poměrně silný argument pro její chirurgické odstranění u pacientů, kteří jsou jinak fyzicky zcela v pořádku. Pokud se rakovina tlustého střeva rozšířila do kostí a způsobuje bolest, může být lokální radioterapie velmi užitečná při kontrole místních příznaků. Standardní adjuvantní léčba resekovaného karcinomu tlustého střeva je podávání 5-FU a folinátu vápenatého po dobu šesti měsíců. Standardní léčba metastazujícího karcinomu tlustého střeva je irinotekan, 5-FU a leukovorin. Každá z látek v tomto režimu se podává intravenózní injekcí jednou týdně po dobu 4 týdnů každých 6 týdnů.
Zlepšení symptomů je důležitým měřítkem. Specifické sledování může být pomocí měření sérového CEA. Pokud bylo dosaženo kurativní chirurgické resekce, doporučuje se každoroční opakovaná kontrola pomocí kolonoskopie. Zobrazení karcinomu tlustého střeva se obvykle provádí buď ultrazvukem, nebo CT ke kontrole recidivy v játrech nebo lymfatických uzlinách. V případě metastatického onemocnění může být sérová CEA velmi užitečná pro posouzení odpovědi na léčbu. Lze sledovat abnormální jaterní funkční testy a provést zobrazovací vyšetření případných metastáz v měkkých tkáních, například v játrech nebo plicích. Příznaky, které mohou vyžadovat pozornost, jsou únava z anémie, viscerální bolest z jaterních metastáz a méně často somatická bolest z kostních metastáz. Pokud jsou přítomny plicní metastázy, mohou se objevit pleurální výpotky způsobující dušnost. Výpotky mohou vyžadovat drenáž.
Rakovina tlustého střeva (adenokarcinom tlustého střeva) Literatura
- Braunwald E, Fauci AS, Kasper DL, et al. Harrison’s Principles of Internal Medicine (15th edition). New York: McGraw-Hill Publishing; 2001.
- Kumar P, Clark M (eds). Clinical Medicine (5. vydání). Edinburgh: WB Saunders Company; 2002.
- McLatchie G, Leaper DJ (eds). Oxford Handbook of Clinical Surgery (2. vydání). Oxford: Oxford University Press; 2002.