Obecný přehled
Velká část mikroorganismů žije nejen v nás, ale také na nás. Lidská kůže totiž ukrývá heterogenní směs většinou nepatogenních bakterií, plísní a virů, které pravděpodobně přispívají ke zdraví povrchu kůže (obrázek 1). Propionibacterium acnes (P. acnes) je všudypřítomný, pomalu rostoucí, tyčinkovitý, nesporulující, grampozitivní anaerob (obr. 2), který se vyskytuje na různých místech těla, včetně mazových folikulů na obličeji a krku (Funke et al., 1997; Grice a Segre, 2011; Findley a Grice, 2014). Často je považován za součást naší komenzální mikrobioty na bariérových místech (Cogen et al., 2008), která se ustavuje prostřednictvím mechanismů adaptivní imunitní tolerance v časném novorozeneckém období (Scharschmidt et al., 2015). Ačkoli je topografická distribuce anaerobů v mazových místech významná, prostorová a personální distribuce P. acnes je spíše individuálně specifická než místně specifická (Oh et al., 2014). Biogeografie a individualita P. acnes je navíc velmi dynamická, protože změny zdravotního stavu nebo změny pH, teploty, vlhkosti a/nebo obsahu mazu mohou ovlivnit i rozsah nik, které mikroorganismus obsazuje (Grice et al., 2009). Podobně jako distribuce kožních mikrobů mohou i kožní podmínky formovat funkci P. acnes ve smyslu expanze patogenu při onemocnění. P. acnes je například spojován s kožními inzulty, jako je acne vulgaris v obličeji a na krku a progresivní makulární hypermelanóza na zádech (Bojar a Holland, 2004; Kurokawa et al., 2009; Barnard et al., 2016). Kromě toho mají některé s onemocněním spojené fylotypy P. acnes schopnost perzistovat na tělesných implantátech a chirurgických pomůckách, což způsobuje celou řadu pooperačních infekčních stavů, jako je endokarditida, endoftalmitida a intravaskulární infekce nervového systému (Perry a Lambert, 2011; Portillo a kol., 2013). Nežádoucí vlastnosti P. acnes se vztahují i na prostatu, kde byla často zaznamenána invaze do tkáně a intracelulární ukládání bakterie v epiteliálních buňkách žlázy a cirkulujících makrofázích; tento jev se považuje za jev, který nepřímo přispívá k benigní hyperplazii prostaty (BPH) a rakovině prostaty (Tanabe et al., 2006; Alexeyev et al., 2007; Fassi-Fehri et al., 2011; Mak et al., 2012; Bae et al., 2014; Davidsson et al., 2016). Není však jasné, jaké základní mechanismy využívá P. acnes k vyvolání infekce, zánětu a/nebo metastáz mimo kůži. S jistotou je známo, že keratinocyty, sebocyty a/nebo adipocyty infikované bakteriemi vylučují několik prozánětlivých chemokinů a cytokinů a také antimikrobiální faktory (např, cathelicidin), které naznačují specifické mechanismy onemocnění (Graham et al., 2004; Nagy et al., 2006; Lee et al., 2010; Zhou et al., 2015; Sanford et al., 2016; Yu et al., 2016).
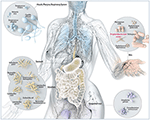
Obrázek 1. Na obrázku 1 je znázorněno, jakým způsobem se bakterie mohou projevovat v organismu. Schematické znázornění běžných mikrobů vyskytujících se na bariérových místech u člověka včetně P. acnes. Ačkoli se P. acnes vyskytuje na všech vnějších i vnitřních površích (tj. na epitelu dutiny ústní a gastrointestinálního traktu, na spojivkách), nejčastěji se vyskytuje na lidské kůži. Tam sídlí ve vlasových folikulech obličeje a zad, kde je spojován s běžným kožním onemocněním acne vulgaris. Většinou je P acnes stále považován za převážně benigní a komenzální mikroorganismus, nicméně přibývá zpráv o jeho škodlivé oportunní stránce. Převzato a s laskavým svolením převzato z Bryan Christie Design (http://bryanchristiedesign.com/).
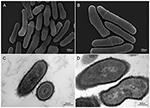
Obrázek 2. Skenovací a transmisní elektronmikroskopické (SEM a TEM) snímky kmene P. acnes KPA (A, B = SEM; C, D = TEM). Nedávné pokroky v izolačních a kultivačních technikách odhalují, že infekce P. acnes byly hrubě podceňovány, což vrhá nové světlo na tento oportunní bakteriální druh. Mikroskopie: Volker Brinkmann, Max Planck Institute for Infection Biology, Berlín, Německo. Měřítko = 200/300 nm.
Sarkoidóza
Sarkoidóza je onemocnění neznámé etiologie, které vede k zánětům v různých orgánech, jako jsou plíce, játra, kůže a lymfa. Domnělá souvislost sarkoidózy s P. acnes byla poprvé navržena, když byla tato bakterie izolována ze sarkoidních lézí kůže a lymfatických uzlin (Eishi et al., 2002; Yamada et al., 2002). Tato zjištění byla významně potvrzena (de Brouwer et al., 2015) a dále rozšířena různými in vitro experimenty prokazujícími invazivní schopnost P. acnes v buněčných liniích HEK293T (lidská embryonální ledvina) a A549 (lidský alveolární epiteliální karcinom) (Tanabe et al., 2006). Nejnovější práce v tekutině a buňkách sarkoidní broncho-alveolární laváže (BAL) prokázaly významnou regulaci imunitní odpovědi specifické pro P. acnes (Schupp et al., 2015). Pokusy na myších navíc ukázaly, že životaschopný P. acnes může vyvolat plicní granulomy podobné těm, které jsou pozorovány u pacientů se sarkoidózou (Werner et al., 2017). Obecný přehled podrobně popisující souvislost mezi sarkoidózou a P. acnes dále uvádí Eishi (2013).
Studie snažící se charakterizovat signální dráhy aktivované P. acnes během infekce ukázaly, že nukleární faktor-kappaB , transkripční faktor, který reguluje expresi genů zapojených do imunitních a zánětlivých kaskád, je aktivován P. acnes (Kim et al., 2002). V širším měřítku se ukázalo, že toll-like receptor 2 (TLR2) je kritickým receptorem pro reakci závislou na NF-κB na P. acnes, což odhalilo schopnost této bakterie vyvolat selektivní aktivaci genů vrozené imunity (Inohara a Nuñez, 2001; Chamaillard a kol., 2003; Moreira a Zamboni, 2012). Dále byla zkoumána úloha genetiky hostitele u případů sarkoidózy, které byly spojeny s infekcí P. acnes. Jednonukleotidové polymorfismy (SNP) v oligomerizační doméně vázající nukleotidy (NOD) proteinů NOD1 a NOD2 korelovaly s infekcí P. acnes u 73 pacientů se sarkoidózou s 52 intersticiálními pneumoniemi a 215 zdravých kontrol (Tanabe et al., 2006). NOD1 a NOD2 jsou intracelulární receptory rozpoznávání vzorů, které mohou vnímat bakteriální molekuly, například peptidoglykanové části. Stejně tak experimenty in vitro ukázaly, že internalizace P. acnes do buněk HEK293T může vést k aktivaci NOD1 a NOD2, což naznačuje mechanismus onemocnění založený na chronickém zánětu nebo lokální imunosupresi (Tanabe et al., 2006). Tato zjištění také naznačují, že invazivní P. acnes mohou působit jako bakteriální ligandy a způsobit aberantní aktivaci receptorů NOD u některých jedinců s dlouhodobou náchylností k sarkoidóze. Budoucí experimenty však musí objasnit přesnou mechanistickou chronologii toho, zda nebo jak může aberantní aktivace NF-κB zprostředkovaná P. acnes vyvolat tvorbu granulomů v závislosti na NOD1/NOD2.
Přestože by invazivní P. acnes mohly být možnou etiologií sarkoidózy a možná i dalších onemocnění, objasnění příčinné souvislosti a korelace mezi P. acnes a NOD2 by mohlo být velmi důležité. acnes a patologií je nejasná, protože při každé studii, která spojuje mikrobiom s chorobným stavem, je třeba vzít v úvahu heterogenitu bakteriálního kmene, genetiku hostitele a také jeho prostředí.
Zhoubná hyperplazie prostaty (BPH) a rakovina prostaty
Chronické nebo recidivující zánětlivé procesy se již dlouho podílejí na progresi BPH a rakoviny prostaty (De Marzo a kol.), 1999; Nelson et al., 2004; Sfanos et al., 2014). Zánětu se připisuje přítomnost specifických biomarkerů, jako je zvýšený interleukin (IL)-6, tumor nekrotizující faktor alfa (TNFα) a protein akutní fáze, C reaktivní protein (Mechergui et al., 2009; Menschikowski et al., 2013; Yu et al., 2015). Nedávné práce týkající se urologických tekutin (tj. moči, semenné tekutiny, prostatického sekretu) i biopsií prostaty naznačují významný podmíněný posun směrem k určitým mikrobiálním druhům, které lze využít jako diagnostický index (Yu et al., 2015; Ni et al.,
Dobré množství prací naznačuje, že specifické spojení P. acnes s prostatou a zejména invaze do epiteliálních buněk prostaty (obr. 3) může přispívat k patologii BPH nebo karcinomu prostaty se zánětlivou složkou (Sfanos et al., 2013; Davidsson et al., 2016). V současné době však není jasné, zda P. acnes představuje skutečné infekční agens prostaty, komenzála nebo náhodný mikrobion prostaty. Je pravděpodobné, že P. acnes lokalizované v prostatě pocházejí z kůže, které jsou náhodně zavlečeny například během biopsie prostaty – názor, který by měl vzbuzovat obavy při některých scénářích diagnostického vyšetření.
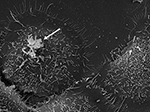
Obrázek 3. SEM kmene P. acnes P6 (šipka) in vitro na kultivovaných epiteliálních buňkách prostaty RWPE1. Invazivní chování P. acnes k epiteliálním buňkám prostaty je dobře zdokumentováno jak ve studiích in vivo, tak v buněčných studiích, kde se jeví jako pravděpodobný proces invaze zprostředkovaný vimentinem (Mak et al., 2012). Mikroskopie: Volker Brinkmann, Max Planck Institute for Infection Biology, Berlín, Německo. Scale bar = 2 μm.
Ať už je cesta vstupu nebo patogenní potenciál jakýkoli, značný počet tkání prostaty získaných transuretrální resekcí pro BPH nebo radikální prostatektomií pro rakovinu byl dříve testován jako pozitivní na agregáty P. acnes zřejmě sídlící v putujících makrofázích (Alexeyev et al., 2007; Bae et al., 2014). Další zprávy založené na lidských vzorcích poskytly další důkazy o souvislosti mezi BPH nebo rakovinou prostaty a P. acnes za použití různých technických přístupů, včetně kultivace, konfokální mikroskopie pro vizualizaci bakterie a hybridizace in situ, imunohistochemie (obr. 4) a profilování bakteriální 16S rRNA na základě PCR (Hochreiter et al., 2000; Cohen et al., 2005; Sfanos et al., 2008; Fassi-Fehri et al., 2011; Bae et al., 2014; Davidsson et al., 2016). Další důkazy pocházejí ze studií na zvířatech, které naznačují, že inokulace P. acnes do myší nebo potkaní prostaty a močového měchýře vede k zjevné, dlouhodobé zánětlivé reakci a široké škále buněčných poruch v prostatě (Olsson et al., 2012; Shinohara et al., 2013).
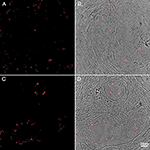
Figure 4. Imunohistochemie vzorků tkáně lidské prostaty obarvených protilátkou proti P. acnes (červená). Převzato se svolením z Fassi-Fehri et al., 2011 (doplňkový obrázek 2B). Přítomnost P. acnes ve vzorcích tkáně lidské prostaty s benigní hyperplazií prostaty (A,B); nebo adenokarcinomem (C,D). V obou případech byla zjištěna rozsáhlá bakteriální zátěž.
Pokusy o fylogenetickou analýzu chorobných kmenů P. acnes z nádorových prostatických žláz odhalily, že většina izolátů z prostaty patří do fylogenetických kladů, které jsou na lidské kůži vzácné, což naznačuje, že kontaminace kůží při odběru vzorků je nepravděpodobná (Mak et al., 2013; Davidsson et al., 2016). Stejně tak se zdá, že podobné zánětlivé dráhy, jaké byly popsány u sarkoidózy, včetně NF-κB, IL-6, STAT3 a COX2, jsou aktivovány P. acnes jak v podmínkách in situ, tak in vitro (Drott et al., 2010; Fassi-Fehri et al., 2011; Mak et al., 2013; Tsai et al., 2013; Bae et al., 2014). Ačkoli přesná etiologie těchto zánětlivých změn není dosud jasná, v močovém a pohlavním systému savců je široce rozšířeno několik membránově vázaných receptorů rozpoznávání vzorů, které horlivě rozpoznávají bakteriální a virové složky (Jorgensen a Seed, 2012; Gambara et al., 2013). Tyto receptory hostitelských buněk, například TLR, podporují produkci cytokinů, která je základním rysem vrozené imunity proti mikrobiálním patogenům. Souhrnně tato zjištění naznačují, že díky své schopnosti spouštět různé aspekty imunity mohou invazivní P. acnes působit jako primární hnací síla a/nebo zesilovač závažnosti onemocnění.
Spondylodiscitida a bolest zad
Jednou z několika pooperačních komplikací zahrnujících P. acnes je zánět meziobratlové ploténky a okolního meziobratlového prostoru (diskitida) po diskektomii (Harris et al., 2005). Současná degenerativní infekce přilehlých obratlů (spondylodiscitida) může být běžným rysem a hlavní příčinou závažného neurologického poškození a bolesti, pokud se léčba opozdí (Uçkay et al., 2010). Kromě neúmyslného chirurgického zavedení přímo do páteře se patogeny mohou dostat také prostřednictvím arteriálního a venózního krevního zásobení páteře (hematogenní šíření). Zatímco nejčastěji jsou izolovány druhy Staphylococcus aureus, Escherichia coli a Proteus, P. acnes je v tomto kontextu nejhojnějším anaerobním patogenem, který je pravděpodobně kvůli náročnosti kultivace podhodnocen. Existují určité klinické důkazy, že u pacientů s herniovaným materiálem jaderné ploténky (nucleus pulposus) infikovaných anaerobními patogeny obecně, a zejména P. acnes, se častěji objevuje zánět a edém přilehlých obratlů (Modicovy změny typu I) a bolesti zad (Albert et al., 2013; Urquhart et al., 2015). Klinická sledování a sledování na zvířatech nyní potvrzují původní zjištění, která ukazují, že lokální proliferace P. acnes způsobuje upregulaci zánětlivých markerů a degeneraci disku v souladu s Modicovými změnami (Aghazadeh et al., 2016; Dudli et al., 2016). Nyní dokonce existují první klinické důkazy, které naznačují, že bakteriální infekce meziobratlové ploténky P. acnes a/nebo Staphylococcus epidermidis může ve skutečnosti předcházet všem ostatním problémům jako hlavní příčina herniace disku a souvisejících patologických změn (Rajasekaran et al., 2017).
Parkinsonova nemoc (PD)
Degenerující mozek je charakterizován poškozením nervového systému, které lze přičíst atypické agregaci a ukládání mutantních nebo chybně složených proteinů (např. Lewyho tělísek a Lewyho neuritů), jak je jasně zdokumentováno u idiopatické PD (Taylor et al., 2002). Obecně se však nedoceňuje, že mozek je také náchylný k invazi patogenů, od virů a bakterií až po plísně. Tyto patogeny, nebo přesněji jejich endogenní složky a/nebo metabolity, mohou vyvolat centrální neurologické deficity od nenápadných příznaků demence a dystonie, které jsou důsledkem chronické, opakující se infekce (De Chiara et al., 2012; Bibi et al., 2014), až po závažnější onemocnění motorického neuronu, jak bylo například pozorováno u lidského endogenního retroviru K (Li et al., 2015). Je tedy zřejmé, že lidé jsou nesmírně zatíženi systémovými mikroby (Potgieter et al., 2015; Spadoni et al., 2015), které mohou mimochodem přispívat k patologii progresivních neurodegenerativních onemocnění s atypickou proteinovou složkou. Tato pracovní hypotéza jistě získává značnou podporu, neboť se zdá, že kognitivní, emoční nebo patologické chování je nepřímo ovlivněno prostorovou a osobní distribucí mikrobů působících prostřednictvím osy střevo-mozek (obr. 5) (Collins et al., 2012; Dinan et al., 2013; Mayer et al., 2014; Burokas et al., 2015). Nedávná studie případů a kontrol skutečně prokázala, že mikrobiální variabilita v gastrointestinálním traktu, a to jak mezi jednotlivci, tak v rámci jednotlivců; nejvýznamněji odpovídá fenotypovým variacím u PD (Scheperjans et al., 2015; Vizcarra et al., 2015). Ačkoli základní mechanismy spojující složení mikrobioty s rozdíly u PD nejsou jasné, výše uvedené zjištění by mohlo přinejmenším vysvětlit vysokou prevalenci gastrointestinálních abnormalit pozorovaných u pacientů s PD (Dobbs et al., 2016). Další souvislost mikrobioty se závažností PD prokázaly biopsie sigmoidální sliznice a fekální materiál odebraný pacientům s PD přítomnost oportunních a prozánětlivých bakteriálních druhů, které často způsobují chronickou zácpu, syndrom dráždivého tračníku a ulcerózní kolitidu (Keshavarzian et al., 2015). Souhrnně tyto první výsledky naznačují, že vztahy mezi různými mikrobiálními společenstvy ve střevě jsou běžnou komorbiditou u PD a že jedinečné individuální podpisy střevního ekosystému mohou posilovat klasické motorické poruchy PD.
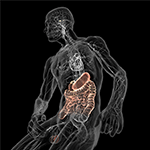
Figure 5. (Obr. 5). Schematické znázornění osy střevo-mozek (barevně) s trávicím systémem naplněným mikroby na jednom konci a mozkem s jeho centry homeostázy (hypotalamus a hypofýza) na druhém. Oba jsou propojeny prostřednictvím kardiovaskulárního a autonomního nervového systému včetně bloudivého nervu (lebeční nerv X), který by mohl usnadnit přechod mikrobů do centrálního nervového systému (CNS). Laskavě se svolením Bryana Christieho Design (http://bryanchristiedesign.com/).
Na tomto pozadí je třeba si položit otázku, zda existují důkazy, že P. acnes hraje nějakou roli v patofyziologii PD. Aby tato možnost nastala, musí být splněny dvě podmínky: (1) infekce P. acnes musí předcházet výskytu klasických příznaků onemocnění, jako je třes, motorická iniciace a zpomalení pohybu, a (2) inokulace P. acnes musí dostatečně vyvolat příznaky PD a/nebo vést ke ztrátě dopaminových projekčních neuronů v jádru středního mozku známém jako substantia nigra pars compacta. Naše laboratoř dosud zjistila shluky P. acnes lokalizované v neuronech středního mozku a blízkých korových strukturách pitvaných mozků s PD (obr. 6). Toto neočekávané zjištění dodává další důvěryhodnost tomu, že P. acnes nepřímo přispívá k lokálním záchvatům zánětu podobným těm, které jsou pozorovány u sarkoidózy a BPH. Otevřenou otázkou je, do jaké míry může P. acnes nepřímo zesilovat některé patologické rysy PD. Vzhledem k tomu, že PD je vysoce heterogenní onemocnění, je nepravděpodobné, že by se jeden mechanismus onemocnění vztahoval na všechny fenotypy PD. Nicméně je zajímavé spekulovat, že rezidentní kožní mikroby by mohly iniciovat nebo zesilovat progresi PD prostřednictvím zánětlivých a/nebo genetických predispozičních faktorů.

Obrázek 6. Imunohistochemie vzorků tkáně lidského středního mozku s PD barvených na P. acnes (zeleně; A+B), neuronální mikrotubuly (MAP2; červeně; A) a jádra (DAPI; modře; A+B). S věkem spojená autofluorescence lipofuscinu byla zhasnuta pomocí Sudan Black B. Přítomnost P. acnes (šipka) v periplazmatickém prostoru lidského neuronu (A) mezi jádrem (n) a cytoskeletem; nebo neutrofil (B) s jeho charakteristickým vícevrstevným jádrem uvnitř kapiláry středního mozku (Cap). Tyto nálezy jsou typické pro PD a ve většině kontrolních řezů chybí. Retrográdní pohyby podél kraniálních nervů, traumatem vyvolané mikrokrvácení i nově objevený glymfatický systém představují potenciální mikrobiální cesty do CNS.
Pokud může P. acnes získat přístup k dopaminovým buňkám ve středním mozku, jaká je nejpravděpodobnější cesta inokulace a infekce? Ačkoli je kůže fyzicky oddělena od mozku, zkřížená inokulace zůstává rizikovým faktorem. Například v nártech by se potenciálně mohly nacházet patogenní kmeny P. acnes, které by se pak přemístily do mozkového parenchymu a hyperaktivovaly místní makrofágy zvané mikroglie; tento jev je konzistentním rysem patologie PD (přehled Chao et al., 2014). Výzkumy nozokomiálních infekcí ukazují, že tak rozmanité druhy bakterií jako Pneumococcus sp. (Zwijnenburg et al., 2001) a Salmonella sp. (Bollen et al., 2008) snadno putují podél čichového nervu (kraniální nerv 1; CN 1) a nakonec do čichového bulbu. Další potenciální cestou vstupu škodlivých mikrobů nebo nebezpečných chybně složených proteinů je bloudivý nerv (kraniální nerv 10; CN 10). Za určitých okolností se totiž zdá, že chybně složené agregáty ve formě Lewyho tělísek a Lewyho neuritů migrují z bloudivého nervu do mozku, což poskytuje další důkaz, že patogenní bakterie ve spojení s toxickými proteiny potenciálně přispívají k selektivní zranitelnosti neuronů (Holmqvist et al., 2014). Zajímavé je, že mozková jádra CN 1 a CN 10 patří mezi první místa, kde se v průběhu progrese PD přednostně ukládají Lewyho tělíska a Lewyho neurity (Braak et al., 2004). Toto konkrétní pozorování nejen upozorňuje na pravděpodobnou cestu vstupu bakterií do mozku, ale také poskytuje potenciální mechanismus pro pozorování, že kmenová vagotomie významně snižuje riziko vzniku PD (Svensson et al., 2015). Souvislost mezi traumatem hlavy a PD (Harris et al., 2013; Jafari et al., 2013; Pearce et al., 2015) spolu s představou rozmanitého krevního mikrobiomu (Potgieter et al., 2015) naznačuje obrovský potenciál pro patogenní oportunismus, protože dochází k traumatickému porušení krevní mozkové bariéry. S nedávným objevem mozkového lymfatického (glymfatického) systému (Iliff et al., 2012; Hitscherich et al., 2016) je třeba vzít v úvahu další potenciální cestu mozkové infekce.
Souhrnně lze říci, že existují preklinické a některé klinické důkazy, které nepřímo implikují P. acnes jako nezávislou proměnnou ovlivňující výskyt nebo závažnost PD. Tyto důkazy doplňují zprávy spojující závažné kožní onemocnění, acne inversa, s Alzheimerovou chorobou (Wang et al., 2010). Z terapeutického hlediska představuje možnost, že P. acnes vyvolává nebo zesiluje základní rysy PD, důležitý zdroj pro antibiotické přístupy k neurodegenerativním onemocněním. A z výzkumného hlediska by stálo za to podrobněji zkoumat pacienty s kožními poruchami z hlediska důkazů neuropatologie s časnějším nástupem a závažnějším fenotypem onemocnění.
Výhled do budoucna
Přehled uvedený v tomto článku nastiňuje neočekávanou temnou stránku P. acnes s ohledem na patologii. Intracelulární perzistence P. acnes se podílí na onemocněních plic a prostaty a možná i mozku. To je jasné svědectví pro patogenitu bakterií pocházejících z kůže u určitých fenotypů onemocnění. Další zkoumání se bude muset zaměřit na několik vyvstávajících otázek v biologii P. acnes: (1) jaké jsou rozhodující interakce P. acnes v náchylnosti k onemocnění? (2) Jaké mechanismy využívá P. acnes k ovlivnění progrese onemocnění? (3) Jestliže určité populace P. acnes mohou zvyšovat náchylnost k závažnosti onemocnění, existují jiné konfigurace P. acnes, které jsou ochranné? (4) Důkaz konceptu, že infekce P. acnes přímo souvisí s patologií onemocnění, nebo přesněji, ukazuje studie konceptu příčinnou souvislost nebo jen korelaci? A konečně (5) Lze patologii onemocnění způsobenou P. acnes léčit běžnou antibiotickou terapií a diagnostickými aplikacemi?“
Příspěvek autorů
JL, KER, JC, KR, CH, AM, HB a GT připravili rukopis. JL a MS připravili obrázky.
Financování
Intramurální financování JL poskytla NYIT College of Osteopathic Medicine.
Prohlášení o střetu zájmů
Autoři prohlašují, že výzkum byl prováděn za nepřítomnosti jakýchkoli komerčních nebo finančních vztahů, které by mohly být chápány jako potenciální střet zájmů.